Микст инфекция что это
Анализ клинического случая вирусной микст-инфекции: трудности дифференциальной диагностики вирусных экзантем (герпетической, энтеровирусной этиологии)
Н. М. Зайкова, к. м н., зав. 4 инфекционным отделением,
Детская городская клиническая больница №9 им. Г. Н. Сперанского, г. Москва
Высыпания на коже имеют большое значение в диагностике инфекционных болезней. Это обусловлено тем, что высыпания встречаются при многих инфекционных заболеваниях, кроме того, их можно заметить уже при первом осмотре пациента. Сыпь представляет собой очаговую реакцию кожи или слизистой оболочки на действие микробов или их токсинов, возникающую под действием гистаминоподобных веществ (аллергическая сыпь). Эта реакция обусловлена первичным поражением кожных сосудов (гиперемия), с последующим развитием воспаления (инфильтрат, гранулема, некроз).
Ключевые слова: дети, вирусная инфекция, экзантемы
Key words: children, virus infection, exanthema
Экзантемы при инфекционных заболеваниях весьма разнообразны. Они различаются по характеру отдельных элементов сыпи, локализации, срокам появления, этапности высыпания, динамики развития отдельных элементов и т. д. Все эти особенности учитываются при проведении дифференциальной диагностики [1].
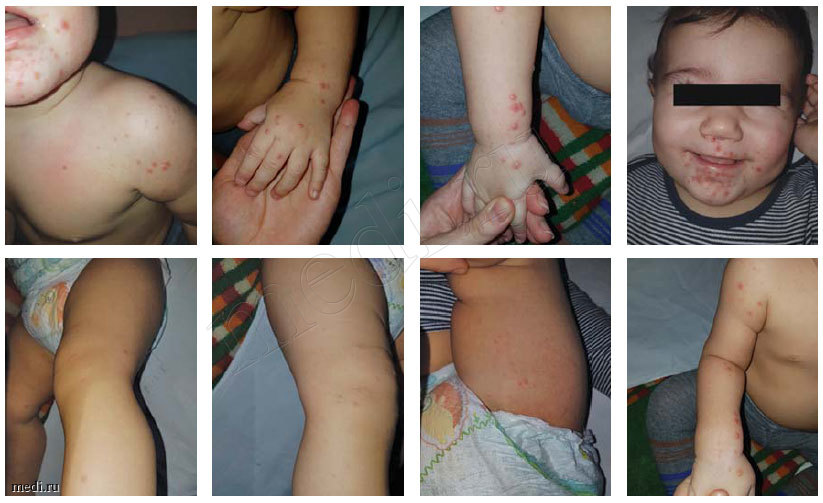
Анамнез заболевания: ребенок заболел остро 2 дня назад. Заболевание началось с фебрильной лихорадки. Получал симптоматическую терапию, на фоне которой состояние улучшилось. Однако на 2-й день от начала заболевания вновь отмечался подъем температуры до 40°С, многократный жидкий стул (до 6 раз за сутки), появилась пятнисто-папулезная сыпь в области левого плеча, вокруг рта, на нижних и верхних конечностях, единичные элементы на спине.
Кожные покровы бледно-розовые, папулезно-везикулезная сыпь вокруг рта, на шее, воротниковой зоне, конечностях. Конъюнктивы не гиперемированы.
Подкожно-жировой слой выражен достаточно, распределен равномерно. Тургор тканей сохранен. Костно-мышечная система без видимой патологии, область суставов не изменена, движения в полном объеме. Периферические лимфатические узлы пальпируются шейные, подчелюстные, плотноэластичные, безболезненные, не спаянные с окружающей тканью, кожа над ними не изменена. Дыхание через нос не затруднено, слизистое отделяемое отсутствует. Над легкими перкуторно легочный звук. Дыхание пуэрильное, проводится во все отделы, хрипов нет. Область сердца визуально не изменена. Границы сердца в пределах возрастных норм. Тоны сердца звучные, ритмичные. Стенки зева ярко гиперемированы. Миндалины умеренно отечны, увеличены до II степени, везикулезные серо-белые элементы в лакунах и на дужках. Язык влажный, чистый. Живот обычной формы, мягкий, участвует в акте дыхания, доступен глубокой пальпации, безболезненный. Печень у края реберной дуги, при пальпации край печени эластичной консистенции, безболезненный, селезенка не пальпируется. Стул со слов оформленный, без примесей. Область почек не изменена. Мочится со слов достаточно.
В ПЦР мазка из зева на вирусы герпеса 1, 2, 6 типов, Varicella-Zoster virus, ЭБВ, ЦМВ, энтеро-вирус: Enterovirus (+++), Cytomegalovirus (+++), Herpes-virus VI (++).
Учитывая сыпь на лице, шее, воротниковой зоне, верхних и нижних конечностях, необходимо проводить дифференциальную диагностику между вирусными экзантемами, а именно энтеровирусной инфекции и герпес-вирусной инфекцией.
Пятнистые, пятнисто-папулезные экзантемы
Энтеровирусная экзантема (эпидемическая экзантема), вызываемая вирусами ЕСНО, Коксаки А и В
Синдром «рука-нога-рот» является патогномоничным для энтеровирусной инфекции, вызываемый вирусом Коксаки А (5, 10, 16 серотипы)
Для дифференциальной диагностики имеет значение сочетание везикулезной экзантемы с другими клиническими формами энтеровирусной инфекции: энтеровирусная лихорадка, респираторная, энтеровирусная диарея, эпидемическая миалгия, серозный менингит, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Внезапная экзантема (шестая болезнь «псевдокраснуха»), вызываемая ВГЧ VI типа
Синдром экзантемы характеризуется появлением пятнистых, бледно-розовых, не сливающихся элементов диаметром 2-5 мм. Сыпь располагается на неизмененном фоне кожи. Экзантема появляется на 3-5-й день болезни на фоне критического снижения температуры. Высыпания возникают одномоментно. Локализация сыпи преимущественно на туловище, шее, в меньшой степени на лице и конечностях. Экзантема сохраняется в течение 2-3 дней, исчезает бесследно. Для диагностики внезапной экзантемы необходимо учитывать другие характерные признаки инфекции ВГЧ-VI типа: острое начало, быстрое повышение температуры до 38-40°С, умеренные симптомы общей интоксикации, слабо выраженный респираторно-катаральный синдром. Возможна генерализованная лимфаденопатия (преимущественно шейной, подмышечной и паховой групп). Заболевание может начаться с фебрильных судорог [3, 7].
Экзантема возникает в 16-25% случаев. Сыпь полиморфная: пятнистая, пятнисто-папулезная, розеолезная. Появляется на 3-14-й день заболевания, сохраняется 4-10 дней, возможно появление вторичных элементов сыпи в виде пигментации. У детей, получающих ампициллин, сыпь возникает в 90-100% случаев, она более интенсивная и яркая. Для диагностики имеет значение другие клинические признаки ВГЧ IV типа: длительная лихорадка, генерализованная лимфаденопатия, гепато-спленомегалия, синдром тонзиллита, атипичные мононуклеары в общем анализе крови.
На третьи сутки от начала высыпаний.
ВЕЗИКУЛЕЗНЫЕ ЭКЗАНТЕМЫ
Ветряная оспа
Процесс продолжается 1-3 недели с формированием вторичных элементов в виде нежного рубчика. Для дифференциальной диагностики имеет значение отсутствие сыпи на ладонях и подошвах, локализация везикул на волосистой части головы, волнообразный характер лихорадки (появление новых высыпаний сопровождается повышением температуры), умеренно выраженные симптомы интоксикации [2, 8].
Простой герпес (ВГЧ I-II типа)
СПИСОК ЛИТЕРАТУРЫ
Индивидуальный подход в лечении смешанных инфекций в амбулаторной и госпитальной практике педиатра
На примере клинических наблюдений обсуждаются подходы к лечению смешанных инфекций у детей, в том числе роль инозина пранобекса, обладающего иммуномодулирующей и противовирусной активностью.
Смешанные инфекции (ассоциированные инфекции, сателлитные инфекции, микстинфекции) – это инфекции, развивающиеся в макроорганизме или (и) отдельных клетках эукариотов, прокариотов при сочетанном воздействии двух и более возбудителей, в том числе вирусов, бактерий, спирохет, микоплазм, риккетсий, хламидий, грибков и простейших. Первые описания смешанных инфекций и ассоциаций микроорганизмов принадлежат Л. Пастеру, установившему в 1865 году, что заразную болезнь шелковичных червей вызывают простейшие Nosema bombycis и грибки Botrytis bassiana. Над проблемой смешанных инфекций работал выдающийся ученый А.Ф. Быковский, который внес большой вклад в мировую науку. При непосредственном участии А.Ф.Быковского, биолога, профессора НИИ эпидемиологии и микробиологии им. Гамалеи, проводились исследования с использованием электронной микроскопии и была создана уникальная фотоколлекция вирусов, бактерий и простейших, патогенных для человека [1].
Развитие смешанных инфекций – это сложный процесс, в котором принимают участие не только два и более возбудителя, но и совокупность других факторов, таких как состояние микро- и макроорганизма и факторы внешней (окружающей) среды. Формы данных инфекций могут быть разными – острые, хронические персистентные, латентные, носительство, суперинфицирование и т.д. В работе А.Ф. Быковского были описаны следующие возможные исходы взаимодействия двух и более возбудителей в процессе смешанной инфекции: 1) независимое размножение; 2) экзальтация – усиление размножения одного или всех ассоциантов; 3) интерференция – подавление размножения одного или всех ассоциантов; 4) комплементация – специфи ческая зависимость размножения одного ассоцианта от другого. Комплементация особенно широко распространена в ассоциациях онкогенных вирусов [1].
В последние годы педиатрам и врачам других специальностей все чаще приходится встречаться со смешанными инфекциями у детей. В ситуации, когда врач имеет дело с несколькими инфекционными заболеваниями, которые находятся в разной по остроте форме, возникает вопрос: как лечить такое заболевание, с чего начать? Занимаясь данной проблемой довольно длительный период времени – более 40 лет, хочу заметить, что многие специалисты не предполагают, что ряд соматических заболеваний могут иметь инфекционное происхождение. К примеру: болезни сердца (эндомиокардиты, нарушения ритма), суставов (реактивные артриты), сосудов (болезнь Кавасаки, васкулиты) кишечника (болезнь Крона, язвенный колит и др.), многочисленные заболевания ЛОР-органов, верхних и нижних отделов дыхательных путей (бронхиты, бронхиальная астма), гематологические процессы (нейтропения, гемофагоцитарный синдром), воспалительные заболевания глаз (конъюнктивиты, хориоретиниты), врожденные инфекции, патология центральной нервной системы (внутрижелудочковые кровоизлияния), рассеянный склероз, эпилепсия, инсульт и др. [2,3] Данный список может быть, безусловно, продолжен. Другая сторона вопроса касается не только объема знаний того или иного специалиста относительно инфекционных болезней, а нередко отсутствие времени и желания исключать инфекцию. Этому обстоятельству способствуют и объективные трудности – это довольно узкие временные «рамки», в которых приходится работать специалисту, отсутствие времени на совместные консультации или консилиумы. Поэтому нередко больные с их родителями «ходят по кругу» от одного специалиста к другому, пока не получат адекватного лечения, или пока заболевание не перейдет в хроническую форму. Особенно это относится к часто болеющим детям.
Лечение смешанных инфекций представляет собой сложную проблему и требует привлечения различных специалистов. В последние годы уделяется большое внимание лечению заболеваний смешанной, вирусной, в том числе герпесвирусной этиологии. Приводим клинические наблюдения.
Виктория С., 5 лет. В октябре 2017 г. обратилась с мамой в консультативно-диагностический центр ГБУЗ «Морозовская ДГКБ» с жалобами на частые острые респираторные заболевания, сопровожавшиеся признаками бронхиальной обструкции. У родителей аллергический ринит. С осени 2016 г. наблюдается у аллерголога. Получала курсами флутиказон и монтелукаст. В марте 2017 г. была выявлена хламидийная инфекция, в связи с чем проводилось лечение кларитромицином. Контрольные анализы были отрицательными. В июне 2017 г. вновь заболела. Рекомендовано серологическое и микробиологическое обследование.
По результатам предварительного обследования выявлено обострение инфекции, вызванной вирусом Эпштейна-Барр – ЭБВ (IgG антитела к EBNA – 45,1; IgG антитела к VCA >750,0; IgM антитела к VCA – отрицательные, IgG антитела к раннему антигену – положительные, ПЦР слюны – ЭБВ положительный). Респираторно-синцитиальный (РС) вирус: IgG антитела – 3,0, IgM антитела – 1,7 (при коэффициенте позитивности – более 1,1). Другие герпесвирусы, хламидии и микоплазмы не выявлены. Посев из зева: S. viridans – 105 КОE/мл, S. aureus – 104 KOE/мл.
Диагноз по МКБ10 J20.9 – рецидивирующий обструктивный бронхит, обусловленный смешанной микрофлорой (ЭБВ + РС-вирус), дисбиоз ротоглотки.
Назначено лечение: инозин пранобекс (Гропри носин®, «Гедеон Рихтер») 10 дней (два курса), пиополивалентный бактериофаг 14 дней, Имунорикс 2 месяца, Бронхомунал 3 месяца. При обследовании в феврале 2018 г. отмечена положительная динамика. При ПЦР мазка из зева ЭБВ не выявлен. IgG антитела к раннему антигену ЭБВ и IgM антитела к РС-вирусу не определялись.
Этиология рецидивирующих заболеваний в настоящее время стала гораздо разнообразнее. В большинстве случаев, как у данной пациентки, приходится иметь дело со смешанными инфекциями. Формированию рецидивирующих бронхитов и других респираторных заболеваний способствуют как вирусы – в данном случае – РС-вирус, так и длительная персистенция ЭБВ инфекции (по данным лабораторных анализов, имеет место хроническое течение с обострением), которая, в свою очередь, приводит к повышенной сенсибилизации. В семьях у часто болеющих детей и их родителей, как показали предыдущие наши исследования, имеет место циркуляция практически одних и тех же возбудителей [4]. Поэтому возникает очень важная проблема обследования и лечения родителей.
Препаратов, которые бы одновременно воздействовали на респираторные и другие вирусы, в том числе вирусы герпеса, энтеровирусы, очень мало. На практике часто применяют препараты интерферонового ряда, которые в борьбе с вирусами действуют опосредованно через систему интерферона. В этой связи заслуживает внимания инозин пранобекс (Гроприносин®), который сочетает в себе свойства универсального иммуномодулятора c прямой противовирусной вктивностью в отношении широкого спектра ДНК- и РНК-вирусов. Основной фармакологической субстанцией Гропри носина® является производное пурина – инозин. Второй компонент – соль 4-ацетаминобензойной кислоты и N,-Nдиметиламино-2-пропанола, которая повышает проницаемость биомембран для инозиновой структуры. Механизм противовирусного действия препарата состоит как в прямом ингибировании вирусов, так и в усилении специфического и неспецифического противовирусного иммунитета. На протяжении более 8 лет у нас имеется как свой опыт применения Гропри носина® в педиатрической практике, так и опыт коллег из разных городов России и других стран. Чем же отличается инозин пранобекс от других препаратов? Данный препарат оказывает действие не только на вирусы гриппа А и В, но и другие вирусы респираторной группы, в том числе и РС-вирусы, герпесвирусы (цитомегаловирус, вирусы герпеса 1, 2 типа, ЭпштейнаБарр, ветряной оспы, герпеса 6 типа), полиовирусов, кори, вирусов папилломы человека, контагиозного моллюска. Рекомендуемая доза составляет 50 мг/кг/сут в 3-4 приема (при необходимости суточную дозу препарата увеличивают до 100 мг/кг). Продолжительность курса лечения – от 5 до 10 дней в зависимости от этиологии, сочетания с другими вирусами. При тяжелых вирусных инфекциях дозу подбирают индивидуально. Схемы лечения при разных инфекциях могут быть разными также и по продолжительности.
Отличительной особенностью препарата является высокая безопасность. Уровень его токсичности в несколько раз ниже, чем других средств. Гроприносин® можно принимать детям с 3 лет. Вероятность побочных эффектов очень низкая. Препарат противопоказан взрослым пациентам с подагрой, так как он может вызвать увеличение концентрации мочевой кислоты.
В настоящем примере у ребенка одновременно имелись два вируса, находившихся в активном состоянии – ЭБВ и РС-вирус. После лечения Гроприносином® с последующим поддерживающим курсом применения иммуномодулирующих препаратов достигнуты положительный клинический эффект и прекращение репликации вирусов. Существует необходимость обязательного контроля лабораторных анализов каждые 3 месяца до прекращения репликации вирусов.
Евгения Ш., 12 лет, обратилась в в консультативнодиагностический центр ГБУЗ «Морозовская ДГКБ» с мамой в конце ноября 2017 г. с жалобами на снижение остроты зрения. Осмотрена офтальмологом, который диагностировал левосторонний хориоретинит токсоплазменной этиологии. В возрасте 5 лет перенесла ветряную оспу, летом 2017 г. получала лечение по поводу лямблиоза и аскаридоза. При осмотре (22.11.2017) кожные покровы влажные, чистые. Зев разрыхлен, не гиперемирован, единичные шейные лимфатические узлы единичные размерами до 0,8 см, безболезненные, другие группы лимфатических узлов не пальпировались. Со стороны сердца и легких патологии не выявлено. Печень и селезенка не увеличены. В анализе крови 12,5 × 109/л лейкоцитов, 55% нейтрофилов. Принимая во внимание диагноз офтальмолога, следовало уточнить наличие токсоплазмоза, авидность антител к токсоплазме, а также исключить наличие внутриклеточных инфекций (хламидиоза и микоплазмоза) и герпесвирусных инфекций, которые также могли быть причиной поражения органа зрения. При первичном обследовании была выявлена смешанная инфекция: герпетическая (обострение инфекции, вызванной вирусом простого герпеса 1 типа, острая инфекция, вызванная вирусом простого герпеса 2 типа, персистенция ЭБВинфекции, антитела к вирусу ветряной оспы), острая микоплазменная инфекция, персистирующий токсоплазмоз (табл. 1).
| Возбудители | Положительно при референсных значениях | 22.11.17 | 13.02.18 |
|---|---|---|---|
| Токсоплазма | |||
| IgM, МЕ/мл | >30 | 563,7 | 354,7 |
| IgM, МЕ/мл | >1,0 | 0,4 | 0,3 |
| Вирус простого герпеса 1 | |||
| IgG, коэф. позитивности | >22,0 | 69,0 | 93,9 |
| IgM, коэф. позитивности | >1,1 | 1.3 | 0.3 |
| Вирус простого герпеса 2 | |||
| IgG, коэф. позитивности | >22,0 | 0,5 | 4,6 |
| IgM, коэф. позитивности | >1,1 | 1,2 | 1,2 |
| Вирус ветряной оспы | |||
| IgG, мМЕ/мл | >100,0 | 453,9 | 632,9 |
| IgM, мМЕ/мл | >1,1 | 0,4 | 0,4 |
| ЭБВ | |||
| IgG VCA, Ед/мл | >20,0 | 750,0 | 750,0 |
| IgM VCA, Ед/мл | >40,0 | 19,1 | 11,1 |
| Mycoplasma pneumoniae | |||
| IgG, коэф. позитивности | >1,1 | 0,42 | 0,42 |
| IgM, коэф. позитивности | >1,1 | 1,1 | 0,9 |
Было назначено лечение: спирамицин 1,5 млн МЕ два раза в день в течение 14 дней, инозин пранобекс (Гропри носин®) 2 курса в дозе по 1000 мг три раза в день по 10 дней, пробиотики. Состояние левого глаза и зрение значительно улучшились. Сохранялась активность инфекции, вызванной вирусом герпеса 2 типа, в связи с чем проведены третий курс лечения Гроприносином® в течение 10 дней и терапия меглюмина акридонацетатом. После лечения острых форм инфекции не выявлено, отмечена явная положительная динамика процесса и состояния ребенка. Девочка не болела за время наблюдения.
Таким образом, в данном случае предполагалась токсоплазменная этиология хориоретинита. Однако при обследовании была обнаружена смешанная острая герпесвирусная и микоплазменная инфекция, которая потребовала применения противовирусных, иммуномодулирующих препаратов и макролидного антибиотика. Нельзя не учитывать и пубертатный возраст ребенка. Пациентке потребовались консультации окулиста и инфекциониста и коррекции этиотропного лечения с положительным результатом.
Софья С., 5 лет поступила в 19-е отделение Морозовской больницы 11.03.2011. С марта 2010 г. наблюдалась в гематологическом центре по поводу нейтропении. В общем анализе крови от 11.03.2011 выявлен лейкоцитоз (34,2 × 109/л). При поступлении состояние средней тяжести, катаральные явления, температура тела 38,2°С. Кожные покровы бледно-розовые, чистые, на волосистой части головы гнейс, пальпируются периферические лимфатические узлы (подчелюстные – 1 см, передне- и заднешейные – до 0,5 см). Носовое дыхание умеренно затруднено, слизистое отделяемое. Кашель сухой, редкий. В легких жесткое дыхание, хрипов нет. Печень и селезенка выступают из-под реберной дуги на 2,5 см и 1,0 см, соответственно. Стул и мочеиспускание в норме. В анализе крови от 14.03.2011: эритроциты – 5,2 × 1012/л, тромбоциты – 156 × 109/л, лейкоциты – 39,8 × 109/л, сегментоядерные нейтрофилы – 2,0%, лимфоциты – 85,0%, моноциты 12,0%, СОЭ – 6 мм/ч. В биохимическом анализе патологических изменений не было, печеночные пробы, серомукоид, АСЛ-О в пределах возрастной нормы. Коагулограмма: умеренное замедление протромбинообразования по внутреннему пути свертывания. Содержание иммуноглобулинов (A, M, G, E) в пределах возрастной нормы. Анализы крови на ВИЧ, вирусы гепатита, сифилис отрицательные. Анализ мочи без патологии. Паразитарные и глистные инфекции не выявлены. Проба Манту отрицательная. Посевы на флору из зева роста не дали. При ультразвуковом исследовании органов брюшной полости выявлены признаки билиарной дискинезии, реактивный панкреатит, пиелоэктазия, парапанкреатический лимфатический узел. При рентгенографии органов грудной клетки усиление легочного рисунка. На рентгенограмме черепа выражен рисунок пальцевых вдавлений в лобной области. На ЭКГ патологии нет.
Антитела класса IgM к капсидному антигену ЭБВ – 1,37, IgG антитела к раннему антигену ЭБВ – 42,7, IgG антитела к ядерному антигену (EBNA) ЭБВ отрицательные. IgM антитела к цитомегаловирусу не определялись, IgG антитела – 100,6.
В иммунограмме от 30.03.2011 повышено абсолютное содержание моноцитов – 1398,00 в мкл (в норме до 800,00), снижено количество CD3+CD4+ (Т-хелперов) – 11% (в норме 35,00-51,00), активированы CD3+CD8+ (Т-цитотоксические лимфоциты) – 81,00% (22,0038,00), cнижено количество CD19+ (В-лимфоциты) – 3,00% (21,00-28,00).
На основании полученных данных сделан вывод, что у ребенка на фоне текущей герпесвирусной инфекции (острой ЭБВ-инфекции и персистирующей цитомегаловирусной инфекции) имеет место лейкемоидная реакция лимфоцитарного типа, абсолютная нейтропения. Установлены также тимомегалия, двусторонняя пиелоэктазия, вторичное иммунодефицитное состояние, комбинированный вариант. У матери ребенка, страдающей бронхиальной астмой и находившейся на 39-й неделе беременности, выявлена герпесвирусная инфекция (цитомегаловирус, вирус простого герпеса 1 типа). В стационаре получила курс лечения цефтриаксоном и инозином пранобексом (Гроприносин®) в течение 10 дней. Рекомендована гипоаллергенная диета, временное исключение из рациона (на 3 месяца) бананов, шоколада, а также пробиотики, ферментативные препараты (14 дней), Элькар 20% (1,5 мес), цетиризин по 5 капель два раза раза в день (10 дней).
В данном случае лейкемоидная реакция лимфоцитарного типа и абсолютная нейтропения были спровоцированы острой ЭБВ-инфекцией. В последние годы количество детей с нейтропенией, обусловленной течением какой-либо герпетической инфекции значительно возросло. У нас совместно с гематологическим центром ГБУЗ «Морозовская ДГКБ» имеется многолетний опыт лечения таких детей. Следует подчеркнуть, что за каждым ребенком необходимо дальнейшее наблюдение (в течение года) с динамическим контролем серологических анализов крови один раз в три месяца.
В целом представленные три случая с разной патологией (у часто болеющего ребенка, хориоретинитом, нейтропенией) объединяет совокупность нескольких вирусных и герпетических заболеваний, которые и явились основной причиной развития данной патологии. В этой связи целесообразен подбор этиотропных препаратов с комбинированным иммуномодулирующим и противовирусным действием. К таким препаратам относится инозин пранобекс, отличительной способностью которого является действие на большинство ДНК- и РНК-содержащих вирусов. Положительный эффект от лечения в данных конкретных случаях наблюдался при индивидуальном подходе и определении продолжительности курсов терапии с последующим динамическим наблюдением.
Вакцинация от гриппа предотвратила случаи микст-инфекции коронавирусной инфекции и гриппа
Особенностью эпидемического сезона по гриппу в 2020-2021 гг. является одновременная циркуляция вирусов гриппа и новой коронавирусной инфекции.
Постановлением главного государственного санитарного врача РФ для сезона 2020–2021 гг. определена задача – обеспечить охват прививками против гриппа не менее 60% всего населения и 75% населения из групп риска.
Управлением Роспотребнадзора по Волгоградской области была проведена большая организационная работа и приняты меры по увеличению охвата иммунизацией населения области.
Побочных проявлений после иммунизации, поствакцинальных осложнений на введение противогриппозных вакцин не зарегистрировано.
В Волгоградской области по данным оперативного мониторинга в эпидемическом сезоне 2020-2021гг. случаи гриппа не зарегистрированы.
Причиной отсутствия регистрации случаев заболевания гриппом в эпидсезоне 2020-2021 гг. послужил высокий охват профилактическими прививками и своевременно принятые ограничительные мероприятия.
Управлением организовано проведение мониторинга циркуляции возбудителей как среди лиц, имеющих признаки респираторных заболеваний, так и не имеющих их. Заболеваемость населения региона острыми респираторными инфекциями в эпидсезоне 2020-2021гг. была обусловлена циркуляцией возбудителей в широком диапазоне, с различной интенсивностью. Доля положительных результатов от числа обследованных лиц с признаками респираторных заболеваний составляет более 20%.
При анализе распространенности возбудителей в зависимости от периода года (с сентября 2020 по май 2021) и сопоставлении уровней заболеваемости ОРВИ можно сделать вывод о конкуренции возбудителя SARS-CoV-2 с другими возбудителями ОРВИ и о его постоянной циркуляции.
Управлением Роспотребнадзора по Волгоградской области продолжается организация деятельности и контроль за ходом проведения мероприятий, направленных на снижение угрозы распространения гриппа и ОРВИ и причинения (угрозы причинения) вреда жизни и здоровью населения.
Управления Роспотребнадзора по Волгоградской области, напоминает, что вакцинация рекомендуется всем группам населения, но особенно показана детям с 6-ти месяцев, людям, страдающим хроническими заболеваниями, беременным женщинам, а также лицам из групп профессионального риска (медицинским работникам, работникам образования, работникам сферы обслуживания и транспорта и др.).
Важной составляющей профилактики гриппа помимо вакцинации, является здоровый образ жизни: правильный режим труда и отдыха, закаливание, занятия физической культурой, полноценное питание, сбалансированное питание, отказ от курения и алкоголя и прочие мероприятия, укрепляющие иммунитет.