Милиарные очаги в легких что это
Милиарные очаги в легких что это
а) Терминология:
• Милиарный характер поражения легких:
— Мелкие узелки в легочной ткани (микроузелки)
— Размер 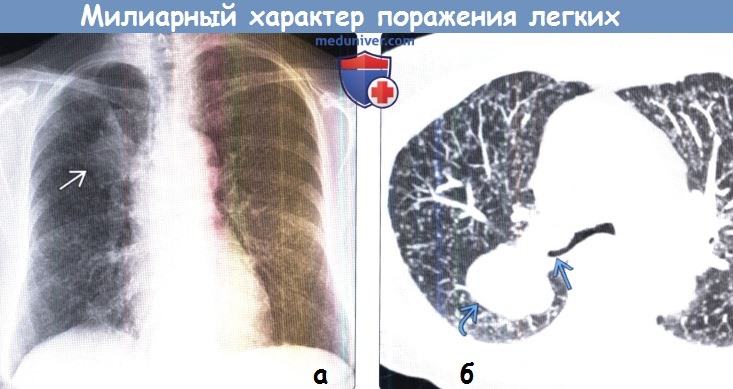
(б) У того же пациента при КТ с контрастным усилением в верхней доле правого легкого визуализируется мягкотканное объемное образование с дольчатым контуром, циркулярно охватывающее правый верхнедолевой бронх.
Образование представляет собой рак легкого. Милиарные микроузелки в обоих легких соответствуют метастазам.
в) КТ/КТВР:
— Четко отграниченные микроузелки, диффузно расположенные с обеих сторон
— Случайный (диффузный, равномерный) характер распределения; отсутствует связь со структурами вторичной легочной дольки
г) Дифференциальная диагностика:
• Гематогенные метастазы рака щитовидной железы, почечноклеточного рака, меланомы
• Гематогенное распространение инфекции, особенно у иммунокомпрометированных лиц: туберкулез, грибковая инфекция
• Саркоидоз:
— В нетипичных случаях возможен милиарный характер поражения легких
д) Диагностические пункты:
• У пациентов со злокачественным новообразованием в случае выявления при рентгенографии или КТ грудной клетки милиарного характера поражения легких следует заподозрить наличие гематогенных метастазов
• Гематогенная диссеминация легочной инфекции может имитировать наличие милиарных метастазов
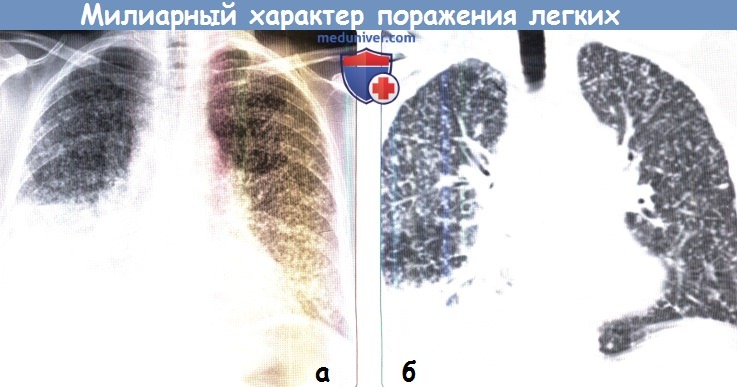
(б) У того же пациента при КТ с контрастным усилением визуализируются диффузно расположенные в обоих легких микроузелки, соответствующие милиарному характеру поражения легких.
Кроме того, выявляются увеличенные лимфатические узлы средостения и корней легких. Наличие милиарных узелков у пациента со злокачественным новообразованием может указывать на метастазы или присоединение оппортунистической инфекции.
Редактор: Искандер Милевски. Дата публикации: 22.1.2019
Диссеминация в легких
Под диссеминированными процессами в легких понимается довольно обширная группа заболеваний и патологических состояний (более 100, известных современной медицине), при которых в дыхательном органе диагностируют множественные воспалительные очаги и(или) фиброзные изменения, расположенные, как правило хаотично и с обеих сторон. Патологические изменения могут затрагивать практически все легочные сегменты, а могут быть сконцентрированы только в определенных местах, например, вокруг бронхов, в периферических отделах легких и т.д.
Первично диссеминированные заболевания легких выявляются по результатам аппаратных медицинских обследований (КТ, рентген). На посрезовой компьютерной томографии легких (МСКТ) в высоком разрешении очаги диссеминации и фиброза визуализируются лучше всего. Врач-рентгенолог может оценить объем поврежденной легочной ткани, выявить фиброзные тяжи (соединительнотканные спайки и рубцы), скопление жидкости и(или) гноя в альвеолярных пузырьках, сопутствующие патологии дыхательных путей, артерий, лимфатической системы.
В этой статье мы подробнее расскажем о легочной диссеминации и заболеваниях, при которых этот симптом наблюдается.
Что такое диссеминация в легких?
Диссеминация представляет собой множественные патологические очаги (уплотнения) диаметром 1-10 мм. На КТ-сканах они выглядят как светлые пятна, в то время как в норме легочная ткань визуализируется практически однородным темным цветом. Очаги могут быть абсолютно разными по размеру, форме (эллипсообразные, с неровными краями) и морфологии. Нередко вокруг очагов обнаруживается перифокальное воспаление. Они могут сливаться и в таком случае напоминают инфильтративные процессы при пневмонии. Диссеминация также проявляется в виде очаговых микро повреждений с кровью и отеками.
При диссеминирующих процессах в легких дыхательный орган частично (в зависимости от объема поражения) перестает выполнять свою главную функцию — дыхание и транспортировка кислорода к другим органом, в частности к сердцу и головному мозгу. При тотальном диссеминированном поражении легких пациент может погибнуть.
Симптомы легочной диссеминации
Как и большинство легочных заболеваний, диссеминированное поражение легких не обладает специфическими симптомами, по которым было бы точно поставить диагноз. При диссеминации пациентов могут беспокоить стандартные респираторные симптомы:
Причины легочной диссеминации
При обнаружении диссеминации в легких, важно точно установить причину и выявить специфику патологического процесса. Причинами патологических процессов, в зависимости от формы, плотности и характера распространения очагов могут быть:
Отметим, что к одним только возбудителям инфекционно-воспалительных заболеваний легких, которые могут вызвать диссеминированное поражение легких, относится обширная группа вирусов, бактерий и грибков (mycobacterium tuberculosis, SARS-CoV-2, сoccidioides immitis) и др. Иногда выявить точную причину диффузных воспалительных очагов и фиброза не представляется возможным. Если заболевание обладает признаками, сходными с туберкулезом или пневмонией, или имеется выраженный фиброз, но даже после медицинских обследований причина остается не ясна, то такие патологические изменения называют «идиопатическими», а тактика лечения подбирается индивидуально на основании полученных данных и анамнеза пациента.
Поэтому диссеминированные заболевания легких считаются довольно сложными в диагностике. КТ легких значительно информативнее обычной рентгенографии, однако даже этот метод изолированно от лабораторных анализов, не позволяет получить достаточно сведений для назначения терапии. Если у пульмонолога или врача-рентгенолога есть подозрения на злокачественный процесс, пациенту может быть рекомендована биопсия.
Для каких заболеваний характерен симптом легочной диссеминации?
Рассмотрим наиболее распространенные заболевания, которые могут проявляться диссеминированным патологическим процессом в легких.
Туберкулез
Туберкулез легкий представляет собой довольно распространенное, опасное и тяжелое заболевание. Его возбудителем являются бактерии — палочки Коха, которые легко передаются контактным и воздушно-капельным путем, могут годами жить в уличной пыли и даже в легких человека, не вызывая никаких симптомов.
Болезнь проявляется тогда, когда иммунная система человека не может самостоятельно сдержать активную фазу и рост микобактерий mycobacterium tuberculosis. Бактериальное поражение легких при туберкулезе обычно визуализируется как множественные воспалительные очаги — гранулемы.
В центре туберкулезных гранулем расположены очаги некроза. Вокруг них формируются уплотнения — легочные альвеолы заполняются жидким субстратом, в котором содержатся сами бактерии клетки эпителия и плазмы, мертвые лимфоциты, крупные клетки Лангханса, макрофаги.
На начальных стадиях туберкулез прогрессирует практически бессимптомно, со временем пациент начинает отмечать слабость, ухудшение общего самочувствия, кашель и изменение дыхания.
При этом на аускультации редко отмечается что-то подозрительное. Анализ мокроты не показывает микобактерии. Диагностика туберкулеза возможна по результатам рентгенографического обследования и кожной туберкулиновой пробы.
Гранулематозы и диффузно расположенные «матовые стекла» на КТ не являются специфическим признаком туберкулеза. Первые обнаруживаются и при саркоидозе, а вторые — при пневмониях и других заболеваниях.
Для лечения туберкулеза пациенту назначается курс антибактериальной терапии. Важно предотвратить фиброз (рубцевание легких), поскольку такие изменения могут носить необратимый характер.
Пневмокониоз
Пневмокониозы – это диссеминированное поражение легких, причиной которого является вдыхание строительной или промышленной пыли. Чаще всего патологические процессы протекают с выраженным развитием первичного диффузного фиброза, при котором легочные альвеолы «склеиваются», поскольку в них разрастается соединительная ткань.
Пневмокониоз тоже носит гранулематозный характер. На КТ-сканах отчетливо видны множественные узелковые уплотнения разной плотности. Такие уплотнения следует проверять на предмет того, является ли процесс доброкачественным, нет ли онкологической угрозы.
Пневмокониоз относится к так называемым «профессиональным» заболеванием. Чаще всего от него страдают:
Силикоз — распространенное и тяжелое заболевание легких, при котором диагностируют множественный диффузный фиброз и узелковые уплотнения. В результате у больного существенно сокращается функциональный объем легких. Возникает из-за продолжительного вдыхания пыли со свободным диоксидом кремния (содержится в кварцевом песке и окружающем воздухе). Поэтому в группе риска находятся пескоструйщики, работники соответствующих (абразивоструйных) предприятий, жители «песчаных» регионов.
Асбестоз — хроническое заболевание легких, при котором также манифестируется множественный легочный фиброз. Возникает из-за вдыхания асбестовой пыли или волокон асбеста. В группе риска находятся работники асбестодобывающих и асбестоперерабатывающих предприятий.
Пневмонии и осложнения пневмоний
Пневмонии – группа воспалительных заболеваний легких. На фоне этого заболевания у пациента могут возникнуть более опасные осложнения, для которых также характерна диссеминация: острый респираторный синдром (ОРДС), интерстициальное поражение легких, симптом «булыжной мостовой», «сотовое легкое», отек легких, фиброз и др.
При пневмонии со множественными диффузно расположенными локусами поражения существенно снижается жизненная емкость легких, поскольку воспалительные очаги и инфильтраты крупные, альвеолы заполнены жидким экссудатом, а не воздухом.
Пневмония с диссеминацией может быть следствием кандидоза легких, пневмокониоза и других заболеваний. Необходимо точно установить причину патологических изменений. Иногда необходимо также исключить злокачественный процесс (по результатам лабораторной диагностики).
Саркоидоз
Саркоидоз легких – это онкологическое заболевание. Его основными признаками на КТ являются диссеминация и медиастинальная лимфаденопатия. Диссеминация на сканах выражена не так ярко как при прогрессирующем туберкулезе, однако определенное сходство есть. Диагностику затрудняет легочный фиброз. Вместе с дессиминированнным поражением дыхательного органа присутствуют васкулиты, периваскулиты, перибронхит.
Множественные очаги (от 2 мм до 1 см) часто расположены вдоль бронхососудистых пучков, междольковых щелей, костальной плевры, в междольковых перегородках (перилимфатический тип диссеминации). При саркоидозе гранулематоз часто (около 35% случаев) обнаруживают не только в легких, но и в бронхах. При этом их слизистая оболочка может быть не изменена – на поражение бронхов при саркоидозе указывают отек, гиперемия, участки утолщения эпителия.
На ранних сроках саркоидоз развивается бессимптомно, на более поздних пациента начинают беспокоить непродуктивный кашель, проблемы с дыханием (без явных причин), дискомфорт и жжение в области спины, в тяжесть в груди.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Милиарный туберкулез неуточненной локализации (A19.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Диссеминированный туберкулёз может развиться при осложнённом течении первичного туберкулёза в результате усиления воспалительной реакции и ранней генерализации процесса. Чаще диссеминированный туберкулёз возникает через несколько лет после клинического излечения первичного туберкулёза и формирования остаточных посттуберкулёзных изменений: очага Гона и/или кальцината. В этих случаях развитие диссеминированного туберкулёза связывают с поздней генерализацией туберкулёзного процесса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от распространённости поражения выделяют три основные варианта диссеминированного туберкулёза:
• генерализованный:
• с преимущественным поражением лёгких;
• с преимущественным поражением других органов.
В соответствии с клиническими особенностями течения различают: острую, подострую и хроническую форму.
Этиология и патогенез
ПАТОГЕНЕЗ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Диссеминированный туберкулёз может развиться при осложнённом течении первичного туберкулёза в результате усиления воспалительной реакции и ранней генерализации процесса. Чаще диссеминированный туберкулёз возникает через несколько лет после клинического излечения первичного туберкулёза и формирования остаточных посттуберкулёзных изменений: очага Гона и/или кальцината. В этих случаях развитие диссеминированного туберкулёза связывают с поздней генерализацией туберкулёзного процесса.
Основным источником распространения микобактерий при развитии диссеминированного туберкулёза считают остаточные очаги инфекции во ВГЛУ, формирующиеся в процессе обратного развития первичного периода туберкулёзной инфекции. Иногда источник диссеминации микобактерий в виде обызвествлённого первичного очага может быть локализован в лёгком или другом органе.
Возбудитель может распространяться по организму различными путями, но чаще всего диссеминации происходит с током крови. Гематогенный путь лежит в основе около 90% всех диссеминированных поражений при туберкулёзе.
Вероятность развития диссеминированного туберкулёза лёгких возрастает при воздействии факторов, ослабляющих иммунную систему человека, при длительном и тесном контакте с бактериовыделителей.
В зависимости от пути распространения микобактерий и расположения туберкулёзных очагов по ходу кровеносных и/или лимфатических сосудов диссеминированный туберкулёз лёгких может быть гематогенным, лимфогематогенным и лимфогенным.
Обязательным условием для развития гематогенного диссеминированного туберкулеза считают бактериемию. Однако для возникновения заболевания важны также повышенная чувствительность клеток и тканей к микобактериям и изменения функционального состояния нервной и сосудистой систем. Нарушение кортико-висцеральной регуляции приводит к вегетативно-сосудистой дистонии и расстройствам микроциркуляции. Кровоток в мелких сосудах замедляется, и возбудитель проникает через сосудистую стенку в прилежащую ткань. Повышенная чувствительность клеток к микобактериям, сформировавшаяся в первичном периоде туберкулёзной инфекции, обеспечивает быстрое поглощение микобактерий макрофагами, которые затем теряют способность к перемещению и оседают в периваскулярной ткани. Дальнейшее движение возбудителя приостанавливается, однако разрушение микобактерий бывает затруднено и даже невозможно из-за снижения бактерицидного потенциала макрофагов. В результате в интерстициальной ткани лёгких по ходу сосудисто-бронхиальных пучков формируется множество туберкулёзных очагов (рис. 18-17). При гематогенном распространении микобактерий очаги обнаруживают в обоих лёгких относительно симметрично. Лимфогенная диссеминации в лёгких возникает при распространении микобактерий с ретроградным током лимфы. Появление процесса обусловлено реактивацией воспаления во ВГЛУ и развитием лимфостаза.
Лимфогенное распространение микобактерий нередко приводит к односторонней диссеминации и преимущественно прикорневой локализации очагов. Возможна также двусторонняя лимфогенная диссеминация. От гематогенной её отличает асимметричное расположение очагов в лёгких.
Характер воспалительной реакции и распространённость очагов при диссеминированном туберкулёзе обусловлены индивидуальной реактивностью организма, массивностью бактериемии и выраженностью иммунологических и функциональных расстройств. Размеры очагов в значительной степени зависят от калибра сосудов, вовлечённых в патологический процесс.
По данным патоморфологических исследований, выделяют три варианта диссеминированного туберкулёза лёгких. Они соответствуют клиническим особенностям его течения: острому, подострому и хроническому.
Острый диссеминированный туберкулёз лёгких возникает при значительном снижении противотуберкулёзного иммунитета и массивной бактериемии. Гиперергическая реакция лёгочных капилляров на бактериальную агрессию со значительным повышением проницаемости их стенки создаёт благоприятные условия для проникновения микобактерий в альвеолярные перегородки и стенки альвеол. По ходу капилляров почти одномоментно возникают множественные однотипные просовидные (от лат. «milium» — просо), желтовато-серые очаги. Они выступают над поверхностью среза лёгкого в виде бугорков диаметром 1-2 мм и локализуются равномерно в обоих лёгких. Отёк и клеточная инфильтрация межальвеолярных перегородок значительно снижают эластичность лёгочной ткани. Экссудативную или казеозно-некротическую реакцию очень быстро сменяет продуктивная, поэтому слияния очагов не происходит. Такую форму острого диссеминированного туберкулёза называют милиарной.
Иногда наблюдают генерализацию туберкулёзного процесса: множественные казеозные очаги с большим количеством микобактерий обнаруживают и в других органах (туберкулёзный сепсис).
При своевременной диагностике и полноценном лечении милиарные очаги могут почти полностью рассосаться. Одновременно исчезают признаки эмфиземы и происходит восстановление эластичности лёгочной ткани.
Подострый диссеминированный туберкулёз лёгких развивается при менее грубых нарушениях в иммунитете и меньшей массивности бактериемии. В патологический процесс бывают вовлечены внутридольковые вены и междольковые ветви лёгочной артерии. Очаги, формирующиеся вокруг венул и артериол, имеют средние и крупные размеры, нередко сливаются, образуя конгломераты, в которых может возникать деструкция. Воспалительная реакция в очагах постепенно становится продуктивной. В стенках альвеол и межальвеолярных перегородках развиваются продуктивный облитерирующий васкулит и лимфангит, в лёгочной ткани вокруг очагов появляются признаки эмфиземы.
При подостром диссеминированном туберкулёзе строгой симметрии поражения лёгких не отмечают. Очаги чаще обнаруживаются в верхних и средних отделах, преимущественно субплеврально. Диссеминации не ограничивается лёгкими и нередко распространяется на висцеральный листок плевры. Часто в процесс бывают вовлечены верхние дыхательные пути, особенно наружное кольцо гортани.
Специфическая терапия способствует рассасыванию и уплотнению очагов. Полное рассасывание очагов наблюдают редко. В межальвеолярных перегородках возникают фиброзные и атрофические изменения. Эмфизема, сформировавшаяся в начальном периоде заболевания, приобретает необратимый характер.
Хронический диссеминированный туберкулёз лёгких обычно развивается медленно в результате повторных волн лимфогематогенной диссеминации, которые своевременно не диагностируются. При очередной волне диссеминации свежие очаги появляются в интактных участках лёгкого — там, где кровоток в начале заболевания не был нарушен. Повторные волны диссеминации обусловливают «поэтажное» расположение очагов в обоих лёгких. Сначала очаги можно обнаружить в верхушечном и заднем сегментах. Наибольшее количество очагов находят в верхних и средних отделах лёгких. Они локализуются преимущественно субплеврально. На поверхности разреза лёгкого хорошо видна тонкая петлистая сеть из беловато-серых фиброзных тяжей, связанная с диффузным периваскулярным и перибронхиальным фиброзом. Иногда можно обнаружить массивные рубцы в ткани лёгкого и фиброз плевры, которые свидетельствуют о значительной давности туберкулёзного процесса. Фиброзные изменения более выражены в верхних отделах лёгких, а в нижних отделах можно наблюдать развитие викарной эмфиземы.
Между образовавшимися в разное время очагами имеются существенные морфологические различия. В свежих очагах преобладает выраженная продуктивная тканевая реакция. Очаги, имеющие большую давность, окружены капсулой. Старые очаги частично замещены фиброзной тканью. Иногда в них обнаруживают включения солей кальция. Такую очаговую диссеминацию называют полиморфной.
Наклонность к слиянию очагов и формированию распада выражена слабо, поэтому полости распада образуются медленно. Они имеют определённые особенности.
Полости обычно расположены в верхних долях обоих лёгких, часто симметрично, их просвет полностью свободен от казеозно-некротических масс; стенки тонкие, перифокальная инфильтрация и отёк окружающих тканей отсутствуют. Такие полости часто называют штампованными, или очковыми, кавернами.
Значительные морфологические изменения лёгочной ткани с нарушением её биомеханических свойств приводят к гипертензии в малом круге кровообращения, гипертрофии правого желудочка и постепенному развитию лёгочного сердца.
В результате повторных волн гематогенной диссеминации микобактериями туберкулеза у больных хроническим диссеминированным туберкулёзом лёгких часто формируются внелёгочные очаги поражения: в гортани, костях и суставах, почках, гениталиях и других органах.
Клиническая картина
Cимптомы, течение
Острый милиарный туберкулез легких
Что провоцирует / Причины Острого милиарного туберкулеза легких :
Туберкулёз у людей чаще всего возникает при заражении человеческим и бычьим видами возбудителя. Выделение M. bovis отмечается преимущественно у жителей сельской местности, где путь передачи в основном алиментарный. Отмечается также птичий туберкулез, который встречается преимущественно у иммунодефицитных носителей.
МБТ относятся к прокариотам (в их цитоплазме нет высокоорганизованных органелл аппарата Гольджи, лизосом). Отсутствуют также характерные для части прокариотов плазмиды, обеспечивающие для микроорганизмов динамику генома.
Белки (туберкулопротеиды) являются главными носителями антигенных свойств МБТ и проявляют специфичность в реакциях повышенной чувствительности замедленного типа. К этим белкам относится туберкулин. С полисахаридами связано обнаружение антител в сыворотке крови больных туберкулёзом. Липидные фракции способствуют устойчивости микобактерий к кислотам и щелочам.
В пораженных туберкулёзом органах (лёгкие, лимфатические узлы, кожа, кости, почки, кишечник и др.) развивается специфическое «холодное» туберкулёзное воспаление, носящее преимущественно гранулематозный характер и приводящее к образованию множественных бугорков со склонностью к распаду.
Патогенез (что происходит?) во время Острого милиарного туберкулеза легких :
Первичное инфицирование микобактериями туберкулеза и скрытое течение туберкулёзной инфекции.
Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи, которая склеивает поступившие микобактерии, и дальнейшая элиминация микобактерий с помощью волнообразных колебаний мерцательного эпителия). Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Возможность заражения алиментарным путём обусловлена состоянием стенки кишечника и его всасывающей функции.
Затем к фагоцитозу МБТ подключаются макрофаги. Однако МБТ синтезируют АТФ-положительные протоны, сульфаты и факторы вирулентности (корд-факторы), в результате чего нарушается функция лизосом макрофагов. Образование фаголизосомы становится невозможным, поэтому лизосомальные ферменты макрофагов не могут воздействовать на поглощённые микобактерии. МБТ располагаются внутриклеточно, продолжают расти, размножаться и всё больше повреждают клетку-хозяина. Макрофаг постепенно погибает, а микобактерии вновь попадают в межклеточное пространство. Этот процесс называется «незавершённым фагоцитозом».
Приобретённый клеточный иммунитет
В основе приобретённого клеточного иммунитета лежит эффективное взаимодействие макрофагов и лимфоцитов. Особое значение имеет контакт макрофагов с Т-хелперами (CD4+) и Т-супрессорами (CD8+). Макрофаги, поглотившие МБТ, экспрессируют на своей поверхности антигены микобактерий (в виде пептидов) и выделяют в межклеточное пространство интерлейкин-1 (ИЛ-1), который активирует Т-лимфоциты (CD4+). В свою очередь Т-хелперы (CD4+) взаимодействуют с макрофагами и воспринимают информацию о генетической структуре возбудителя. Сенсибилизированные Т-лимфоциты (CD4+ и CD8+) выделяют хемотаксины, гамма-интерферон и интерлейкин-2 (ИЛ-2), которые активируют миграцию макрофагов в сторону расположения МБТ, повышают ферментативную и общую бактерицидную активность макрофагов. Активированные макрофаги интенсивно вырабатывают активные формы кислорода и перекись водорода. Это так называемый кислородный взрыв; он воздействует на фагоцитируемый возбудитель туберкулёза. При одновременном воздействии L-аргинина и фактора некроза опухолей-альфа образуется оксид азота NO, который также обладает антимикробным эффектом. В результате всех этих процессов разрушительное действие МБТ на фаголизосомы ослабевает, и бактерии разрушаются лизосомальными ферментами. При адекватном иммунном ответе каждое последующее поколение макрофагов становится всё более иммунокомпетентным. Выделяемые макрофагами медиаторы активируют также B-лимфоциты, ответственные за синтез иммуноглобулинов, однако их накопление в крови на устойчивость организма к МБТ не влияет. Но выработка B-лимфоцитами опсонирующих антител, которые обволакивают микобактерии и способствуют их склеиванию, является полезной для дальнейшего фагоцитоза.
Повышение ферментативной активности макрофагов и выделение ими различных медиаторов может вести к появлению клеток повышенной чувствительности замедленного типа (ПЧЗТ) к антигенам МБТ. Макрофаги трансформируются в эпителиоидные гигантские клетки Лангханса, которые участвуют в ограничении зоны воспаления. Образуется экссудативно-продуктивная и продуктивная туберкулёзная гранулёма, образование которой свидетельствует о хорошем иммунном ответе на инфекцию и о способности организма локализовать микобактериальную агрессию. На высоте гранулематозной реакции в гранулеме находятся Т-лимфоциты (преобладают), B-лимфоциты, макрофаги (осуществляют фагоцитоз, выполняют аффекторную и эффекторную функции); макрофаги постепенно трансформируются в эпителиоидные клетки (осуществляют пиноцитоз, синтезируют гидролитические ферменты). В центре гранулёмы может появиться небольшой участок казеозного некроза, который формируется из тел макрофагов, погибших при контакте с МБТ.
Реакция ПЧЗТ появляется через 2-3 недели после инфицирования, а достаточно выраженный клеточный иммунитет формируется через 8 недель. После этого размножение микобактерий замедляется, общее их число уменьшается, специфическая воспалительная реакция затихает. Но полной ликвидации возбудителя из очага воспаления не происходит. Сохранившиеся МБТ локализуются внутриклеточно (L-формы) и предотвращают формирование фаголизосомы, поэтому недоступны для лизосомальных ферментов. Такой противотуберкулёзный иммунитет называется нестерильным. Оставшиеся в организме МБТ поддерживают популяцию сенсибилизированных Т-лимфоцитов и обеспечивают достаточный уровень иммунологической активности. Таким образом, человек может сохранять МБТ в своем организме длительное время и даже всю жизнь. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом.
Приобретенный иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами.
В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Возникновение клинически выраженного туберкулёза
В случае недостаточной активации макрофагов фагоцитоз неэффективен, размножение МБТ макрофагами не контролируется и потому происходит в геометрической прогрессии. Фагоцитирующие клетки не справляются с объёмом работы и массово гибнут. При этом в межклеточное пространство поступает большое количество медиаторов и протеолитических ферментов, которые повреждают прилежащие ткани. Происходит своеобразное «разжижение» тканей, формируется особая питательная среда, способствующая росту и размножению внеклеточно расположенных МБТ.
Большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супресоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Сначала резко усиливается, а затем ослабевает ПЧЗТ к антигенам МБТ. Воспалительная реакция приобретает распространённый характер. Повышается проницаемость сосудистой стенки, в ткани поступают белки плазмы, лейкоциты и моноциты. Формируются туберкулёзные гранулёмы, в которых преобладает казеозный некроз. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Отдельные гранулёмы сливаются, общий объём туберкулёзного поражения увеличивается. Первичное инфицирование трансформируется в клинически выраженный туберкулёз.
Симптомы Острого милиарного туберкулеза легких :
При гематогенно-диссеминированном туберкулезе легких многообразны патофизиологические расстройства и клинические симптомы. Клиника милиарного туберкулеза характеризуется общей интоксикацией и функциональными расстройствами. Они будут проявляться в виде понижения аппетита, слабости, субфебрильной температуры. У больных отмечается сухой кашель. В анамнезе имеется указание на контакт с бациллярными больными, на перенесенный ранее экссудативный плеврит, лимфаденит.
При остром начале заболевания отмечаются подъем температуры до 39-40 °С, одышка, сухой кашель, иногда с выделением небольшого количества слизистой мокроты. У больных при осмотре отмечается цианоз (губ, кончиков пальцев рук).
Диагностика Острого милиарного туберкулеза легких :
Перкуторно обнаруживается легочный с тимпаническим оттенком звук, аускультативно выслушиваются жесткое или ослабленное дыхание, в небольшом количестве сухие или мелкие влажные хрипы, особенно в паравертебральном пространстве.
Селезенка и печень немного увеличены.
Отмечаются выраженный лабильный пульс и тахикардия.
Туберкулиновые пробы обычно ложноотрицательные (отрицательная анергия).
Изменения со стороны крови характеризуются лейкоцитозом, моноцитозом, эозинопенией, нейтрофильным сдвигом влево, повышенной СОЭ. В моче определяется белок.
Рентгенологическая картина милиарного туберкулеза в первые дни заболевания выражается диффузным понижением прозрачности легких со смазанностью сосудистого рисунка, появлением мелкопетлистой сетки вследствие воспалительного уплотнения межуточной ткани. Только на 7-10-й день болезни на обзорной рентгенограмме можно увидеть множественные, округлой формы, хорошо отграниченные и расположенные цепочкой очаги размером с просяное зерно, с последующим тотальным симметричным обсеменением легочных полей в обоих легких мелкими однотипными очагами. Все важные признаки милиарного поражения легких можно выявить при использовании КТ. Если процесс прогрессирует, то поражаются плевра и менингеальные оболочки.
При обратном развитии милиарного туберкулеза очаги могут полностью рассосаться или же кальцинироваться. Количество кальцинированных очагов меньше, чем в период высыпания, так как очаговые изменения частично рассасываются.
Больные с генерализованным и нераспознанным туберкулезом погибают при явлениях тяжелой туберкулезной интоксикации, гипоксемии и гипоксии.
Дифференциальная диагностика. Милиарный туберкулез легких часто приходится дифференцировать с брюшным тифом. При милиарном туберкулезе, так же как и при тифе, наблюдаются четко выраженные симптомы интоксикации, резкие головные боли, высокая температура, бред, затемненное сознание. Однако внимательный анализ противоречащих тифу симптомов поможет поставить правильный диагноз.
Реакция Видаля может разрешить сомнения: она будет положительной только при брюшном тифе.
Рентгенограмма легких подтверждает подозрения на заболевание милиарным туберкулезом легких.
При ранней диагностике милиарного туберкулеза важным является исследование глазного дна, где сравнительно рано обнаруживается высыпание туберкулезных бугорков.
Лечение Острого милиарного туберкулеза легких :
Для качественного излечения одних противотуберкулёзных лекарств недостаточно. Больным также прописывают физиотерапию, дыхательнаую гимнастику и препараты, поднимающие иммунитет.
Хирургическое лечение туберкулёза легких
Большому числу больных с различными формами туберкулеза легких показано хирургическое вмешательство – удаление пораженной части легкого.
Хирургическое лечение обычно бывает необходимо сочетать с интенсивной противотуберкулезной медикаментозной терапией.
Неправильное лечение превращает легко излечимую форму болезни в трудно излечимый лекарственно-устойчивый туберкулёз.
При отсутствии лечения смертность от активного туберкулёза доходит до 50% в течение одного-двух лет. В остальных 50% случаев нелеченый туберкулёз переходит в хроническую форму.
Лечение туберкулёза является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Основой лечения туберкулёза сегодня является поликомпонентная противотуберкулёзная химиотерапия (J04 Противотуберкулёзные препараты).
Трёхкомпонентная схема лечения
На заре противотуберкулёзной химиотерапии была выработана и предложена трёхкомпонентная схема терапии первой линии:
— стрептомицин
— изониазид
— пара-аминосалициловая кислота (ПАСК).
Эта схема стала классической. Она царствовала во фтизиатрии долгие десятилетия и позволила спасти жизни огромного числа больных туберкулёзом.
Эта схема была разработана Карелом Стибло (Нидерланды) в 1980-х гг. На сегодняшний день система лечения т. н. препаратами первого ряда (включая изониазид, рифампицин, стрептомицин, пиразинамид и этамбутол) является общепринятой в 120 странах мира, включая развитые страны. В некоторых постсоветских странах (Россия, Украина) ряд специалистов считает данную схему недостаточно эффективной и существенно уступающей по уровню разработанной и внедрённой в СССР комплексной противотуберкулёзной стратегии, опирающейся на развитую сеть противотуберкулёзных диспансеров.
Пятикомпонентная схема лечения
Во многих центрах, специализирующихся на лечении туберкулёза, сегодня предпочитают применять ещё более мощную пятикомпонентную схему, добавляя к упомянутой выше четырёхкомпонентной схеме производное фторхинолона, например, ципрофлоксацин. Включение препаратов второго, третьего и выше поколения является основным при лечении лекарственноустойчивых форм туберкулёза. Режим лечения препаратами второго и выше поколения подразумевает как минимум 20 месяцев ежедневного приёма препаратов. Данный режим гораздо дороже, чем лечение препаратами первого ряда, и составляет эквивалент примерно в 25 000 долларов США на весь курс. Существенно ограничивающим моментом также является наличие огромного количества различного рода побочных эффектов от применения препаратов второго и выше поколения.
Если, несмотря на 4-5-компонентный режим химиотерапии, микобактерии всё же развивают устойчивость к одному или нескольким применяемым химиопрепаратам, то применяют химиопрепараты второй линии: циклосерин, капреомицин и др.
Кроме химиотерапии, большое внимание должно уделяться интенсивному, качественному и разнообразному питанию больных туберкулёзом, набору массы тела при пониженной массе, коррекции гиповитаминозов, анемии, лейкопении (стимуляции эритро- и лейкопоэза). Больные туберкулёзом, страдающие алкоголизмом или наркотической зависимостью, должны пройти детоксикацию до начала противотуберкулёзной химиотерапии.
Больным туберкулёзом, получающим иммуносупрессивные препараты по каким-либо показаниям, стараются снизить их дозы или совсем отменить их, уменьшить степень иммуносупрессии, если это позволяет клиническая ситуация по заболеванию, потребовавшему иммуносупрессивной терапии. Больным ВИЧ-инфекцией и туберкулёзом показана специфическая анти-ВИЧ терапия параллельно с противотуберкулёзной.
Глюкокортикоиды в лечении туберкулёза применяют очень ограниченно в связи с их сильным иммуносупрессивным действием. Основными показаниями к назначению глюкокортикоидов являются сильное, острое воспаление, выраженная интоксикация и др. При этом глюкокортикоиды назначают на достаточно короткий срок, в минимальных дозах и только на фоне мощной (5-компонентной) химиотерапии.
Очень важную роль в лечении туберкулёза играет также санаторно-курортное лечение. Давно известно, что микобактерии туберкулёза не любят хорошей оксигенации и предпочитают селиться в сравнительно плохо оксигенируемых верхушечных сегментах долей лёгких. Улучшение оксигенации лёгких, наблюдаемое при интенсификации дыхания в разрежённом воздухе горных курортов, способствует торможению роста и размножения микобактерий. С той же целью (создания состояния гипероксигенации в местах скопления микобактерий) иногда применяют гипербарическую оксигенацию и др.
Метод бронхоблокации особенно эффективен в случаях, когда каверна имеет толстые стенки, не уменьшается в процессе лечения или динамика уменьшения недостаточна. Ранее в таких случаях единственным вариантом лечения была операция на лёгком. С появлением метода бронхоблокации стало возможным полное излечение таких каверн с менее травматичным для пациента медицинским вмешательством.
Метод клапанной бронхоблокации не получил пока широкого распространения в связи с достаточно сложной техникой выполнения и необходимостью специализированного оборудования и материалов. Кроме того, использование метода значительно повышает частоту гнойно-септических осложнений и не во всех случаях приводит к эффективной остановке кровотечения. Данный метод явлется вспомогательным, так как он не может полноценно заменить хирургическое лечение и неэффективен при отсутствии химиотерапии.
Острый милиарный туберкулез излечим даже при поражении менингеальных оболочек. Лечение должно быть комплексным, с учетом всех патофизиологических расстройств.
В результате лечения наступает полное рассасывание очагов с восстановлением нормального легочного рисунка и нормализацией всех функций организма. В некоторых случаях очаги частично рассасываются, а оставшиеся очаги подвергаются уплотнению, обызвествлению.
Лечение больных с диссеминированными формами туберкулеза, как уже было сказано должно быть комплексным. Основное значение имеет химиотерапия, в острой фазе процесса необходимо внутривенное введение антибактериальных препаратов. Показана длительная химиотерапия до полного рассасывания свежих очагов в легких или их уплотнения. Из патогенетических средств в остром периоде проводится гормональная терапия с назначением кортикостероидов (преднизон, преднизолон).
Профилактика Острого милиарного туберкулеза легких :
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
В целях профилактики необходимо проведение следующих мероприятий:
— проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
— раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
— проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
— увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
— своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.




