Миниперкутанная нефролитотрипсия что это
Малоинвазивная безнефростомная перкутанная нефролитотрипсия
Чрескожная литотрипсия – современный малотравматичный метод лечения камней в почках, заключающийся в удалении конкрементов любого размера, в том числе крупных (более двух см) и коралловидных. Особенностью метода является минимальная травматичность почечной паренхимы, сосудов и окружающих тканей, малая инвазивность (операционный доступ – 5мм), низкий уровень развития послеоперационных осложнений и быстрый период реабилитации. Со времен Johansson и Fernstrom, впервые выполнивших чрескожную нефролитотрипсию в положении больного «на животе», методика проведения операции изменилась в сторону увеличения эффективности оказания помощи пациентам с нефролитиазом и уменьшения риска развития осложнений.
Способы удаления камней
Камни размером менее 3 см нерационально удалять методом стандартной перкутанной нефролитотрипсии, так как операция проводится с применением набора больших кожухов (26-30 ch). В таком случае предпочтительна ДЛТ (дистанционная нефролитотрипсия) или РИРХ (ретроградная интраренальная хирургия). Дистанционная ударно-волновая нефролитотрипсия является малотравматичным методом дробления камней. Разрушение камня на более мелкие происходит под воздействием ударной волны. Осколки камней выводятся с мочой. Недостатками применения метода дистанционной нефролитотрипсии являются: частые повторные операции, нередко необходимость постановки дренажей в верхние мочевые пути или переход в эндоскопическую операцию.
Ретроградная интраренальная хирургия (РИРХ) применяется гораздо реже ДЛТ и ПНЛТ вследствие узких показаний для ее выполнения.
Особое внимание в 1997 году на эндоурологическом конгрессе заслужила новая методика миниперкутанной литотрипсии (МПНЛТ). Helal M. с соавторами предъявили свои наблюдения и клинические данные, суть которых заключалась в использовании инструментов для проведения урологических операций у детей. Применялись детские цистоскоп (10) и кожухи (15). Миниперкутанная нефролитотрипсия получила большое распространение благодаря высокому уровню эффективности, минимализации риска развития осложнений и меньшей травматизации почечной паренхимы. В современной эндоурологической практике миниперкутанная литотрипсия применяется значительно чаще других методов оперативного удаления камней.
Перкутанная нефролитотрипсия: сравнение стандартных и миниинвазивных технологий
Рогачиков В.В., Кудряшов А.В., Брук Ю.Ф., Игнатьев Д.Н.
Сведения об авторах:
Мочекаменная болезнь (МКБ) – одно из наиболее распространенных и часто рецидивирующих заболеваний [1]. Пациенты с данным заболеванием проводят в стационаре практически половину (48,3%) койко-дней от всех урологических нозологий [2]. Благодаря развитию альтернативных миниинвазивных методов оперативного лечения, доля открытых методик неуклонно уменьшается. В крупных клинических центрах, накопивших знания и значительный опыт по хирургическому лечению нефролитиаза, потребность в открытых операциях отсутствует [3]. Так, в последнее время по мере развития комбинированных эндоскопических интраренальных технологий к абсолютным показаниям и открытому доступу можно отнести только один пункт – нефункционирующая почка, и в этом случае легко может быть выполнен лапаро- или ретроперитонеоскопический доступ [4].
Экстракорпоральная и чрескожная нефролитотрипсия с 80-х годов XX века явились альтернативой открытых оперативных методик. Мотивом для разработки новых миниинвазивных направлений послужили следующие постулаты: несоответствие времени, затрачиваемого на выполнение доступа и основного этапа операции; высокий травматизм и значимое уменьшение объема функционирующей паренхимы почки; отсутствие интраоперационной визуализации внутренних структур объекта вмешательства; высокий уровень осложнений после стандартных операций и длительный срок реабилитации [5].
Благодаря совершенствованию и внедрению в лечебный процесс новых компьютерных навигационных технологий, эндоскопического оборудования и методов литодеструкции, перспективы и возможности хирургии уролитиаза выросли многократно. Чрескожные пункционно-дилатационные методы позволили достичь результатов, сопоставимых с результатами традиционно-открытых операций, а, зачастую, и превышающих их по критериям полного калькулезного освобождения, а также добиться ускоренных сроков реабилитации и малых, по количеству и уровню, осложнений.
Стремление мирового урологического сообщества к миниатюризации процедуры существует уже более 15 лет. По данным многочисленных исследований выяснено, что традиционная перкутанная нефролитотрипсия (ПНЛЛ) (26-30 Ch) имеет ряд специфических осложнений, в 29-83% случаев обусловленных дилатацией кожнопочечного тракта и ренальными манипуляциями [6]. Поэтому мини-технологии, разработанные с целью нивелирования травматичности доступа, направлены на уменьшение рисков осложнений, в основном геморрагических, однако при этом они характеризуются удлинением времени оперативных вмешательств по причине необходимости более мелкой фрагментации камня и длительности их извлечения через тубус малого диаметра. Закономерным продолжением мини-технологий служит развитие «fasttraсk» стратегии и, в конечном итоге, бездренажных методов, имеющих основной целью ускорение реабилитации и сокращение госпитального периода [7,8].
С целью увеличения эффективности лечения на современном этапе происходит постепенное замещение экстракорпоральных и стандартных чрескожных операций мини- и микроперкутанными технологиями, предполагающими литодеструкцию и экстракцию высокоплотных камней малых (менее 1-2 см), а иногда и крупных размеров. Доказано, что данная методика позволяет значимо уменьшить площадь травмируемой паренхимы, сохранить ее функциональную способность, нивелировать риски интра- и послеоперационных осложнений, сократить сроки анальгезии и госпитального периода.
Изучение проблем перкутанной хирургии нефролитиаза продолжается и по сей день 12.
Мы предполагаем, что одним из перспективных направлений может быть разработка и усовершенствование инструментария с целью минимизации и уменьшения травматизма доступа независимо от величины и локализации камня, а также создание условий для эффективной и быстрой литодеструкции (экстракции) с последующим применением бездренажной техники вмешательства [9]. Необходимость дальнейшего развития минимально-инвазивных методик также продиктовано определенным спектром наиболее часто встречающихся осложнений и особенностями периоперационного периода перкутанных технологий, что продемонстрировано в данном исследовании [10,11,12].
Цель: Сравнительная оценка эффективности перкутанной стандартной и мининефролитолапаксии у пациентов с крупными (до 2,5- 3 см) камнями почек и мочеточника.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике урологии Национального медико-хирургического центра им. Н.И. Пирогова с 2010 года спектр лечения нефролитиаза представлен минимально-инвазивными технологиями с использованием перкутанного доступа. За истекший период при МКБ открытый доступ нами использовался в единичных случаях (последний раз в 2014 году) преимущественно примененялись экстракорпоральные и эндоскопические методы литотрипсии. Перкутанные технологии заняли достойное место в лечении данного недуга, позволив многократно уменьшить сроки медицинской реабилитации. В серии наших исследований использована традиционная техника перкутанной нефролитолапаксии в положении на животе (prone position) с применением комбинированной (УЗ и R) навигации под эндотрахеальным наркозом.
Настоящее исследование основано на анализе данных 215 пациентов, оперированных по поводу нефролитиаза в клинике урологии и нефрологии НМХЦ им. Н.И. Пирогова с мая 2015 г. по декабрь 2017 г. Всем пациентам определены показания к применению минимально-инвазивных технологий с использованием современных рентгеновских и ультразвуковых навигационных систем. Стандартная перкутанная нефролитотрипсия (СНЛЛ) и экстракция (нефролитолапаксия), предполагающая использование доступа величиной 30 Ch, произведена 112 пациентам, которые составили I группу. Перкутанная мининефролитолапаксия (МНЛЛ) с доступом 15 (16,5) Ch проведена 103 пациентам, которые составили II группу. Средний возраст пациентов мужского пола (N=120) был 51,8 лет, а женского (N=95) – 53,6.
В алгоритм предоперационного обследования включены клинические, лабораторные, радионуклидные, рентгенологические, ультразвуковые, инструментальные и эндоскопические методы. Критерии включения:
К исследуемым параметрам отнесены – возраст, пол, ИМТ, размер камня, его структура и плотность, калькулезная локализация, вовлеченность чашечек, степень обструкции, длина пункционного тракта, анестезиологические риски, сроки госпитализации, время этапов операции, количество пункций, кровопотеря, время рентгенологического скрининга, периоперационные осложнения, уровень калькулезного освобождения, использованные технологии дезинтеграции.
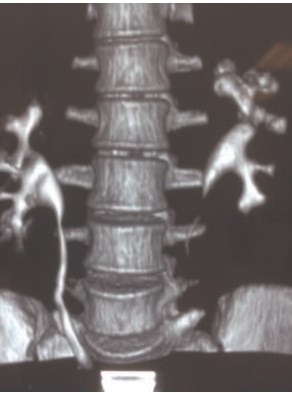
Всем пациентам проводили мультиспиральную компьютерную томографию (МСКТ PhilipsBrilliance 64) с толщиной реконструкции 2 мм. Нативная фаза исследования предполагала оценку расположения конкрементов почек, мочевыводящих путей, уточнение их размеров, а также определение среднего денсиметрического показателя измеряемого в единицах Хаунсфилда (Hu). В артериальную и венозную фазу оценивалась почечная паренхима (дифференцировка коркового и мозгового вещества почки, толщина коркового слоя, архитектоника артериального и венозного русла, размеры почек и их положение). В отсроченную фазу определялись размеры лоханки, чашечек, тип нижней группы чашечек, фенотип строения центрального сегмента по Sempaio FJB, фронтально-сагиттальная морфометрия (шеечнофронтальный угол), размер задней нижней чашечки и шейки. Для измерения углов, размеров чашечек и их длины, толщины паренхимы почки, длины лоханки использовалась проекция максимальной интенсивности (MIP), выполненная в поперечном сечении через середину чашечно-лоханочной системы. Построение заполненной контрастом чашечно-лоханочной системы проводилось с применением программы мультипланарной реконструкции (рис. 1).
Рис. 1. МСКТ почек с мультипланарной реконструкцией
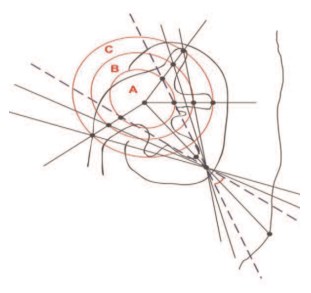
МСКТ на дооперационном этапе позволила определить морфометрическую модель предстоящего оперативного вмешательства, спланировать пункционный доступ на трехмерной модели почки с учетом строения ЧЛС, размеров и плотности камня, сосудистой архитектоники, определить наиболее короткий путь к конкременту, предположить доступные и недоступные зоны для ригидного эндоскопа, необходимость формирования дополнительных каналов. Измерение предполагаемого угла наклона нефроскопа позволило определить безопасную величину гипертракции инструмента и возможность ликвидации конкремента (рис. 2).
Рис. 2. Зоны визуального и инструментального доступа при нефроскопии (A, В, С)
Если при распространенности нефролитиаза в пределах зоны А, что соответствует объему коралловидного калькулезного процесса К1, перспективное смещение нефроскопа не превышает 45 гр., то при степени К2-К4 гипертракция инструмента может достигать 90 и более градусов при извлечении камней из зон В и С (рис. 2). Интраоперационная рентгеноскопия в сочетании с видеоэндоскопией позволила определить доступные зоны для оперативных манипуляций, а также исключить запредельные манипуляции с целью профилактики травмы паренхимы почки и кровотечения.
Доказано, что анатомия чашечно-лоханочной системы является основополагающим фактором, определяющим интраоперационную тактику, возможность и целесообразность использования стандартных или мини-инвазивных технологий. Однако в нашем случае необходимость использования мини-хирургической техники при ликвидации крупных камней изначально была продиктована поломкой и временным отсутствием стандартного нефроскопа 26 Ch.
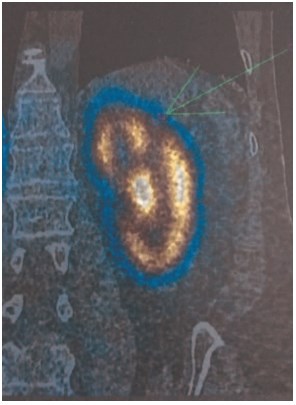
Для изучения функционального состояния почек в до- и послеоперационном периоде были использованы лабораторные клиренстесты и реносцинтиграфия. В послеоперационном периоде в алгоритм диагностики включены методы динамической сонографии, бактериологического исследования мочи, спектральной оценки удаленных конкрементов. Структурные изменения, фокальные дефекты паренхимы определялись благодаря использованию однофотонной эмиссионной компьютерной томографии ОФЭКТ (рис. 3). Послеоперационные осложнения оценивались в соответствии с модифицированной классификацией Клавьен-Диндо (Clavien-gradingsystem).
Рис. 3. ОФЭКТ после перкутанной нефролитотрипсии. Дефект паренхимы верхнего полюса почки после СНЛЛ
РЕЗУЛЬТАТЫ
Средний возраст пациентов составил 52,7 лет. Соотношение мужчин и женщин определено как 54 и 46%. Индекс массы тела (более 30) в 65% случаев превышал физиологически нормальные значения, но не превосходил значения 1 степени ожирения. Размеры камней в двух группах равноценно находились в рамках исследуемых параметров, имея в 43% объем конкремента меньше и в 57% – больше 12 см3. Одиночные камни обнаружены у 82% (у 85 – в I группе, у 91 – во группе), коралловидные у 18% (у 27 и 12, соответственно) пациентов. У 28%, 57%, 9% пациентов камни локализовались в чашечке, лоханке и лоханочно-мочеточниковом сегменте, соответственно, без значимых статистических различий в группах. Крупные камни верхней трети мочеточника (от 2,5 до 3,0 см), потребовавшие ретроградного трансуретрального перемещения в лоханку и чрескожной методики литодеструкции, выявлены в 18 (6%) случаях. Признаки обструкции и нарушения интраренальной уродинамики отмечены у 32% больных, с равнозначным уровнем в стандартной и мини-группах. Анамнестические данные наличия хронической инфекции мочевых путей зарегистрированы у 74 (34,5%) пациентов (39 в I, 35 во II группе). Время предоперационной подготовки не превышало 1 дня. Средняя продолжительность операции – 110 (диапазон 65-240) минут: в I группе – 98 минут, во II – 134 минуты.
При стандартной методике этап доступа занимал больше времени, чем при мини-, а этапы фрагментации и экстракции – меньше. Распределение продолжительности этапов в зависимости от использованных технологий представлены в таблице 1.
Таблица 1. Особенности этапов СНЛЛ и МНЛЛ
Продолжительность рентгенологического скрининга составила 12 (диапазон 5 – 37) минут (в первой – 15, во второй – 9). Интраоперационная доза облучения составила 5,3 (2,2-16,5) мЗв. В среднем длина пункционного тракта соответствовала 8,5 см (диапазон от 5 до 18 см).
36% больных имели степень анестезиологического риска по классификации Американской анестезиологической ассоциации менее 2, 67% – более 2. Для успешной пенетрации выбранной чашечки потребовалось в среднем 1,7 пункции (от 1 до 7), в стандартном случае – 2,5, в мини – 1,3. Индекс массы тела, конфигурация камня, наличие гидронефроза не оказали существенного влияния на время операции. Достоверное воздействие имело только два фактора – величина и плотность конкремента. При проведении подавляющего большинства операций (71%) осложнений не отмечено. Распределение послеоперационных осложнений по степени тяжести в соответствии модифицированной классификацией Клавьен-Диндо представлены в таблице 2.
Таблица 2. Частота послеоперационных осложнений по классификации Clavien после ПНЛЛ
| Степень тяжести осложнений | Осложнения и дополнительные методы лечения | Количество больных | |
| Степень I (отклонение от нормального течения без необходимости коррекции терапии) | Преходящее повышение креатинина крови | 1 группа | II группа |
| Длительная макрогематурия | 11 | 3 | |
| Выраженный болевой синдром | 7 | 2 | |
| Дислокация нефростомического дренажа | 5 | 11 | |
| Степень II (требуется применение дополнительных препаратов) | Активизация инфекции мочевых путей (коррекция а/б терапии) | 13 | 11 |
| Постгеморрагическая анемия (гемотрансфузия) | 2 | 0 | |
| Степень IIIa (необходимо хирургическое, эндоскопическое вмешательство без общей анестезией) | Длительное заживление кожно-почечного свища | 5 | 1 |
| Миграция резидуальных камней с обструкцией мочеточника | 6 | 5 | |
| Паренхиматозное кровотечение, обусловленное артерио-венозной фистулой | 3 | 0 | |
| Дислокация нефростомического дренажа, мочеточникового катетера | 2 | 0 | |
| Степень IIIb (необходимо вмешательство под общей анестезией) | Паренхиматозное кровотечение после удаления нефростомы | 2 | 0 |
| Миграция резидуальных камней с обструкцией мочеточника | 3 | 2 | |
| Степень IV (осложнения, требующие интенсивного лечения в РО Степень IVa (дисфункция 1 органа) | Сепсис, ОПН | 1 | 0 |
| Степень IVb (полиорганная недостаточность) | Сепсис, полиорганная недостаточность | 1 | 0 |
| d (нарушение функции) | Остаточные явления почечной недостаточности | 4 | 1 |
Осложнения, обусловленные оперативным вмешательством, представлены кровотечением (14%), перфорацией верхних мочевых путей (7%). Переливание крови потребовалось у 2 пациентов стандартной группы. Активизация мочевой инфекции потребовала коррекции антибактериальной терапии у 11% пациентов. Все пациенты подвергнуты интраоперационной антибиотикопрофилактике, большинство из обеих групп (при отсутствии отягощающих факторов) в послеоперационном периоде проведены без противомикробной поддержки и только 4% из них по причине развития острого инфекционно-воспалительного процесса лишились данной возможности. С целью калькулезной дезинтеграции в I группе в 89% использовался ультразвуковой литотриптор, в 8% – пневматический, в 3% – гольмиевый лазер, во II группе в 88% применены пневматические, в 12% – лазерные технологии.
Уровень полного калькулезного освобождения составил после операции 67% (в I группе – 61%, во II – 88% (табл. 3), через 1 месяц – 89% (82 и 96%, соответственно). Невозможность одномоментного удаления камней обусловлено возникновением интраоперационных геморрагических осложнений в 19% случаев в I группе (II группа – 4%), неправильно выбранным направлением кожно-почечного доступа в 5% (II группа – 4%) и особенностями анатомии ЧЛС и геометрии камня – в 15% (II группа – 4%). С целью полной элиминации конкрементов после окончания сроков реабилитации (30 дней), при отсутствии возможности отхождения резидуальных фрагментов, ряду пациентов повторно проведена нефролитолапаксия (в II группе 2%), фиброуретеронефроскопия и КЛТ (в I группе 4%, во II группе 1%) или дистанционная ударно – волновая литотрипсия (12% в I группе, во II группе – 3%).
На этапе подготовки к оперативному лечению бактериологическое исследование мочи проведено у всех пациентов. Бактериурия в титре больше 104 КОЭ обнаружена у 28,3% пациентов со следующим спектром микроорганизмов:
Коралловидные камни имели большинство с признаками инфекции ВМП пациентов. Распределение по бактериальному носительству в группах не имело значимых статистических различий.
С целью планирования метафилактических мероприятий, направленных на предупреждение рецидивирования камнеобразования и роста резидуальных фрагментов в послеоперационном периоде, провели спектральное исследование удаленных конкрементов в обеих группах. Камни, состоящие из мочевой кислоты, выявлены у 23% пациентов, моногидрат (вевеллит) и дигидрат (ведделит) оксалата кальция обнаружены в 11,5% случаев, отдельные виды фосфатных камней (карбонатапатит, струвит, брушит) были представлены у 15,3% больных. Смешанные камни имели место у 49,9% пациентов – вевеллит + карбонатапатит (30,7%), карбонатапатит + дигидрат мочевой ксилоты (7,7%), дигидрат мочевой кислоты + ведделит (11,5%). При этом различий в группах не выявлено.
По результатам радиоизотопных методов сделаны следующие заключения – скорость восстановления функциональной способности почек не зависит от величины доступа, но пропорциональна длительности операции. Фокальный дефект паренхимы выявлен у 36% пациентов после выполнения стандартной методики.
ОБСУЖДЕНИЕ
Исходя из результатов нашего исследования, преимущество миниинвазивных технологий заключается в низком риске осложнений, малой продолжительности этапа доступа, скрупулезности и большой свободе манипуляций, достижении полного калькулезного освобождения, отсутствии фокальных изменений паренхимы, безопасной возможности использования дополнительных портов, быстром восстановлении почечной функции, отсутствии необходимости наружного дренирования, возможности использования «fasttrack» технологий и сокращении времени до восстановления трудоспособности.
Таблица 3. Результаты перкутанной нефролитолапаксии
Мини-перкутанная нефролитотрипсия
Перкутанная нефролитотрипсия прочно обосновалась в арсенале урологов и является «золотым стандартом» лечения крупных и коралловидных камней. Метод, являясь малоинвазивным, за последние годы претерпел значительные изменения в технических аспектах, и в 1997 году была представлена еще менее инвазивная модификация — мини-перкутанная нефролитотрипсия (минимально-инвазивная перкутанная нефролитотрипсия, малоинвазивная ЧНЛТ, «мини-ПЕРК»). Впервые методика «мини-ПЕРК» была применена у детей и уже через несколько месяцев стала применяться и у взрослых.
Показания к мини-перкутанной нефролитотрипсии
Показания к проведению мини-перкутанной нефролитотрипсии такие же, как и к «обычной» перкутанной нефролитотрипсии.
Мини-перкутанная нефролитотрипсия проводится при:
Противопоказания
Проведение данного оперативного метода избавления от камней абсолютно противопоказано при:
Помимо абсолютных противопоказаний существуют и относительные, при которых проведение манипуляции будет затруднительно, и вопрос о проведении мини-перкутанной нефролитотрипсии, либо выборе альтернативного метода лечения камня почки решается в индивидуальном порядке.
Как подготовиться к операции?
Перед операцией каждого пациента консультирует врач-анестезиолог, для выявления противопоказаний к лекарственным препаратам, используемым во время анестезии, аллергических реакциях на лекарства. Кроме этого, выясняется список лекарств, которые применяет пациент, так как некоторые средства могут вызвать осложнения во время операции. Например, если пациент принимает антикоагулянты, которые могут вызвать массивное кровотечение во время литотрипсии, обязательно отменяются за 5-7 дней до операции. Кроме анестезиолога с пациентом беседуют терапевт и хирург. Пациент должен сообщить о всех имеющихся у него заболеваниях.
Перед операцией проводят тщательную подготовку кишечника, назначают антимикробные препараты широкого спектра действия для предотвращения инфекционных осложнений в послеоперационном периоде.
Как выполняется мини-перкутанная нефролитотрипсия?
Операция проводится под эндотрахеальным наркозом (происходит погружение в медикаментозный сон, что делает манипуляцию абсолютно безболезненной) в специальной операционной, оборудованной рентгеновским аппаратом.
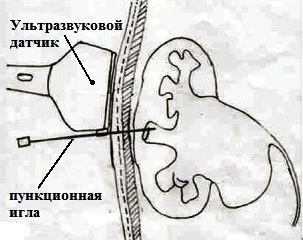
Пациент на операционном столе располагается на животе. Далее под ультразвуковым и рентгеновским контролем находится почка и близлежащие структуры (для исключения их повреждения) и наиболее удобная и безопасная точка, через которую будет осуществлен доступ к камням для их удаления (при этом учитываются индивидуальные особенности строения чашечно-лоханочной системы). После определения точки доступа, производится уже непосредственно пункция необходимой нам чашечки.
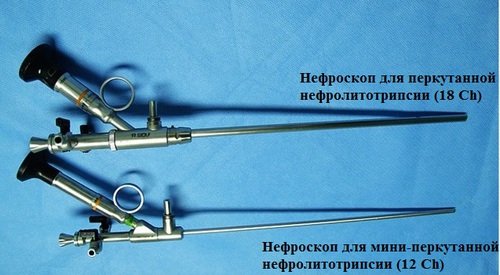
В отличие от перкутанной нефролитотрипсии, мини-перкутанная нефролитотрипсия проводится инструментами, которые в несколько раз тоньше, чем при обычной методике (для «мини-ПЕРК» диаметры инструментов равны от 10-16 Ch [Ch — Шарьер, 1 мм = 3 Ch]), что позволяет минимально травмировать почечные структуры. При мини-операции наружное отверстие на коже составляет 5 мм, иногда даже меньше. В почке все манипуляции выполняются нефоскопом, который не превышает диаметра 10 Ch, что делает мини-перкутанную нефролитотрипсию деликатной манипуляцией, значительно снижающей риск повреждения слизистой чашечно-лоханочной системы, а риск развития кровотечений сводится к минимуму.
После того как нефроскоп установлен, осмотрена полостная система почки и найден камень, производится его удаление. При возможности камень удаляется полностью без дробления, если же такой возможности нет, что встречается чаще, конкремент дробится на несколько частей специальным лазером и затем уже удаляются части конкрементов, после чего чашечки и лоханка почки осматриваются на предмет наличия остаточных камней. Устанавливается катетер-стент в мочеточник. При перкутанной нефролитотрипсии устанавливается нефростома (дренаж), при мини-операции существует возможность, что нефростома не будет установлена, что решается в индивидуальном порядке.
Возможные осложнения
Как и при всех хирургических вмешательствах, так и при мини-перкутанной нефролитотрипсии существует риск развития осложнений. Они зависят от многих факторов: локализации, количества и размеров конкремента, наличия или отсутствия инфекции мочевыводящих путей и т.д.
Все осложнения можно разделить на 2 группы: интраоперационные — возникшие во время проведения оперативного пособия и послеоперационные — если осложнения возникают после операции.
К интраоперационным можно отнести:
Послеоперационные осложнения включают:
Чего ждать после операции?
В среднем перкутанная нефролитотрипсия длится около 1–2 часов, включаю время введения анестезии. Всех пациентов после операции переводят в отделение реанимации и интенсивной терапии (ОРИТ) под наблюдение врача анестезиолога-реаниматолога для контроля жизненно важных функций (контролируется артериальное давление, частота сердечных сокращений, дыхательная функция, количество выделяемой мочи)
В среднем после проведенной перкутанной нефролитотрипсии госпитализация длится около 4-5 дней, возможно и более короткое пребывание в стационаре, все зависит от состояния пациента и эффективности проведенной операции.
Чаще всего в послеоперационном периоде возникают жалобы на:
Сразу после нефролитотрипсии возможна гематурия (примесь крови в моче), которая прекращается в течение 12-24 часов.
Послеоперационный период
Пить, есть и ходить разрешают обычно на следующий день после операции. В послеоперационном периоде, как и до него, вводится антибактериальный препарат широкого спектра действия.
В послеоперационном периоде вам будет рекомендовано:
Необходимо срочно обратиться к врачу, если у вас:
После операции ваш доктор назначит вам даты консультаций, для проведения осмотров, сдачи анализов крови и мочи, проведения ультразвукового и рентгенологических исследований, по результатам которых будет оцениваться эффективность лечения.
Мини-перкутанная нефролитотрипсия — высокоэффективный метод лечения камней (эффективность достигает 95%) имеющий ряд преимуществ по отношению к традиционной перкутанной методике. Одни из основных — это минимальный риск возникновения кровотечений, возможность бездреннажного (без нефростомы) завершения операции и минимальная травматизация как самой почки, так и ее полостной системы.