Моча на гаги что это
Что такое мукополисахаридоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Боровиковой Ольги Игоревны, гинеколога-эндокринолога со стажем в 6 лет.
Определение болезни. Причины заболевания
Симптомы мукополисахаридоза
Мукополисахаридозы делятся на несколько типов. Они различаются первичным генным дефектом, патологическим ферментом, преимущественным поражением той или иной системы органов и тканей, возрастом начала заболевания и тяжестью его течения (см. классификацию ). В целом при этих генетических патологиях встречаются множественные нарушения: поражаются костная система, хрящи, печень, селезёнка, головной мозг, роговица глаза, органы лимфатической и дыхательной системы. Из-за особенностей строения дыхательных путей возникают частые инфекционные заболевания органов дыхания и слуха, что приводит к развитию тугоухости и респираторным расстройствам — бронхитам, пневмониям и др.
Патогенез мукополисахаридоза
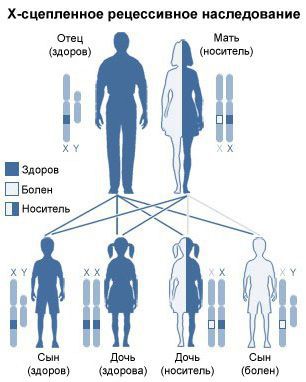
Все формы мукополисахаридоза наследуются по аутосомно-рецессивному типу, т. е. мутировавший ген должен быть у обоих родителей. Исключением является мукополисахаридоз III типа: он наследуется по Х-сцепленному рецессивному типу.
Классификация и стадии развития мукополисахаридоза
В зависимости от первичного генетического дефекта выделяют несколько типов мукополисахаридоза:
Остановимся подробнее на каждом типе мукополисахаридоза.
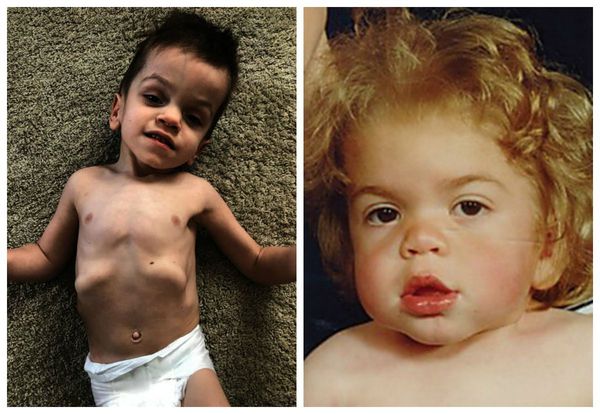
Мукополисахаридоз I H (синдром Гурлер). Основными симптомами заболевания являются: задержка психического и физического развития, умственная отсталость, грубые черты лица, пороки клапанов сердца, помутнение роговицы, низкорослость, тугоподвижность суставов. Первые признаки такого мукополисахаридоза появляются в течение первых 12 месяцев жизни младенца.
С развитием болезни к клинической картине присоединяются признаки поражения внутренних органов, сердца и сосудов, головного мозга, нервной системы.
При деформации позвоночника, утолщении оболочек спинного мозга изменяется походка, возникает мышечная гипотония, нарушается чувство равновесия, отмечается непроизвольное мочеиспускание и задержка мочи. При тяжёлом течении заболевания возможны судороги, требующие применения антиконвульсантов.
Скопление полисахаридов в глоточном лимфоидном кольце, надгортаннике и трахее является причиной сужения дыхательных путей, развития обструктивных состояний, рецидивирующих инфекций дыхательных путей и среднего уха.
Средняя продолжительность жизни детей с синдромом Гурлер достигает 10 лет. Частой причиной смерти становятся обструктивные заболевания дыхательной системы, острые и хронические инфекционные процессы, патология сердечно-сосудистой системы.
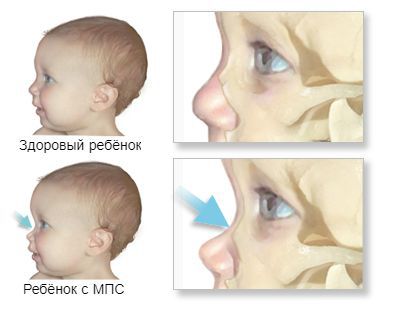
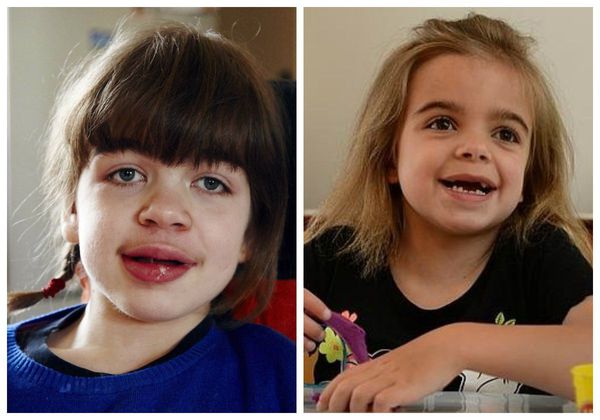
Первые признаки проявляются к 3-8 годам. Из-за преждевременного сращения черепных швов изменяется форма черепа и нарушается рост головного мозга. Переносица уплощается и западает, губы становятся пухлыми, верхняя челюсть становится меньше, повышается оволосение, кожа утолщается.
Мукополисахаридоз I S (синдром Шейе, или болезнь Гурлер с поздним началом) — лёгкая форма заболевания. Отличается стёртой клинической картиной. Грубые черты лица, напоминающие гаргулью, также присутствуют, но в более лёгкой степени, чем при синдроме Гурлер. Интеллект, психическое и моторное развитие, как правило, в пределах нормы. Иногда наблюдается незначительное запаздывание развития.
Часто формируется компрессия срединного нерва, что приводит к развитию карпального туннельного синдрома, связанного со сдавлением срединного нерва между костями, мышцами и связками запястья. Клапанные пороки сердца, расширения аорты могут быть причиной развития сердечной недостаточности.
Мукополисахаридоз II типа (синдром Хантера) бывает тяжёлой и умеренно тяжёлой формы. Такое разделение основано на степени поражения нервной системы и возрасте, в котором проявляются первые признаки болезни.
Для синдрома Хантера характерна сыпь в виде мелких узелков, группирующихся на спине, плечах и бёдрах. Её появление связано со скоплением мукополисахаридов в дерме.
За счёт укорочения и расширения пястных костей, развития пястного тонельного синдрома кисть приобретает когтистую форму. По мере прогрессирования заболевания формируется кифосколиоз, деформируются тазобедренные суставы, возникают различные костные аномалии, увеличивается размер турецкого седла — углубления в клиновидной кости черепа.
Рецидивирующие инфекции органов дыхания и слуха, увеличение миндалин приводят к тугоухости, апноэ во сне. Поражение глаз проявляется помутнением роговицы (реже, чем при других типах болезни), пигментной дегенерацией сетчатки, а при тяжёлых формах происходит дистрофия сетчатки и отёк диска. При развитии внутричерепной гипертензии наблюдается отёк зрительного нерва.
Большую трудность представляют поведенческие нарушения: гиперактивность, агрессия, упрямство. Часто ухудшают ситуацию проблемы со сном, нарушения слуха. Со временем присоединяются расстройства аутистического спектра. Эти состояния трудно поддаются коррекции. При тяжёлом течении заболевания развивается деменция.
Поражение сердечно-сосудистой системы проявляется клапанными пороками сердца, кардиомиопатией.
С раннего детского возраста отмечается увеличение печени и селезёнки, нарушение переваривания пищи и моторики кишечника. Увеличение языка и поражение височно-нижнечелюстного сустава приводят к нарушению глотания.
Мукополисахаридоз IV типа (синдром Моркио) сопровождается значительными деформациями костной системы, которые затрагивают в основном руки, ноги и грудную клетку.
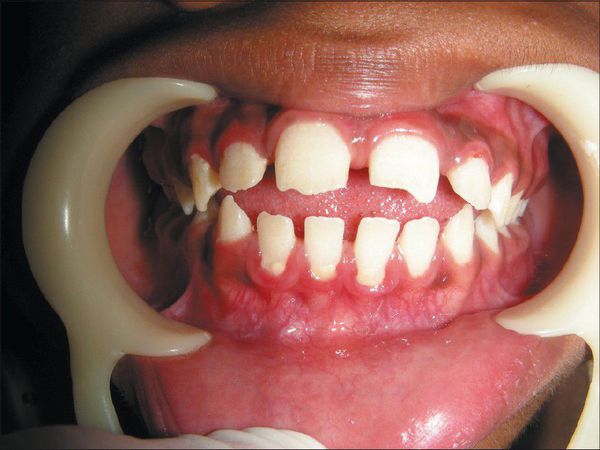
В первые месяцы жизни ребёнка признаки заболевания отсутствуют, клиническая картина проявляется только в возрасте 1-3 лет. К 7-8 годам симптомы болезни становятся наиболее яркими. Характерна низкорослость, задержка физического развития. Кожа толстая, малоэластичная. Лицевые признаки: широкий рот, укороченный нос, редкие зубы, дисплазия эмали зубов.
Мукополисахаридоз VI типа (синдром Марото — Лами) имеет разнообразные проявления, которые прогрессируют с разной скоростью. Характерна низкорослость, снижение зрения, грубые черты лица, тугоухость, снижение подвижности суставов, увеличение печени и селезёнки, поражение сердечно-сосудистой системы и органов дыхания. Интеллект, как правило, в пределах нормы.
Черты лица напоминают гаргулью. Нарушены пропорции тела, формируется карликовость. Суставы деформированы, множественные деформации костей приводят к инвалидизации. Отмечается нарушение развития тел грудных позвонков, их переломы при незначительной нагрузке. Часто возникает сдавление спинного мозга, связанное с нестабильностью шейного отдела позвоночника. Иногда развиваются клапанные пороки сердца, приводящие с сердечной недостаточности. Со стороны желудочно-кишечной системы наблюдается синдром раздражённого кишечника, увеличение печени и селезёнки.
Мукополисахаридоз VII типа (синдром Слая) проявляется увеличением печени и селезёнки, образованием пахово-мошоночных или пупочных грыж, низкорослостью, деформацией грудной клетки, кифосколиозом в поясничном и крестцовом отделах позвоночника, искривлением нижних конечностей, рецидивирующими респираторными заболеваниями, грубыми чертами лица с широко расставленными глазами, уплощённой переносицей и вывернутыми вперёд ноздрями. Иногда наблюдаются клапанные пороки сердца и кардиомиопатия.
Осложнения мукополисахаридоза
Основными осложнениями течения мукополисахаридозов различных типов являются тяжёлые рецидивирующие респираторные инфекции (риниты, синуситы, отиты, ОРЗ), приводящие к дыхательной недостаточности, патология сердечно-сосудистой системы и поражение головного мозга.
Диагностика мукополисахаридоза
Также в рамках диагностики проводится генетическое исследование. Оно заключается в поиске мутаций в определённых генах, отвечающих за развитие мукополисахаридозов.
Дополнительная диагностика заключается в поиске поражений органов и систем с помощью различных исследований:
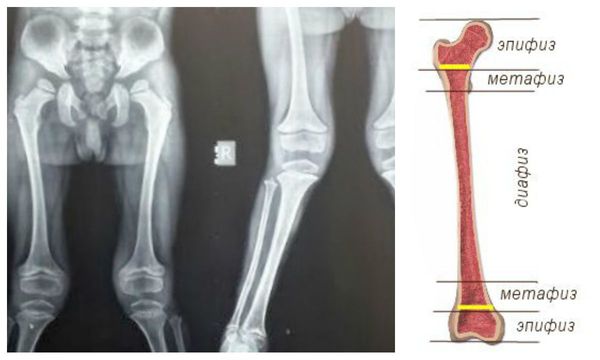
Формируются уплощение позвонков, сколиоз, кифосколиоз. Позвонки в поперечнике широкие, но они низкие. В деформированных участках отмечается недоразвитие поперечных отростков либо их «языкообразная» трансформация.
Лечение мукополисахаридоза
Симптоматическое лечение заключается в устранении грыжи, удалении миндалин и ортопедической хирургии. Проводится коррекция искривлений позвоночного столба при помощи транспедикулярной фиксации металлическими конструкциями, исправление деформаций костей и суставов, коррекция грудной клетки. Это позволяет облегчить болевой синдром, уменьшить риск сдавления спинного мозга. Также проводится шунтирование желудочков головного мозга при гидроцефалии.
Прогноз. Профилактика
Профилактика заключается в генетическом консультировании пар, вступающих в брак, особенно при отягощённом семейном анамнезе.
Возможно проведение преимплантационной генетической диагностики в циклах ЭКО у пар с высоким риском рождения ребёнка с мукополисахаридозом либо генетическая диагностика на ранних сроках беременности с возможностью прерывания беременности при выявлении заболевания у плода.
Перспективным является создание генетических паспортов, выбор партнёра с отсутствием соответствующих мутаций.
Мукополисахаридоз I типа
Все пациенты с МПС I имеют дефицит фермента альфа-L- идуронидазы, что приводит к накоплению мукополисахаридов, также называемых гликозамингликанами (ГАГ). Именно накопление ГАГ вызывает многочисленные нарушения у пациентов с МПС I.
В чем причина болезни?
Мукополисахариды, или гликозаминогликаны (ГАГ) – это длинные цепочки молекул сахара, которые служат важным строительным материалом для костей, хрящей, кожи, сухожилий и многих других тканей в организме. Например, ГАГ содержатся в вязкой синовиальной жидкости, которая увлажняет суставы, входят в состав клапанов сердца, суставов и сухожилий. Для того чтобы лучше понять значение слова «мукополисахарид», разложим его на составные части. Муко- относится к плотной, желеобразной консистенции молекул, поли- означает множество, сахарид – общей термин для молекул сахара.
Эти цепочки сахаров субмикроскопические, и мы не можем увидеть их невооруженным глазом, но можно определить их концентрацию и структуру, используя специальное оборудование и аналитические методы. Чтобы понять, почему ГАГ накапливается и вызывает МПС, необходимо понять, что в организме в норме происходит постоянный, непрерывный процесс образования новых ГАГ и расщепление старых соединений, то есть происходит процесс рециркуляции. Этот непрерывный процесс необходим, чтобы поддерживать наш организм в здоровом состоянии. Для процесса расщепления и переработки ГАГ нам необходима целая группа особых белков, называемых ферментами. Для того чтобы расщепить ГАГ, ферменты работают по очереди, друг за другом и разбивают его на части. Цепочка ГАГ разрушается путем отщепления одной молекулы сахара за раз, начиная с конца цепочки. Каждый фермент в этом процессе имеет свое специальное назначение и выполняет одно очень специфическое действие, так же, как отвертка предназначена для работы только с шурупами, а молоток с гвоздями. У больных с МПС I отсутствует один специальный фермент, называемый альфа-L-идуронидаза, который необходим для расщепления определенных ГАГ – дерматансульфата и гепарансульфата. Нерасщепленные дерматансульфат и гепарансульфат накапливаются в клетках, вызывая прогрессирующие нарушения. Сами по себе ГАГ нетоксичны, но большое их количество в организме приводит к различным нарушениям. При рождении у детей, как правило, не наблюдаются признаки заболевания, но в процессе накопления ГАГ симптомы начинают проявляться.
Какие формы заболевания известны?
В настоящее время МПС разделяют на три формы в соответствии с тяжестью симптомов. Дети с тяжелой формой заболевания имеют синдром Гурлер. У детей с этой формой МПС I наблюдается прогрессирующая задержка развития, скелетные нарушения, патология внутренних органов. При синдроме Гурлер-Шейе и Шейе интеллектуальное развитие не страдает, но по мере развития заболевания прогрессируют нарушения со стороны костно-суставной системы, сердечно-сосудистой системы, легких. При всех формах МПС I отсутствует один и тот же фермент, и поэтому предсказать степень тяжести заболевания на основании биохимических анализов невозможно. Изучение гена альфа-L-идуронидазы может в некоторых случаях помочь определить возможную степень тяжести заболевания. Ген МПС I, расположенный в 4 хромосоме, хорошо изучен. В этом гене записана информация о ферменте альфа-L-идуронидаза. При МПС I в гене возникают поломки (мутации), поэтому «инструкция» по синтезу фермента неправильна и фермент альфа-L-идуронидаза практически не работает. Тяжелые мутации, которые практически прерывают образование белка на начальном этапе, приводят к развитию синдрома Гурлер. Кроме того, существуют некоторые мутации гена альфа-L-идуронидазы, которые вызывают легкую форму синдрома. Существует и множество других мутаций, 20% которых очень редки и описаны только в одной семье. В этих случаях очень сложно предположить, насколько тяжелым может быть заболевание. Но даже в одной и той же семье могут присутствовать разнообразные варианты тяжести заболевания, что не может быть объяснено уровнем активности фермента или мутацией, поэтому нет надежного способа определить точное течение заболевания у многих пациентов с МПС.
Важно помнить, что какую бы оценку состояния вашего ребенка вы ни получили, синдром Гурлер, синдром Гурлер-Шейе или синдром Шейе, болезнь очень разнообразна в своих проявлениях. Хотя все возможные симптомы заболевания перечислены в данной брошюре, не все из них могут присутствовать у вашего ребенка.
Насколько распространено данное нарушение?
Как наследуется данное заболевание?
Когда большинство людей думают о генетическом заболевании, они представляют себе болезнь, которая передается от отца или матери детям. Хотя многие наследственные заболевания передаются именно так (по аутосомно-доминантному типу), некоторые генетические заболевания скрыты, наследуются по аутосомно-рецессивному типу и проявляются только в том случае, если родители являются носителями болезни, но сами при этом не болеют, а передают ребенку два пораженных гена. МПС I – одно из таких заболеваний. Большинство семей, где есть ребенок с этим заболеванием, не имеют семейной истории, поэтому кажется, что эта болезнь не может быть наследственной.
Чтобы лучше это понять, важно знать некоторые основы генетики. Все люди имеют два полных набора генов, один они получают от отца, а другой от матери. Гены кодируют множество белков нашего организма, некоторые из этих белков являются ферментами. Для большинства ферментов если работает только один ген, то уровень около 50% ферментной активности является более чем достаточным для поддержания нормального состояния здоровья. Однако если оба гена этого фермента не работают нормально, то человек имеет лишь небольшое количество фермента или не имеет его совсем. Болезнь возникает только если оба гена, от матери и от отца, работают неправильно. Так как родители ребенка с МПС I имеют один нормальный ген, то существует вероятность 3 из 4 (75%) на каждую беременность, что родится здоровый ребенок. Также существует вероятность 1 из 4 (25%), что ребенок унаследует дефектный ген от каждого из родителей и, соответственно, будет иметь заболевание.
Все семьи с МПС I должны обязательно пройти медико-генетическое консультирование и получить полную информацию от врача-генетика о риске повторного проявления данного заболевания в семье или обсудить другие вопросы, связанные с наследованием заболевания. В России медико-генетические консультации работают в каждом регионе. Список МГК можно найти на странице сайта Медико-генетического научного центра РАМН www.med-gen.ru.
Как диагностируется заболевание?
Поскольку разные МПС очень похожи по своим клиническим проявлениям, необходимо подтвердить диагноз заболевания с помощью лабораторных методов. Подтверждающая диагностика МПС I заключается в определении уровня экскреции ГАГ в моче и измерении активности лизосомной α-L-идуронидазы в клетках крови или культуре кожных фибробластов. В России диагностика проводится в лаборатории наследственных болезней обмена веществ Медико-генетического научного центра РАМН (www.med-gen.ru).
Можно ли диагностировать заболевание у ребенка еще во время беременности?
Если ваш ребенок страдает МПС I, то во время следующей беременности вы можете сделать тесты, позволяющие определить наличие заболевания у плода. Важно проконсультироваться со специалистом на ранних сроках беременности, если вы хотите сделать данные тесты. Для диагностики МПС I до рождения ребенка используются амниоцентез (исследование амниотической жидкости) и обследование ворсинок хориона.
При МПС I обычно наблюдается значительная задержка роста. Младенцы с синдромом Гурлер часто рождаются довольно крупными и в течение первого года растут быстрее нормы. Их рост замедляется к концу 1-го года и обычно останавливается в возрасте 3 лет. Они вырастают до 120 см. Рост при синдроме Гурлер-Шейе, как правило, не выше 152 см. Пациенты с синдромом Шейе обычно имеют нормальный рост.
При синдроме Гурлер-Шейе уровень интеллектуального развития нормальный, но у некоторых наблюдаются небольшие трудности с обучением. Кроме того, другие проблемы со здоровьем могут препятствовать обучению и общению. Пациенты с синдромом Шейе имеют нормальный уровень интеллектуального развития, но имеются данные о наличии психологических нарушений. Один из пациентов доктора Шейе имел очень высокий уровень интеллекта.
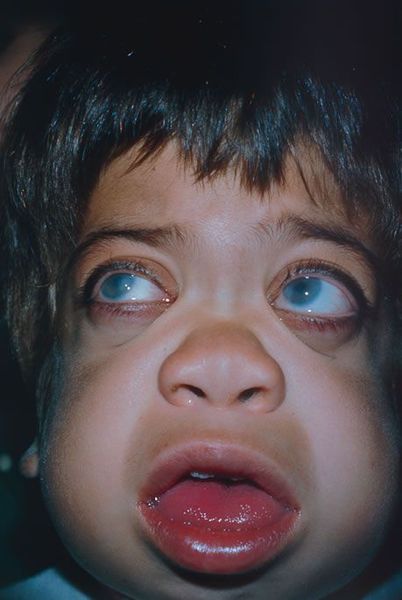
Внешний вид детей с синдромом Гурлер очень необычен, и они больше похожи друг на друга, чем на своих родителей и здоровых братьев и сестер. Изменения строения лица обозначают специальным термином «гаргоилизм», или огрубление черт лица.
На первом году жизни у ребенка резко изменяется форма черепа. Чтобы понять причины такой формы черепа, нужно понять, как формируется череп. Череп младенцев мягкий, и отдельные кости черепа разделены тонкими фиброзными тканями, которые называются швами. Впереди надо лбом и сзади около макушки находятся передний и задний роднички, мягкие места в черепе, которые закрываются в течение первых лет. При синдроме Гурлер шов вдоль верхней части головы соединяется раньше, чем положено, и поэтому череп вытягивается вперед и назад, становится вытянутым, и начинают выступать лобные бугры. Часто на лбу виден выступ, где череп закрылся преждевременно.
Из других внешних особенностей отмечается также широкий нос с плоской переносицей и широкими ноздрями. Глазные впадины неглубокие, поэтому глаза слегка выступают вперед. Язык увеличен и может вываливаться изо рта. Очень часто детям неправильно ставят диагноз гипотиреоза именно из-за измененного внешнего вида. Волосы у больных с МПС, как правило, очень жесткие и густые, иногда наблюдается повышенный рост волос на спине и руках.
Внешность людей с синдромом Шейе очень различна. Взрослые обычно коренасты, и их туловище короче конечностей, шея несколько укорочена. Пациенты с синдромом Шейе практически не имеют внешних особенностей.
Проблемы с носом, горлом, грудью и ушами.
У многих пациентов с МПС I отмечается шумное дыхание за счет отечности и утолщения слизистых верхних дыхательных путей и укорочения трахеи. Часто дети страдают хронической ринореей (насморком) вследствие анатомических особенностей строения носовых ходов (у них более короткие задние носовые ходы) и гипертрофии слизистых. Повторяющиеся бронхиты и пневмонии, причиной которых является снижение вентиляционной функции легких из-за деформации грудной клетки, ограничения движения диафрагмы в результате гепатоспленомегалии, отечности и гипертрофии слизистой бронхов и укорочения трахеи.
Миндалины и аденоиды часто увеличены и могут частично блокировать дыхательные пути. Шея обычно короткая, что способствует развитию проблем с дыханием. Трахея часто сужается из-за скопления слизи и часто более гибкая и мягкая из-за неправильного строения колец хряща в трахее. Узелковые утолщения или чрезмерная неровность ткани также могут блокировать воздушные пути.
Форма груди у пациентов с МПС I неправильная, соединение между ребрами и грудиной не столь эластичное, поэтому грудь жесткая и не может двигаться свободно, в свою очередь, не позволяя легким набрать большой объем воздуха.
Проблемы с дыханием
Решение проблем с дыханием
Врач может госпитализировать ребенка на ночь для проведения исследования. Мониторы располагают на коже и подключают к компьютеру, чтобы измерять уровень кислорода в крови, дыхательные движения и мозговую активность во время сна. По результатам такого исследования врач может оценить, насколько блокируются дыхательные пути, как трудно для вашего ребенка вдыхать во время сна и как это влияет на весь его организм.
Проведения вентиляции дыхательных путей при помощи непрерывного или двухуровневого положительного давления являются методами открытия дыхательных путей с помощью давления воздуха, что может помочь дыхательным путям остаться открытыми. Данный способ заключается в применении дыхательной маски каждую ночь и накачивании воздуха в дыхательные пути, препятствуя слипанию стенок. Это может показаться экстренной мерой, но некоторые применяют ее, так как она значительно повышает качество сна и помогает уменьшить риск сердечной недостаточности, вызванной низким уровнем кислорода ночью.
В сложных случаях апноэ с сердечной недостаточностью может понадобиться трахеостомия (отверстие в дыхательных путях в передней части шеи). Многие семьи стараются избегать трахеостомии, так как эта мера является инвазивной и препятствует нормальной деятельности ребенка. На самом деле многие врачи считают, что пациенты с МПС I должны делать трахеостомию раньше, чем обычно это происходит. Такие пациенты чувствуют себя намного лучше после улучшения дыхания во время сна.
Лечение респираторных инфекций
Прием лекарственных препаратов нужно осуществлять только под врачебным контролем. Такие лекарства, как антигистаминные препараты, могут высушить слизистую, делая ее толще, противоотечные или противозастойные средства могут повысить кровяное давление и сузить кровеносные сосуды, что является нежелательным при МПС. Препараты для подавления и успокоения кашля могут привести к большим проблемам, таким, как апноэ. Поскольку вирусные инфекции у пациентов с МПС могут приводить к вторичными воспалением синуса и среднего уха, они должны лечиться с помощью антибиотиков. В некоторых случаях инфекции проходят на фоне приема антибиотиков, а затем возвращаются после окончания курса приема препаратов. Вентиляционные трубки могут применяться для дренирования и улучшения лечения инфекций. Важно консультироваться с ЛОР-специалистами, занимающимися пациентами с МПС, чтобы определить, какая трубка подходит. У некоторых пациентов может возникать аллергическая реакция на антибиотики и резистентность к антибиотикам. Ваш врач должен подобрать другие антибиотики для лечения инфекций.
Практически у всех пациентов с МПС I наблюдается патология сердечно-сосудистой системы, которая характеризуется утолщением миокарда, снижением сократительной способности сердечной мышцы, изменениями со стороны клапанного аппарата и уплотнением створок и хорд клапанов, приводящими к формированию пороков сердца. Порок клапанов сердца может прогрессировать в течение многих лет без видимых клинических проявлений. Если состояние пациента ухудшается, требуется хирургическая операция для замены поврежденных клапанов.
Печень и селезенка
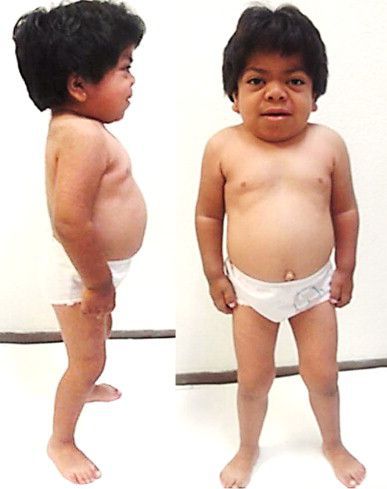
При синдромах Гурлер и Гурлер-Шейе печень и селезенка увеличены из-за накопления мукополисахаридов (гепатоспленомегалия). При синдроме Шейе печень также может быть увеличена. Увеличение печени обычно не приводит к нарушению ее функции, но может влиять на переносимость той или иной пищи, а также может способствовать ухудшению функции дыхания.
При МПС I живот увеличен в размерах из-за специфической осанки, слабости мышц и увеличенных печени и селезенки. Характерными являются дефекты передней брюшной стенки в виде сочетанных или изолированных грыж (пупочной, паховой, пахово-мошоночной и вентральной). Живот увеличен в объеме за счет гепатоспленомегалии и слабости прямых мышц живота. Паховую грыжу необходимо оперировать, но иногда она возникает после операции вновь. Пупочные грыжи обычно не оперируют, вмешательство производят только в случаях, если происходит ущемление петли кишечника или грыжа становится очень больших размеров.
Нарушения желудочно-кишечного тракта.
У больных с МПС I нередко наблюдается неустойчивый стул. При формах Гурлер-Шейе и Шейе часто возникают боли в животе. Причина этого до конца непонятна. Иногда проблема может быть вызвана сильным запором. Возможно, что нарушается функция вегетативной нервной системы, поскольку ГАГ накапливаются в нервных клетках кишечника. Диарея может исчезать с возрастом, но во время приема антибиотиков может появляться вновь. Если диарея возникла из-за приема антибиотиков, помогает обычный йогурт, который является источником лактобактерий, помогающих предотвратить в кишечнике рост вредных бактерий, которые могут быть причиной диареи. Некоторым пациентам с МПС I помогает исключение определенных пищевых продуктов, например, грубой, трудной для переваривания пищи. Хронические запоры появляются с возрастом, поскольку ребенок c МПС I становится менее активным и его мышцы ослабевают. Если увеличение количества грубой пищи в рационе не помогает или невозможно, по предписанию врача можно принимать слабительные или делать клизму.
При МПС I существуют проблемы с формированием и ростом костей. Поражение многих костей с изменением их формы называют множественным дизостозом. Именно поражение костей может стать причиной неврологических нарушений, в случае если нервы оказываются зажатыми между костями и другими тканями.
Кости позвоночника в нормальном состоянии выровнены по линии от шеи до ягодиц. При синдроме Гурлер и Гурлер-Шейе позвоночник может быть плохо сформирован, его позвонки не могут стабильно взаимодействовать друг с другом. Один или два позвонка в середине спины иногда бывают меньше, чем остальные, и слегка сдвинуты. Такое смещение позвонков может быть причиной развития искривления позвоночника (кифоз или горб). Однако обычно при заболевании искривление позвоночника довольно легкое и не нуждается в лечении.
Кости, которые стабилизируют соединения между головой и шеей, при МПС плохо сформированы, что делает шею нестабильной. В ряде случаев показано хирургическое вмешательство, чтобы соединить все косточки друг с другом. Если возникают сильные боли или слабость, или дрожь ног, нужно проводить исследование шеи (МРТ и рентген в согнутом и вытянутом положениях), чтобы оценить состояние шейных позвонков и спинного мозга.
Может появиться ненормальное искривление позвоночника, или сколиоз, и если оно серьезное, то требуется медицинская помощь.
Тугоподвижность суставов характерна для всех форм мукополисахаридозов. С годами тугоподвижность суставов может стать причиной болей, которую можно уменьшить теплом и обычными болеутоляющими. Снять болезненные ощущения в суставах помогут противовоспалительные средства типа ибупрофена, однако принимать их следует только под контролем врача.
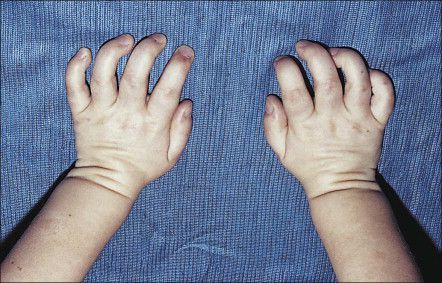
Из-за ограничения подвижности суставов пальцы рук становятся жесткими и искривляются, формируя так называемую «когтистую кисть».
У некоторых младенцев с МПС I наблюдается подвывих бедер. Эта проблема должна исправляться сразу же после рождения, так как позже с ней трудно справиться.
Походка многих пациентов с МПС I нарушена – они стоят и ходят с согнутыми коленями и бедрами. Иногда может наблюдаться Х-образное искривление ног, что обычно не требует лечения. Ступни ног широкие и негибкие, пальцы поджаты и скрючены.
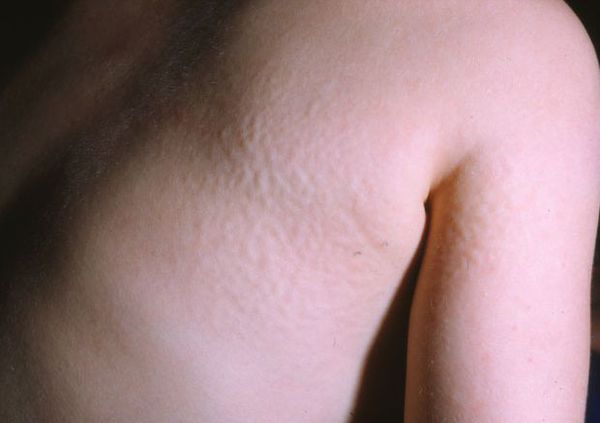
При МПС I кожа толстая и жесткая, что затрудняет забор крови и использование внутривенных катетеров. У некоторых наблюдается оволосение лица и спины. Обильное потоотделение, холодные руки и ноги являются обычным состоянием, что, возможно, связано с нарушениями со стороны сердечно-сосудистой системы или механизмами регулирования температуры тела. При появлении этих симптомов необходимо обследование кардиолога.
Головной и спинной мозг
Головной и спинной мозг защищены от ударов с помощью спинномозговой жидкости, которая циркулирует вокруг них. У людей с МПС I циркуляция спинномозговой жидкости может быть заблокирована. Такая блокада (открытая гидроцефалия) вызывает повышение внутричерепного давления, что может привести к головным болям и задержке развития. Если возникают подозрения на гидроцефалию, то необходимо провести компьютерную томографию или МРТ. В случае подтверждения диагноза гидроцефалия лечится введением тонкой трубки (шунта), которая откачивает жидкость из головы в брюшную полость. У такого шунта есть чувствительный к давлению клапан, который позволяет откачивать цереброспинальную жидкость, когда давление вокруг мозга становится слишком высоким.
Нарушения зрения, описанные здесь, являются общими для всех форм МПС I. Роговица может помутнеть из-за скопления ГАГ, что разрушает слои роговицы. Если помутнение роговицы тяжелое, то может ухудшиться зрение, особенно при тусклом свете. Некоторые пациенты не выносят яркого света, потому что помутнение вызывает неправильное преломление света. В этом случае может помочь ношение кепки с козырьком и солнечных очков. Многим пациентам с МПС I проводится трансплантация роговицы, что приводит к улучшению зрения. Отложение мукополисахаридов в сетчатке может привести к потере периферического зрения и никталопии, или куриной слепоте. Ребенок может не хотеть ходить в темноте или просыпаться ночью и пугаться. Желательно оставлять ночник включенным в спальне и коридоре. Иногда могут возникать проблемы со зрением, вызванные изменениями в сетчатке глаза или глаукомой, то есть повышенным глазным давлением, что необходимо проверять во время регулярного осмотра у офтальмолога. Часто трудно определить, какие проблемы являются основной причиной ухудшения зрения. С помощью специальных исследований офтальмолог поможет определить, из-за чего происходит ухудшение зрения – из-за прохождения света (роговая оболочка) или из-за реакции глаза на свет (сетчатка или болезнь зрительного нерва).
Некоторая степень глухоты обычна для всех типов мукополисахаридозов. Это может быть кондуктивная глухота, глухота, связанная с поражением слухового нерва, или комбинация обоих типов глухоты. Глухота усугубляется из-за частых ушных инфекций. Необходимо регулярно проводить проверку слуха (аудиометрия), для того чтобы сразу же начать лечение и максимально увеличить способность учиться и общаться.
Нормальное функционирование среднего уха зависит от наличия одинакового давления за барабанной перепонкой, в канале наружного уха и в атмосфере. Давление стабилизируется евстахиевой трубой, которая идет к среднему уху от задней части гортани. Если труба заблокирована, давление за барабанной перепонкой падает, и перепонка сокращается. В случае если давление ниже атмосферного сохранится, жидкость из среднего уха создаст пробку и со временем станет похожа по плотности на клей. Если возможно применение легкой общей анестезии, делается маленький разрез барабанной перепонки (миринготомия), чтобы отсосать жидкость. Можно вставить маленькую вентиляционную трубку, чтобы сохранить отверстие для доступа воздуха из канала наружного уха до тех пор, пока евстахиева труба не начнет работать нормально. Трубки, которые вставляют в барабанную перепонку, могут легко выпасть. Если это случается, хирург может решить вставить специальную Т-образную трубку, которая держится намного дольше. Когда стоит вентиляционная трубка, жидкость должна вытекать, и слух улучшится.
Нейросенсорная глухота (глухота, связанная с поражением слухового нерва)
Причиной нейросенсорной тугоухости в большинстве случаев является повреждение крошечных клеток волос во внутреннем ухе. Этот тип глухоты может сочетаться с кондуктивной тугоухостью. И нейросенсорная, и кондуктивная тугоухость в большинстве случаев могут компенсироваться подбором слуховых аппаратов.
Туннельный синдром карпальной области (запястный синдром) и другие ущемления нервов
Люди с МПС I иногда испытывают боль и потерю чувствительности кончиков пальцев, вызванные запястным синдромом. Запястье состоит из восьми маленьких костей, которые соединены фиброзными связками, называемыми лигаментами. Нервы проходят через запястье между запястными костями и связками. Утолщение лигаментов оказывает давление на нервы. Такое повреждение нерва вызывает дистрофию мышц в основании большого пальца. При этом пациент испытывает трудности c захватом предметов. Если ваш ребенок жалуется на боль и онемение пальцев, особенно ночью, необходимо сделать исследование, называемое изучением нервной проводимости. Такое исследование может показать, является ли запястный синдром причиной таких симптомов. Если у вашего ребенка наблюдаются какие-либо слабости руки или уменьшается мышечная масса у основания большого пальца, требуйте обследования у невропатолога. Будьте настойчивы, потому что многие врачи полагают, что запястный синдром не может присутствовать без классических симптомов. Но большинство страдающих МПС I не имеет этих признаков даже при серьезных ущемлениях и повреждениях. Подобный тип ущемления нервных окончаний может случиться на любом участке организма и вызвать локальную слабость и боль.
Общий уход и отношение
Режим питания, диета
Нет каких-либо научных доказательств, что специальная диета может помочь при МПС I. Однако некоторые родители отмечают, что изменения в диете ребенка могут уменьшить такие проблемы, как чрезмерное отделение мокроты, диарея или повышенная активность. Некоторым помогает ограничение в употреблении молока и молочных продуктов, сахара, кроме того, следует избегать продуктов с большим количеством добавок и красителей. Рекомендуется консультироваться с вашим врачом или диетологом, если вы планируете значительные изменения диеты, чтобы убедиться, что данная диета не исключает необходимых веществ. Если наступает облегчение, вы можете попробовать снова ввести в рацион исключенные продукты по одному, чтобы определить, какие продукты вызывают ухудшение. С возрастом и прогрессированием заболевания может стать трудно глотать. Из-за этого пища или жидкость может попасть в легкие и возникнуть периодически повторяющаяся пневмония. В это время может наблюдаться уменьшение веса, а кормление может занимать все больше и больше времени. Часто очень трудно решиться на альтернативные способы кормления, такие, как гастротомическая трубка (Г-образная трубка). Консультация хирурга-педиатра может помочь с принятием такого решения. Важно заметить, что никакая диета не сможет предотвратить накапливание мукополисахаридов, так как они производятся организмом.
Половая зрелость и брак
Подростки с синдромом Шейе и Гурлера-Шейе проходят нормальные стадии полового созревания. Есть случаи, когда взрослые с синдромом Шейе имеют детей. Все дети от родителей с МПС I являются носителями заболевания, но не болеют, если второй родитель здоров.
Продолжительность жизни при МПС I различна. При синдроме Шейе она практически такая же, как и у обычных людей. При более тяжелой форме болезни, синдроме Гурлер-Шейе, могут возникать тяжелые осложнения со стороны сердечно-сосудистой системы.
Заботиться о ребенке с тяжелым заболеванием – очень трудная задача. Родители тоже нуждаются в полноценном отдыхе, а это не всегда получается. Если в семье растут и другие малыши, они также требуют внимания родителей. Многие родители обращаются за помощью к волонтерам или социальным работникам. Если в вашем городе существуют такого рода поддержка, обязательно воспользуйтесь ей.
Для людей с мягкой формой заболевания необходимо научиться быть независимыми от своих семей. Не давайте ребенку и подростку замкнуться в себе. Ему нужны друзья, общение и навыки самостоятельной жизни.
Информация о здравоохранении
Необходимо обращаться за помощью в местные органы здравоохранения и социальной защиты. Возможно, в вашем регионе работают специальные программы помощи инвалидам или детям с ограниченными возможностями.
Дети даже с тяжелой формой МПС I очень доброжелательны, им очень нравится общение со сверстниками. Не замыкайтесь в кругу своей семьи, давайте возможность ребенку общаться и учиться. Очень важно разработать оптимальную программу индивидуального обучения для вашего ребенка.
Специальное лечение мукополисахаридоза I типа.
Трансплантация костного мозга
В 1980 году была впервые проведена трансплантация костного мозга больному в возрасте 1 года с тяжелой формой МПС I типа. Спустя 13 месяцев после проведенной трансплантации у больного активность фермента соответствовала уровню гетерозиготных носителей, уменьшились размеры печени и селезенки, исчезло помутнение роговицы. К 20-летнему возрасту у пациента наблюдалось полное приживление трансплантата, уровень интеллекта соответствовал нижней границе нормы. К настоящему моменту проведено более 400 трансплантаций с синдромом Гурлер с применением как клеток костного мозга, так и пуповинной крови. Эта процедура применяется для лечения только тяжелых форм МПС I типа – синдроме Гурлер, что позволяет корректировать недостаточность фермента и приводит к значительному улучшению состояния пациента, хотя некоторые тяжелые осложнения заболевания полностью не исчезают. Трансплантация должна быть проведена как можно раньше, до появления грубых неврологических расстройств, только после тщательного обследования решается вопрос о возможном проведении данного вида лечения. Важно дать себе некоторое время на размышление о предпринимаемом шаге, взвесить потенциальные риски и возможные преимущества от этого вида лечения, задать все волнующие вопросы врачам. Эта процедура довольно опасна, и в ряде случаев дети погибают от осложнений после трансплантации. В России эта процедура проводится в Российской детской клинической больнице в Москве, а также в Институте детской гематологии и трансплантологии им. Р.И. Горбачевой в Санкт-Петербурге.
Хотя МПС пока неизлечимы, медицина может и должна облегчать страдания больных. Ни один специалист не должен отказываться от лечения отдельных симптомов болезни, и, разумеется, необходимо, чтобы врач хорошо знал, что такое МПС.
Медицинские учреждения в России, которые занимаются вопросами диагностики и лечения МПС:
Научный Центр здоровья детей и подростков РАМН
Российская детская клиническая больница
Медико-генетический научный центр РАМН
Институт педиатрии и детской хирургии
В вашем регионе, возможно, также есть специалисты, которые занимаются мукополисахаридозами. Напишите или позвоните нам, и мы поможем найти врача в вашем городе или районе.
Данная брошюра ни в коем случае не может заменить медицинские консультации и помощь.
Общественная организация МПС
Общественная организация помощи больным МБОО «Хантер-синдром» объединяет семьи, которые столкнулись с заболеваниями из группы мукополисахаридозов. Общество МБОО «Хантер-синдром» занимается вопросами оказания помощи больным, участвует в проведении научных исследований, образовании семей. Организация всегда готова протянуть руку помощи семьям с мукополисахаридозами, отстаивать права больных и содействовать улучшению качества медицинской помощи в нашей стране. Наша организация входит в состав группы по редким заболеваниям Общероссийского союза пациентов, активно сотрудничает с российскими и международными общественными организациями.
В ближайшее время мы планируем издавать ежеквартальный информационный бюллетень о детях и взрослых с мукополисахаридозами, сообщать информацию о разнообразных конференциях и встречах, организованных обществом, где встречаются семьи пациентов и ведущие специалисты в области МПС, издавать ежегодный справочник членов организации, что поможет семьям из разных городов найти друг друга.
Для дальнейшей информации или для вступления в общество обращайтесь на наш сайт: www.mps-russia.org
или пишите на наш почтовый адрес: 117628, Москва, ул. Грина, 28-26
телефон: (495) 711-95-81, 8-916-594-82-45
Каждый может задать волнующий его вопрос на нашем форуме, поделиться своей радостью или печалью.
Отправьте SMS-сообщение с ключевым словом ЖИВИ на короткий номер 3434 и сумму пожертвования цифрами через пробел, например, ЖИВИ 300 на короткий номер 3434. В ответ на сообщение вы получите SMS для подтверждения платежа. Подтверждение платежа может прийти с короткого номера, на который отправляли первоначальное SMS-сообщение, или с сервисного номера оператора связи.
Мобильные платежи осуществляются через платёжный сервис MIXPLAT. Совершая платёж, вы принимаете условия Оферты.