Мониторинг новорожденных в роддоме что это
Мониторинг новорожденных в роддоме что это
Мониторинг жизненно важных показателей у новорожденных отражает общее состояние пациентов. Развитие компьютерных технологий способствовало созданию прикроватных мониторов, которые интегрируют многочисленные параметры в одну систему. На нашем сайте изложены основы наблюдения за функциями сердечной и дыхательной систем.
Показания для мониторинга сердечной деятельности новорожденного:
1. Обеспечение надежного и точного мониторинга сердечной деятельности новорожденного.
2. Определение характера изменений ЧСС во время наблюдения.
3. Мониторирование вариабельности сердечного ритма.
4. Оценка и наблюдение сердечной деятельности новорожденного при критических состояниях.
5. Предупреждение потенциально возможных изменений ЧСС при регистрации ритма выше или ниже заданных границ тревоги.
6. Выявление брадикардии (с или без сопутствующего апноэ) у новорожденных группы риска.
Сопутствующие вопросы мониторинга сердечной деятельности новорожденного:
1. Электрическую активность сердца регистрируют с помощью электродов, накладываемых на поверхность кожи; метод основан на эффекте импеданса.
2. Слабый электрический сигнал усиливают и фильтруют в целях устранения помех и артефактов.
3. Электрический сигнал, измеряемый в милливольтах, отображается в виде электрокардиографической кривой.
4. Зубец R в комплексе QRS используют для расчета ЧСС.
5. Типичная конфигурация трех отведений (I, II, III) обеспечивает альтернативный вектор для анализа ЭКГ.
Противопоказания для мониторинга сердечной деятельности новорожденного отсутствуют.
Ограничения к мониторингу сердечной деятельности новорожденного:
1. ЭКГ в трех отведениях наиболее пригодна для длительного постоянного мониторирования функций сердца; для более детальной оценки деятельности сердца (диагностики гипертрофии миокарда или определения расположения оси сердца), идентификации аномального ритма сердца может потребоваться ЭКГ в 12 отведениях с отдельным отведением для оценки ритма.
2. При слишком близком расположении электродов у новорожденного с крайне низкой массой тела могут возникнуть сложности с выявлением сигнала.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Обследование проводится на такие болезни как: врожденный гипотиреоз, муковисцидоз, фенилкетонурия, адреногенитальный синдром, галактоземия. Раннее выявление этих заболеваний позволяет врачу вовремя назначить необходимое дообследование, лечение или специализированную диету.
Остановимся немного подобнее на каждом из этих заболеваний.
В рамках неонатального скрининга эти пять заболеваний включены еще и потому, что при ранней диагностике их можно вылечить, или, по крайней мере, значительно облегчить последствия и тяжесть течения процесса.
Как проводится данное обследование?
Обычно кровь на анализ берут у малышей, родившихся в срок не ранее 4-го дня жизни, недоношенным деткам тест проводится не ранее 7-го дня жизни. Но точная дата обследования может существенно меняться в зависимости от обстоятельств. Такое раннее обследование объяснимо тем, что некоторые генетически обусловленные болезни могут проявляться в первые недели жизни и крайне важно вовремя диагностировать их, чтобы начать необходимую терапию, с целью минимизировать риски тяжелых последствий заболевания.
Среди родителей скрининг на наследственные заболевания принято называть «пяточным тестом»- потому, что кровь для теста берут через маленький прокол на пяточке малыша (у ребенка старше 3 месяцев кровь на обследование берется из пальчика).
Чтобы результаты теста были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления ребенка (у новорожденных перед очередным кормлением).
В Детском Диагностическом центре появилась уникальная возможность сдать анализ крови на 5 наследственных заболеваний. Подробнее
Скрининг новорожденным из пятки стандартный на 5 наследственных заболеваний и расширенный, 43 показателя
В детском медицинском центре «Санаре» проводится неонатальный скрининг на базе лаборатории Морозовской детской городской клинической больницы.
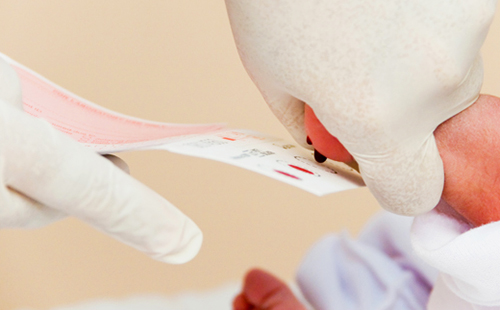
Суть скрининга в том, что выявляются достаточно часто встречающиеся в популяции заболевания, успех лечения которых целиком и полностью зависит от раннего начала терапии. В терапии этих состояний определяющую роль играет именно время и грамотный подход.
Согласно Приказу № 185 Минздравсоцразвития РФ от 22.03.2006 «О массовом обследовании новорожденных детей на наследственные заболевания», скрининг новорожденных проводится на 5 наследственных заболеваний:
Процедура забора крови для неонатального скрининга
Образец крови у новорожденного ребенка берется таким же способом, как для неонатального скрининга на фенилкетонурию, галактоземию, гипотиреоз, адреногенитальный синдром и муковисцидоз.
Исследование можно провести и для детей старшего возраста!
Если забор крови производится у ребенка старше 1 года, то кровь для проведения исследования берется из пальца.
Для новорожденного ребенка можно использовать пятна крови, которые были взяты для неонатального скрининга, у ребенка старшего возраста забор производится на специальный индивидуальный бланк-фильтр.
Генетический скрининг новорожденных
Поделиться:
В последнее время технологии в сфере генетики развиваются настолько быстро, что не за горами не только генная терапия для большинства болезней, но и возможность исследования генома конкретного живого человека.
С одной стороны, это даст возможность заранее предусмотреть развитие определенных заболеваний еще в раннем детстве, задолго до того, как появятся первые признаки патологии. С другой — а нужно ли это делать? Действительно ли это нужно пациенту? Насколько необходимо исследовать геном новорожденного, если на то нет никаких видимых показаний?
Этика в медицине
Прежде всего, если мы говорим об этике, нужно разобраться, что такое этика применительно к медицине. Ее основные принципы сформулировал давным-давно Гиппократ, древнегреческий ученый, которого называют отцом медицины. Давая клятву Гиппократа, врач обещает не вредить больному, обязуется помогать ему и ставить его интересы в аспекте выздоровления превыше всего. Этими и некоторыми другими принципами врачи руководствуются и по сей день вне зависимости от специальности.
Читайте также:
Зачем сдают пуповинную кровь
Генетики, как и другие медицинские специалисты, работают в интересах пациента, и если в его качестве выступает новорожденный — то именно его интересы должны выходить на первый план. Однако говорить от своего имени только что появившийся на свет человек не может, за него это делают родители, нередко дополняя или даже подменяя интересы ребенка своими.
Скорее всего, опасаясь за его жизнь и здоровье, они будут выступать за полный генетический скрининг своего сына или дочери в любом случае — чтобы знать, с чем им и ребенку предстоит столкнуться в жизни. Но насколько это необходимо?
Не нужен скрининг обязателен
Здесь возникает сложный вопрос, который вызывает бурные дебаты среди врачей и ученых. Да, технологии сейчас позволяют исследовать геном по меньшей мере частично. Да, полученная таким образом информация может быть полезна и для самого ребенка, и для его родителей (нет смысла рассматривать новорожденного отдельно от людей, с которыми он находится в теснейшей связи). Да, в некоторых случаях генетические данные помогут если не воспрепятствовать развитию болезни, то хотя бы замедлить его. Так считают некоторые специалисты.
Другие эксперты возражают: полное секвенирование генома предоставит генетикам огромный массив данных, из которых будет крайне затруднительно выделить действительно значимые. Какая-то часть сведений будет совершенно бесполезной, и не факт, что в этой части не затеряется важная информация. Кроме того, на получение вышеуказанных бесполезных сведений будут тратиться деньги, которые могли бы пойти на более нужные для тех же новорожденных вещи, в частности, на борьбу с послеродовой депрессией у их матерей.
Еще один важный момент — это актуальность полученных данных здесь и сейчас, возможность трансформировать полученную информацию в действия по предотвращению той или иной напасти. Совершенно необязательно, что такие действия можно будет предпринимать сразу после рождения, а значит — это месяцы и годы ожидания, стресс, тревожность и другие проблемы с психикой, которые, как уже неоднократно доказано, влияют на благополучие ребенка.
Мнение специалистов
Ученые из Центра Гастингса (это расположенный в США научно-исследовательский институт биоэтики) и Калифорнийского университета в течение 4 лет занимались исследованиями именно в области проведения «повального» генетического скрининга новорожденных. Они заявили, что исследование генома — это мощнейший инструмент, однако данные, которые он предоставляет, до сих пор изучены не полностью, и не доказано, что они способствуют оздоровлению людей (за исключением специфических ситуаций).
В своем докладе под названием «The Ethics of Sequencing Newborns: Recommendations and Reflections» они отметили, что гораздо эффективнее со всех сторон будет точечное исследование новорожденных из групп риска, а тотальный скрининг всего населения — это излишество. Родителей, по мнению ученых, следует отговаривать от исследования генома, если у их ребенка нет показаний к этому (т. е. подозрений на какое-либо заболевание), так как полученная противоречивая информация спровоцирует стресс и заставит людей тратиться на ненужные обследования.
Похожие результаты ранее получили и другие ученые (также из США). В 2014 году вышла статья «Addressing the ethical challenges in genetic testing and sequencing of children», в которой авторы указывали на то, что для скрининга новорожденных необходимы предпосылки — какие-либо симптомы, которые говорят о вероятности существования того или иного заболевания. В ином случае следует воздержаться от тестирования по крайней мере в детском возрасте — ребенок вырастет и разберется со всем самостоятельно.
Неонатальный скрининг новорожденных: анализ, который спасает жизнь
В Московском центре неонатального скрининга, функционирующем в Морозовской детской больнице, ежегодно более 100 000 новорожденных проходят диагностику на тяжелые наследственные заболевания.
Исследование включает в себя тестирование 11 врожденных болезней: муковисцидоз, галактоземия, врожденная дисфункция коры надпочечников, врожденный гипотиреоз, фенилкетонурия, глутаровая ацидурия тип 1, тирозинемия тип 1, лейциноз, метилмалоновая/пропионовая ацидурия, недостаточность биотинидазы, недостаточность среднецепочечной ацилКоА дегидрогеназы жирных кислот.
«Отсутствие родственников с врожденной и наследственной патологией, к сожалению, не является гарантом рождения здорового ребенка, поэтому важно, чтобы родители не отказывались от проведения исследований. Наследственные заболевания представляют серьезную угрозу для здоровья и жизни детей. Благодаря ранней диагностике и вовремя начатому лечению малышу можно помочь справиться с тяжелыми проявлениями недуга. Наиболее ранний способ диагностики врожденных нарушений обмена веществ — неонатальный скрининг новорожденных. Он позволяет выявить опасную болезнь до появления симптомов, тем самым предотвратив развитие угрожающих жизни осложнений», — отметила заведующий медико-генетическим отделением Морозовской детской больницы, врач-генетик Татьяна Кекеева.
Как сообщила врач, анализ крови собирается у всех новорожденных в родильных домах города. Образцы крови из пяточки детей берут по истечении трех полных суток с момента рождения и направляют на исследование в Московский центр неонатального скрининга.
«Если признаков заболеваний не выявлено, результаты анализов не направляются ни в роддом, ни родителям новорожденного. Если выявлено повышение определенных показателей, ребенку показан немедленный повторный анализ. В случае выявления превышения показателей и в повторном анализе, наши сотрудники связываются с медицинским учреждением или с родителями малыша и приглашают их пройти уточняющую диагностику», — рассказала Татьяна Кекеева.
При подтверждении диагноза ребенок с наследственным заболеванием наблюдается у врача специалиста Морозовской больницы до 18 лет. Пациентам назначаются специализированные лекарственные препараты и лечебное питание, выписываются льготные рецепты.
Московский центр неонатального скрининга работает более пяти лет. Здесь анализируются данные обо всех родившихся в Москве детях с наследственными болезнями обмена, что позволяет оперативно выявить заболевание и своевременно назначить терапию.
Кроме того, специалисты центра консультируют детей в случае подозрения на другую моногенную патологию, хромосомные нарушения и проводят семейные консультации при подготовке к беременности и во время беременности (оценка рисков развития заболеваний у плода).


 Читайте также:
Читайте также: 

