Мпв вена что это
Флебология (лечение варикозного расширения вен)
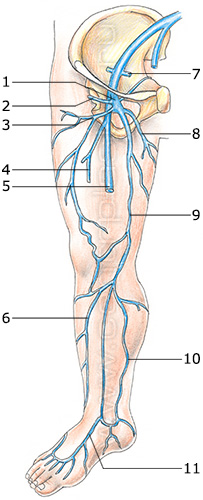
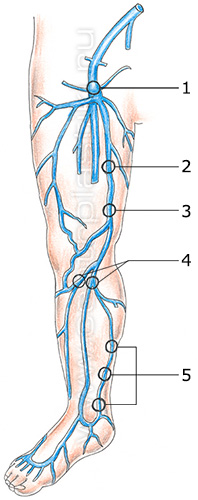
Строение венозной системы конечностей
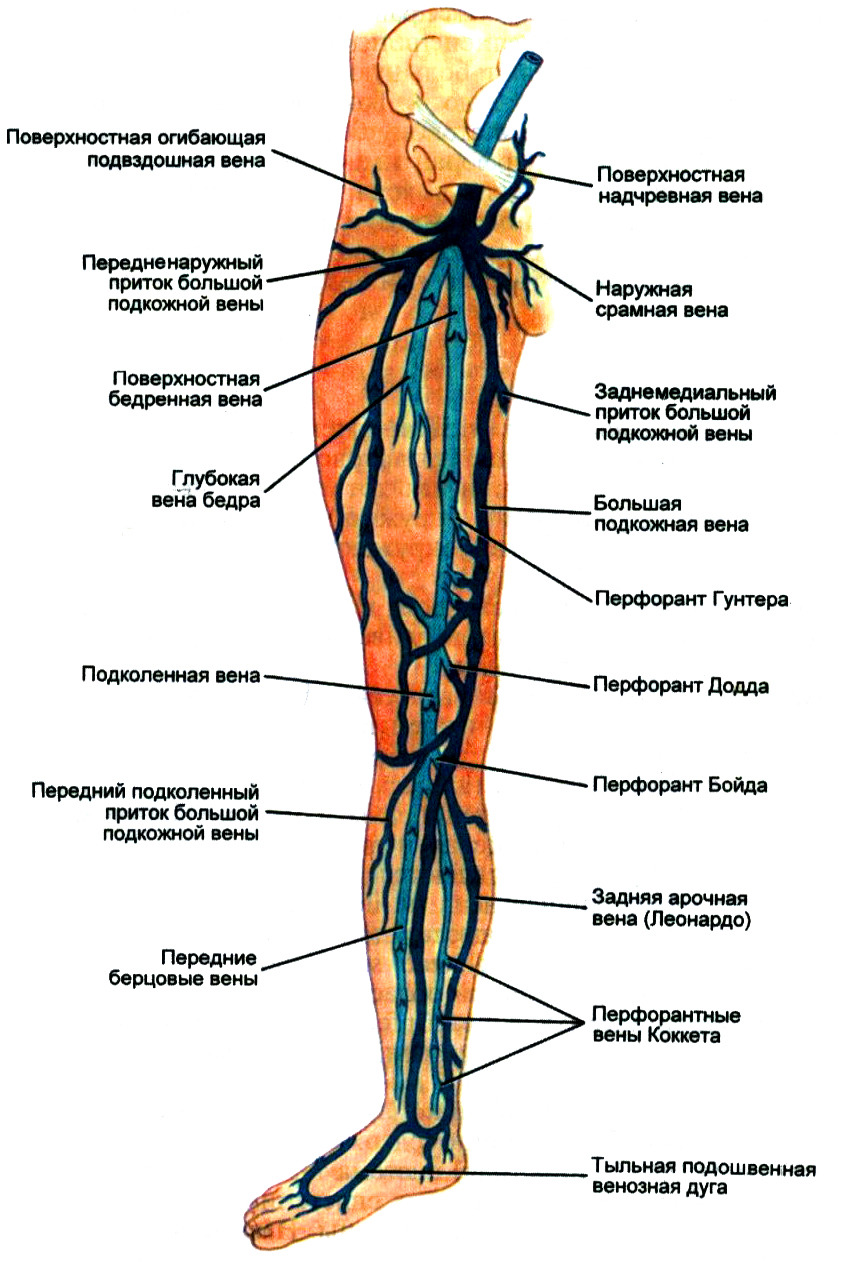
Вены нижних конечностей традиционно подразделяются на глубокие, находящиеся в массиве мышц под мышечной фасцией, и поверхностные, располагающиеся над этой фасцией. Поверхностные вены локализуются внутрикожно и подкожно.
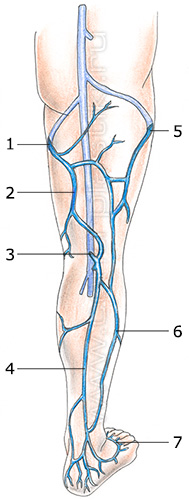
Поверхностные вены нижних конечностей имеют два основных ствола: большую и малую подкожные вены.
Большая подкожная вена (БПВ) начинается на внутренней стороне тыла стопы, где называется медиальной краевой веной, поднимается кпереди от медиальной лодыжки на голень, располагаясь на ее передне-внутренней поверхности, и далее по бедру до паховой связки. Строение БПВ на бедре и голени очень вариабельно, как и строение всей венозной системы организма. Типы строение ствола БПВ на бедре и голени представлены на рисунках.
Варианты расположения передней добавочной подкожной вены
Место впадения большой подкожной вены в глубокую бедренную вену называется сафено-феморальным соустьем. Оно определяется чуть ниже паховой связки и кнутри от пульсации бедренной артерии.
Малая подкожная вена (МПВ) начинается на наружной стороне тыла стопы, где называется латеральной краевой веной; поднимается кзади от латеральной лодыжки на голень; достигает подколенной ямки, располагаясь между головками икроножной мышцы. МПВ до средней трети голени идет поверхностно, выше – уходит под фасцию, где в области подколенной ямки впадает в подколенную вену, формируя сафено-поплитеальное соустье. Варикозной трансформации подвергается в основном та часть МПВ, которая располагается поверхностно.
Расположение сафено-поплитеального соустья крайне вариабельно, в некоторых случаях оно отсутствует, т.е. МПВ не впадает в подколенную вену.
В ряде случаев МПВ сообщается с БПВ через косую надфасциальную вену (v. Giacomini).
Эти вены играют важную роль в развитии телеангиэктазий нижних конечностей, также они могут подвергаться варикозной трансформации при отсутствии значимых изменений в БПВ и МПВ.
Как известно, снабжение кровью нижних конечностей происходит за счет артерий, и каждую из основных артерий сопровождают как минимум две одноименные вены, которые и являются глубокими венами нижних конечностей и начинаются подошвенными пальцевыми венами, которые переходят в подошвенные плюсневые вены, далее впадающие в глубокую подошвенную дугу.
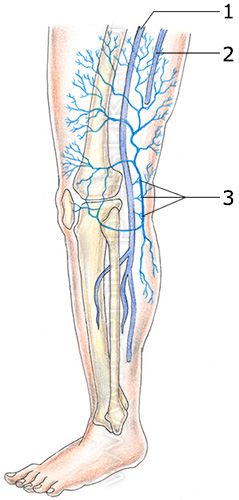
Из нее по латеральной и медиальной подошвенным венам кровь поступает в задние большеберцовые вены. Глубокие вены тыла стопы начинаются тыльными плюсневыми венами стопы, впадающими в тыльную венозную дугу стопы, откуда кровь поступает в передние большеберцовые вены. На уровне верхней трети голени передние и задние большеберцовые вены, сливаясь, образуют подколенную вену, которая располагается латеральнее и несколько сзади от одноименной артерии.
В области подколенной ямки в подколенную вену впадают малая подкожная вена, вены коленного сустава. Далее подколенная вена поднимается на бедро в бедренно-подколенный канал, называясь уже бедренной веной. В бедренную вену впадают вены, окружающие бедренную кость, а также мышечные ветви. Ветви бедренной вены широко анастомозируют между собой, с поверхностными, тазовыми, запирательными венами. Выше паховой связки этот сосуд принимает эпигастральную вену, глубокую вену, окружающую подвзошную кость, и переходит в наружную подвздошную вену, которая у крестцово-подвздошного сочленения сливается с внутренней подвздошной веной. Этот участок вены содержит клапаны, в редких случаях складки и даже перегородки, что обуславливает частую локализацию тромбоза в этой области.
Вены в пределах только поверхностной или только глубокой сети соединены между собой коммуникантными венами. Поверхностная и глубокая системы соединены проникающими через фасцию перфорантными венами.
Перфорантные вены подразделяют на прямые и непрямые. Прямые перфоранты непосредственно соединяют глубокую и поверхностную вены. Типичным примером прямого перфоранта является сафено-поплитеальное соустье. Прямых перфорантов немного, они крупные и расположены в основном в дистальных отделах конечности (перфоранты Коккета по медиальной поверхности голени).
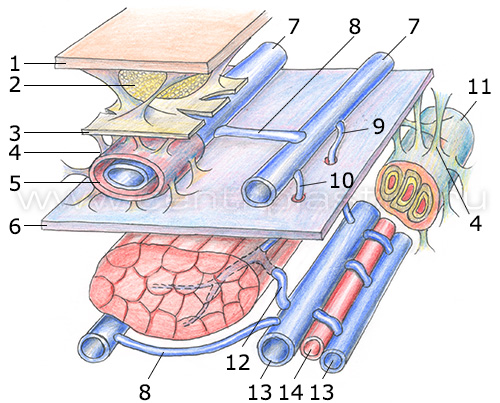
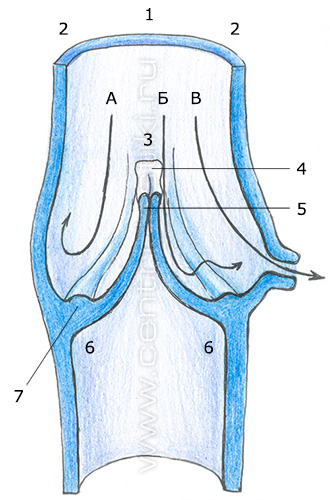
Важнейшей особенностью венозных сосудов является наличие в них клапанов, обеспечивающих однонаправленный центростремительный (от периферии к центру) ток крови. Они имеются в венах как верхних, так и нижних конечностей. В последнем случае роль клапанов особенно важна, так как они позволяют крови преодолевать силу гравитации.
Створки венозных клапанов состоят из соединительнотканной основы, каркасом которой является утолщение внутренней эластической мембраны. Створка клапана имеет две поверхности (со стороны синуса и со стороны просвета вены), покрытые эндотелием. У основания створок гладкомышечные волокна, ориентированные вдоль оси сосуда, меняют свое направление на поперечное и формируют циркулярный сфинктер. Часть гладкомышечных волокон несколькими веерообразными пучками распространяется на створки клапана, формируя их строму.
Венозный клапан является достаточно прочной структурой, выдерживающей давление до 300 мм рт. ст. Несмотря на это, в синусы клапанов вен крупного калибра впадают тонкие бесклапанные притоки, выполняющие демпферную функцию (через них сбрасывается часть крови, что приводит к снижению давления над створками клапана).
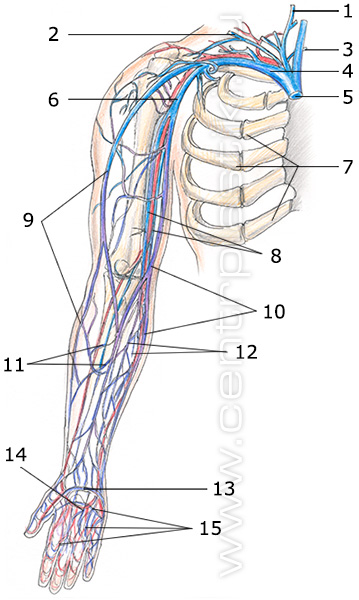
Венозная система верхних конечностей представлена системами поверхностных и глубоких вен.
Поверхностные вены располагаются подкожно и представлены двумя основными стволами – плечеголовной веной (vena cefalica) и основной веной (vena basilica).
Глубокая венозная система образована парными венами, сопровождающими одноименные артерии – лучевую, локтевую, плечевую. Подмышечная вена – непарная.
Довольно часто поверхностная венозная система имеет рассыпной тип строения, и выделить основные стволы не удается. Плечеголовная вена берет начало у наружной поверхности кисти, продолжается по наружной поверхности предплечья и плеча и в верхней трети плеча впадает в подмышечную вену.
Основная вена идет по внутренней поверхности предплечья от кисти до подмышечной ямки. Особенностью этой вены является то, что на границе нижней и средней трети плеча она ныряет под фасцию из подкожного положения и становится недоступной для пункций в этой локализации. Основная вена впадает в плечевую вену.
V. intermedia cubiti, промежуточная вена локтя, представляет собой косо расположенный анастомоз, соединяющий в области локтя между собою v. basilica и v. cephalica. V. intermedia cubiti имеет большое практическое значение, так как служит местом для внутривенных вливаний лекарственных веществ, переливания крови и взятия ее для лабораторных исследований.
По аналогии с венами нижних конечностей, поверхностные вены соединены между собой широкой сетью коммуникантных вен небольшого диаметра. Также в поверхностных и глубоких венах рук имеются клапаны, однако их количество значительно меньше, и физиологическая нагрузка на клапанный аппарат значительно ниже, по сравнению с нижними конечностями.
Как правило, вены рук не подвержены варикозному расширению, за исключением посттравматических изменений, наличия артериовенозных свищей, в том числе при формировании артерио-венозной фистулы для проведения гемодиализа у больных с хронической почечной недостаточностью.
Основы венозной системы нижних конечностей
Своеобразное строение венозных сосудов и состав их стенок определяет их емкостные свойства. Вены отличаются от артерий тем, что являются трубками с тонкими стенками и просветами сравнительно большого диаметра. Так же как и стенки артерий, в состав венозных стенок входят гладкомышечные элементы, эластические и коллагеновые волокна, среди которых последних гораздо больше.
В венозной стенке выделяются структуры двух категорий:
— опорные структуры, к которым относятся ретикулиновые и коллагеновые волокна;
— упруго-сократительные структуры, к которым относятся эластические волокна и гладкомышечные клетки.
Коллагеновые волокна в обычных условиях поддерживают нормальную конфигурацию сосуда, а если на сосуд оказывается какое-либо экстремальное воздействие, то эти волокна сохраняют ее. В формировании тонуса внутри сосуда коллагеновые сосуды участия не принимают, а также они не оказывают влияние на сосудодвигательные реакции, так как за их регуляцию отвечают гладкомышечные волокна.
Вены состоят из трех слоев:
— адвентиция – наружный слой;
— медиу – средний слой;
— интиму – внутренний слой.
Между этими слоями находится эластические мембраны:
— внутренняя, которая выражена в большей степени;
— наружная, которая весьма слабо различается.
Среднюю оболочку вен в основном составляют гладкомышечные клетки, которые расположены по периметру сосуда в виде спирали. Развитие мышечного слоя зависит от ширины диаметра венозного сосуда. Чем больше диаметр вены, тем мышечный слой развит больше. Число гладкомышечных элементов становится больше сверху вниз. Мышечные клетки, составляющие среднюю оболочку, находятся в сети коллагеновых волокон, которые сильно извиты и в продольном, и в поперечном направлении. Эти волокна распрямляются только тогда, когда происходит сильное растяжение венозной стенки.
Поверхностные вены, которые располагаются в подкожной клетчатке, имеют весьма развитый гладкомышечный строй. Это объясняет тот факт, что поверхностные вены в отличие от расположенных на том же уровне имеющих такой же диаметр глубоких вен, отлично противостоят и гидростатическому, и гидродинамическому давлению за счет того, что их стенки имеют эластическое сопротивление. Венозная стенка имеет толщину, которая обратно пропорциональна величине окружающего сосуд мышечного слоя.
Наружный слой вены, или адвентицию, составляет плотная сеть коллагеновых волок, которые создают своеобразный каркас, а также небольшое количество мышечных клеток, которые имеют продольное расположение. Этот мышечный слой с возрастом развивается, наиболее отчетливо его можно наблюдать в венозных сосудах нижних конечностей. Роль дополнительной опоры играют венозные стволы более или менее крупного размера, окруженные плотной фасцией.
Строение стенки вены определяется ее механическими свойствами: в радиальном направлении венозная стенка имеют высокую степень растяжимости, а в продольном направлении – малую. Степень растяжимости сосуда зависит от двух элементов венозной стенки – гладкомышечных и коллагеновых волокон. Жесткость венозных стенок во время их сильной дилатации зависит от коллагеновых волокон, которые не дают венам очень сильно растягиваться исключительно в условиях значительного повышения давления внутри сосуда. Если же изменения внутрисосудистого давления имеют физиологических характер, то за упругость венозных стенок отвечают гладкомышечные элементы.
Венозные клапаны
Венозные сосуды имеют важную особенность – в них есть клапаны, с помощью которых возможен центростремительный ток крови в одном направлении. Количество клапанов, а также их расположение служит для обеспечения кровотока к сердцу. На нижней конечности самое большее число клапанов расположено в дистальных отделах, а именно немного ниже того места, где находится устье крупного притока. В каждой из магистралей поверхностных вен клапаны расположены на расстоянии 8-10 см друг от друга. У коммуникантных вен, за исключением бесклапанных перфорантов стопы, также есть клапанный аппарат. Часто перфоранты могут впадать в глубокие вены несколькими стволами, которые по внешнему виду напоминают канделябры, что препятствует ретроградному кровотока вместе с клапанами.
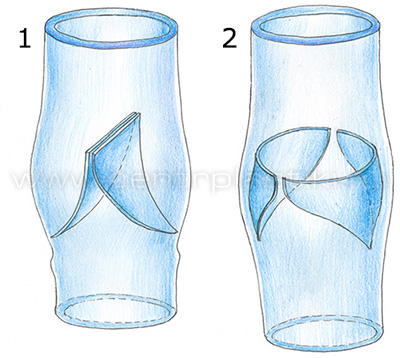
Клапаны вен обычно имеют двустворчатое строение, и на то, как они распределяются в том или ином сегменте сосуда, зависит от степени функциональной нагрузки.
Каркасом для основы створок венозных клапанов, которые состоят из соединительной ткани, служит отрог внутренней эластической мембраны. У створки клапаны есть две покрытые эндотелием поверхности: одна – со стороны синуса, вторая – со стороны просвета. Гладкомышечные волокна, расположенные у основания створок, направленные вдоль оси вены, в результате изменения своего направления на поперечное создают циркулярный сфинктер, пролабирующий в синус клапана в виде своеобразного ободка крепления. Строму клапана формируют гладкомышечные волокна, которые пучками в виде веера идут на створки клапана. С помощью электронного микроскопа можно обнаружить имеющие продолговатую форму утолщения – узелки, которые расположены на свободном крае створок клапанов крупных вен. По мнению ученых, это своеобразные рецепторы, которые фиксируют тот момент, когда створки смыкаются. Створки интактного клапана имеют длину, превышающую диаметр сосуда, поэтому если они закрыты, то на них наблюдаются продольные складки. Избыточной длиной створок клапана, в частности, обусловлен физиологический пролапс.
Венозный клапан – это структура, имеющую достаточную прочность, которая может выдерживать давление до 300 мм рт. ст. Однако в синусы клапанов крупных вен через впадающие в них тонкие притоки, не имеющие клапанов, сбрасывается часть крови, из-за чего давление над створками клапана снижается. Помимо этого, ретроградная волна крови рассеивается об ободок крепления, что приводит к снижению ее кинетической энергии.
С помощью при жизни проведенной фиброфлебоскопии можно представить себе, как работает венозный клапан. После попадания ретроградной волны крови в синусы клапана, его створки приходят в движение и смыкаются. Узелки передают сигнал о том, что они соприкоснулись, мышечному сфинктеру. Сфинктер начинает расширятся до тех пор, пока не достигнет того диаметра, при котором створки клапана вновь раскроются и надежно перекроют ретроградной волны крови путь. Когда в синусе давление становится выше порогового уровня, то происходит раскрытие устья дренирующих вен, что приводит к снижению венозной гипертензии до безопасного уровня.
Анатомическое строение венозного бассейна нижних конечностей
Вены нижних конечностей делятся не поверхностные и глубокие.
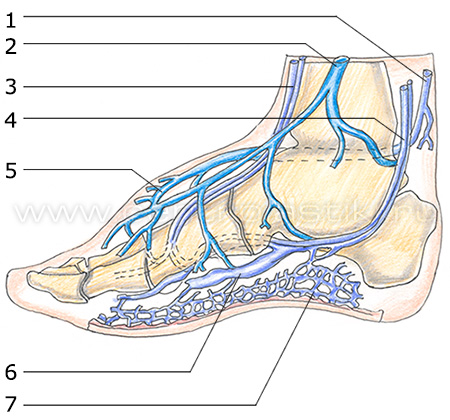
К поверхностным венам относятся кожные вены стопы, расположенные на подошвенной и тыльной поверхности, большие, малые подкожные вены и их многочисленные притоки.
Подкожными венами в области стопы формируются две сети: кожная венозная подошвенная сеть и кожная венозная сеть тыла стопы. Общими тыльными пальцевыми венами, которые входят в кожную венозную сеть тыла стопы, в результате того, что они анастомозируют между собой, образуется кожная тыльная дуга стопы. Концы дуги имеют продолжение в проксимальном направлении и образуют два ствола, идущих в продольном направлении – медиальную краевую вену (v. marginalis medialis) и краевую латеральную вену (v. marginalis lateralis). На голени эти вены имеют продолжение в виде большой и малой подкожной вены соотвественно. На подошвенной поверхности стопы выделяется подкожная венозная подошвенная дуга, которая широко анастомозируя с краевыми венами, отправляет межголовчатые вены в каждый из межпальцевых промежутков. Межголовчатые вены, в свою очередь, анастомозируют с теми венами, которые образуют тыльную дугу.
Продолжением медиальной краевой вены (v. marginalis medialis) является большая подкожная вена нижней конечности (v. saphena magna), которая по переднему краю внутренней стороны лодыжки переходит на голень, а затем, проходя по медиальному краю большеберцовой кости, огибает медиальный мыщелок, выходит на внутреннюю поверхность бедра с задней стороны коленного сустава. В области голени БПВ находится около подкожного нерва, с помощью которого происходит иннервация кожного покрова на стопе и голени. Эта особенность анатомического строения должна учитываться при флебэктомии, так как из-за повреждения подкожного нерва могут появиться долговременные, а иногда и пожизненные нарушения иннервации кожного покрова в области голени, а также привести к парестезиям и каузалгиям.
В области бедра большая подкожная вена может иметь от одного до трех стволов. В области имеющей овальную форму ямки (hiatus saphenus) находится устье БПВ (сафенофеморальный анастомоз). В этом месте ее терминальный отдел делает перегиб через сероповидный отросток широкой фасции бедра и, в результате прободения решётчатой пластинки (lamina cribrosa), впадает в бедренную вену. Местоположение сафенофеморального анастомоза может располагаться на 2-6 м ниже того места, где находится пупартовая связка.
К большой подкожной вене по всей ее длине присоединяется много притоков, которые несут кровь не только с области нижних конечностей, из наружных половых органов, с области передней брюшной стенки, а также с кожи и подкожной клетчатки, находящихся в ягодичной области. В нормальном состоянии большая подкожная вена имеет ширину просвета 0,3 – 0,5 см и имеет от пяти до десяти пар клапанов.
Постоянные венозные стволы, которые впадают в терминальный отдел большой подкожной вены:
Малая подкожная вена, проходя по месту соединения средней и верхней третей голени, проникает в зону глубокой фасции, располагаясь между ее листками. Доходя до подколенной ямки, МПВ проходит сквозь глубокий листок фасции и чаще всего соединяется с подколенной веной. Однако в некоторых случаях малая подкожная вена проходит над подколенной ямкой и соединяется либо с бедренной веной, либо с притоками глубокой вены бедра. В редких случаях МПВ впадает в один из притоков большой подкожной вены. В зоне верхней трети голени между малой подкожной веной и системой большой подкожной вены образуется множество анастомозов.
Самым крупным постоянным приустьевым притоком малой подкожной вены, имеющим эпифасциальное расположение, является бедренно-подколенная вена (v. Femoropoplitea), или вена Джиакомини. Эта вена связывает МПВ большой подкожной веной, расположенной на бедре. Если по вене Джиакомини из бассейна БПВ возникает рефлюкс, то из-за этого может начаться варикозное расширение малой подкожной вены. Однако может сработать и обратный механизм. Если возникает клапанная недостаточность МПВ, то варикозную трансформацию можно наблюдать на бедренно-подколенной вене. Кроме того, в данный процесс будет вовлечена и большая подкожная вена. Это нужно учитывать во время хирургического вмешательства, так как в случае сохранения бедренно-подколенная вена может быть причиной возврата варикоза у пациента.
Глубокая венозная система
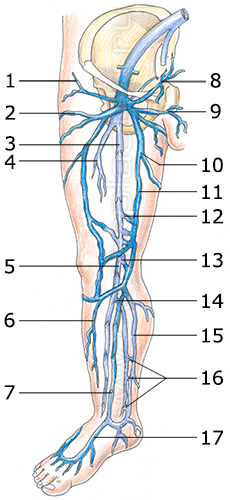
К глубоким венам относятся вены, расположенные с тыльной стороны стопы и подошвы, на голени, а также в зоне колена и бедра.
На голени венозная система состоит из трех пар глубоких вен – передней и задней большеберцовой веной и малоберцовой веной. Основная нагрузка по оттоку крови с периферии возложена на задние большеберцовые вены, в которые, в свою очередь, дренируются малоберцовые вены.
Система суральных вен состоит из парных икроножных мышц (vv. Gastrocnemius), дренирующих в подколенную вену синус икроножной мышцы, и непарной камбаловидной мышцы (v. Soleus), отвечающей за дренаж в подколенную вену синуса камбаловидной мышцы.
На уровне суставной щели в подколенную вену общим устьем или раздельно, выходя из головок икроножной мышцы (m. Gastrocnemius), впадает медиальная и латеральная икроножная вена.
Рядом с камбаловидной мышцей (v. Soleus) постоянно проходит одноименная артерия, которая в свою очередь является ветвью подколенной артерией (а. poplitea). Камбаловидная вена самостоятельно впадает в подколенную вену или же проксимальнее того места, где находится устье икроножных вен, или же впадает в него.
Бедренная вена (v. femoralis) большинством специалистов подразделяется на две части: поверхностная бедренная вена (v. femoralis superfacialis) расположена дальше от места впадения глубокой вены бедра, общая бедренная вена (v. femoralis communis) расположена ближе к тому месту, где в нее впадает глубокая вена бедра. Данное подразделение важно как в анатомическом отношении, так и в функциональном.
Кроме большое подкожной вены, в общую бедренную вену также впадает медиальная латеральная вены, которые идут вокруг бедра. Медиальная вена находится проксимальнее, чем латеральная. Место ее впадения может располагаться либо на одном уровне с устьем большой подкожной вены, либо немного выше его.
Перфорантные вены

Прямые и непрямые перфорантные вены
Прямые перфорантные вены – это сосуды, с помощью которых глубокая и поверхнастная вены соединяются между собой. В качестве самого типичного примера прямой перфорантной вены можно привести сафеноподколенное соустье. Количество прямых перфорантных вен в организме человека не так много. Они являются более крупными и в большинстве случаев располагаются в дистальных областях конечностей. Например, на голени в сухожильной части расположены перфорантные вены Коккета.
Основной задачей непрямых перфорантных вен является соединение подкожной вены с мышечной, которая имеет прямое или опосредованное сообщение с глубокой веной. Количество непрямых перфорантных вен достаточно большое. Это чаще всего очень мелкие вены, которые в большей части находятся там, где расположены мышечные массивы.
5.2 Анатомическая классификация вариантов строения и патологических рефлюксов в системе малой подкожной вены
Малая подкожная вена отличается значительной вариабельностью как расположения, так и места впадения. Эта вариабельность создаёт сложности как при её описании в протоколах ультразвуковых исследований, так и при хирургическом устранении рефлюкса в ней. Существует несколько классификаций строения МПВ. Основой большинства из них служит классификация C. Kosinski, предложенная ещё в 1926 году. Изучение анатомии венозной сети производилось им на трупах, путём инъекций красителей и последующим анатомическим препарированием. К сожалению, в то время не было единой концепции флебогемодинамики при ВРВНК, недостаточно осознавалась роль патологических рефлюксов крови, поэтому классификация создавалась для максимально полного хирургического удаления вены и её притоков. В 2005 году D. Creton, на основании изучения ультразвуковой анатомии, усовершенствовал данную классификацию. Важно отметить, что предложенная им классификация впервые признавала наличие эмбриологических особенностей развития МПВ. При этом была предложена оригинальная гипотеза о причинах возникновения её клапанной недостаточности. Автор разделил уровни образования СПС на три типа: тип I – от подколенной складки до точки на 7 см выше неё; тип II – выше подколенной складки более чем на 7 см; тип III – ниже подколенной складки. К сожалению, данная классификация имеет ряд недостатков. Во-первых, рост и, соответственно, длина конечностей и всех людей – разная. Для низкорослых 7 см могут составлять до трети длины бедра, и на этом уровне у них будет уже не подколенная, а поверхностная бедренная вена. Поэтому, для первых двух типов следовало бы найти более строгий анатомический ориентир. Таким ориентиром мог бы стать проксимальный край подколенной ямки, который у человека среднего роста находится как раз на 7-8 см выше одноимённой складки. Однако проксимальнее подколенной ямки существование СПС уже невозможно, так как там вена входит в бедренно-подколенный канал и носит название бедренной вены. Во-вторых, употребление в классификации числительных (тип I, II, III), не несёт смысловой нагрузки и представляет сложность для запоминания. Кроме этого, с формальнологической точки зрения, данная классификация вообще классификацией не является – потому, что любую числовую последовательность можно произвольно разделить на произвольное количество частей.
С нашей точки зрения все анатомические варианты расположения МПВ целесообразно разделить на два типа: с наличием сафенопоплитеального соустья и без сафено-поплитеального соустья. При таком подходе, возникает простая дихотомическая классификация, которая, на наш взгляд, удобнее многих, предложенных ранее. Основная её цель – обоснование подходов к устранению патологических рефлюксов крови в бассейне МПВ.
АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ВАРИАНТОВ СТРОЕНИЯ ТЕРМИНАЛЬНОГО ОТДЕЛА МПВ:
I. С образованием сафено-поплитеального соустья
1. С прямым впадением МПВ в ПкВ
а) с наличием краниального продолжения МПВ
б) без наличия краниального продолжения МПВ
2. С наличием вены-анастомоза, являющейся СПС
а) с наличием краниального продолжения МПВ
б) без краниального продолжения МПВ
II. Без образования сафено-поплитеального соустья
1. С впадением МПВ в мышечные вены голени
2. С впадением МПВ в БПВ
3. С впадением МПВ в глубокие вены бедра
Данная классификация позволяет выработать единые подходы к хирургическому лечению ВРВНК в бассейне МПВ, в том числе и при эндовенозных способах её облитерации. Мы сознательно не включили в данную классификацию уровень образования СПС. Одна из причин этого заключается в следующем: вариабельность данного уровня в пределах подколенной ямки — чрезвычайно широка, и не только по высоте, а по двум осям одновременно, что не упоминается многими авторами классификаций. В то же время вены, расположенные вне подколенной ямки, не являются подколенной веной, соответственно, за пределами этого анатомического образования не может быть СПС. Если принять за ось абсцисс подколенную складку, а за ось ординат – срединную линию конечности, то можно наблюдать множество координат как перфорации МПВ глубокой фасции (что важно при хирургическом доступе к СПС), так и образования самого СПС. Исходя из этого, разделение СПС на типы только в одном измерении будет бесполезным при решении хирургических задач. В то же время разделение всех вариантов строения терминального отдела МПВ в двух- и, тем более, трёхмерном пространстве будет бесполезным из-за своей громоздкости. Главным же аргументом отказа от включения уровня образования СПС в данную классификацию является то, что классификация должна помочь выработать единые подходы к хирургическому лечению, а не указывать точку, через которую следует проводить разрез у конкретного больного. Эту частную задачу может решить выполнение предоперационной разметки под ультразвуковым контролем.
СТРОЕНИЕ МПВ И ПУТИ РАСПРОСТРАНЕНИЯ РЕФЛЮКСОВ В НЕЙ ПРИ НАЛИЧИИ СПС
В МПВ, так же как и в БПВ следует выделить пять типов распространения рефлюксов:
а. Проксимальный б. Распространенный в. Субтотальный
рефлюкс рефлюкс рефлюкс
г. Тотальный д. Локальный
Рис. 79. Варианты распространения рефлюксов крови в стволе МПВ.
ОСОБЕННОСТИ РАЗЛИЧНЫХ ТОПОГРАФОАНАТОМИЧЕСКИХ ВАРИАНТОВ МПВ С НАЛИЧИЕМ СПС.
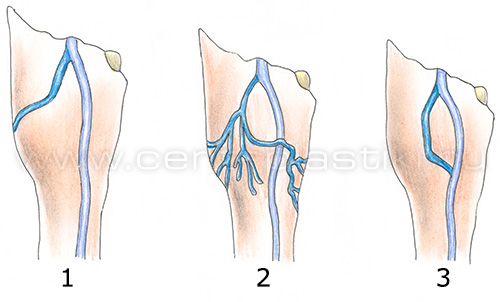
1. С прямым впадением МПВ в ПкВ
Рис. 80б. Прямое впадение МПВ в ПкВ. Краниальное продолжение МПВ отсутствует.
Рис. 80а. Прямое впадение МПВ в ПкВ. Краниальное продолжение МПВ отсутствует.
Рис. 81б. Прямое впадение МПВ в ПкВ. Краниальное продолжение МПВ.
Рис. 81а. Прямое впадение МПВ в ПкВ. Имеется краниальное продолжение МПВ.
При ЭВЛО МПВ, с описанным строением терминального отдела, мы позиционируем рабочую часть световода в краниальное продолжение МПВ, а если оно отсутствует, то в двух сантиметрах от ПкВ. Прямое впадение МПВ в ПкВ несёт определённую угрозу введения световода в глубокую систему вен, поэтому следует быть особенно внимательным во время позиционирования.
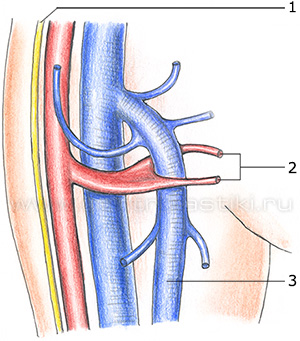
2. С наличием вены, являющейся СПС
При таком варианте строения, от МПВ к ПкВ отходит вена-анастомоз, часто меньше МПВ в диаметре. Кроме того, эта вена иногда имеет очень замысловатый ход и, изгибаясь, она может впадать в ПкВ в неожиданных местах (рис 82).
а) СПС в виде вены-анастомоза б) СПС в виде вены-анастомоза
между МПВ и ПкВ. Краниальное между МПВ и ПкВ. Имеется
продолжение МПВ отсутствует краниальное продолжение МПВ.
Рис. 82. Вариант СПС в виде вены-анастомоза между МПВ и ПкВ.
Учитывая, что в вену-анастомоз между МПВ и ПкВ ввести световод технически бывает очень сложно, а иногда и невозможно, при ЭВЛО МПВ в данной ситуации мы позиционируем рабочую часть световода в месте впадения вены-анастомоза в МПВ. При наличии краниального продолжения МПВ, световод следует вводить в него.
ОСОБЕННОСТИ РАЗЛИЧНЫХ ТОПОГРАФОАНАТОМИЧЕСКИХ ВАРИАНТОВ МПВ ПРИ ОТСУТСТВИИ СПС.

При ЭВЛО МПВ, когда отсутствует СПС, а МПВ дренируется в перфорантную вену голени (рис. 83), мы рекомендуем позиционировать рабочую часть световода в перфорантной вене на уровне мышечной фасции. В случае большого калибра перфорантной вены, при её диаметре, составляющем 8 мм и более, мы рекомендуем выполнять её перевязку из отдельного разреза.
При варианте строения, когда отсутствует СПС, а МПВ дренируется в БПВ (рис.84), мы рекомендуем позиционировать рабочую часть световода на расстоянии 0,5 см от сафено-сафенного соустья..
Рис. 85. Впадение МПВ в перфорантные вены, соединяющие с глубокими венами бедра.
При ЭВЛО МПВ в данной ситуации (рис. 85) мы рекомендуем позиционировать рабочую часть световода в краниальное продолжение МПВ. При наличии несостоятельных перфорантных вен по задней поверхности беда, следует выполнить ЭВЛО этих перфорантных вен из отдельных проколов, или, при большом диаметре, перевязывать их.
ОСОБЕННОСТИ СТРОЕНИЯ И ТОПОГРАФИИ ПОВЕРХНОСТНОЙ ДОБАВОЧНОЙ МПВ