Мрт что такое бзо
Мрт что такое бзо
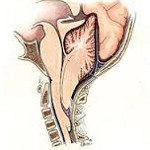
1. Общие характеристики мальформации Арнольда-Киари I типа:
• Лучшие диагностические критерии:
о Комбинация опущения «заостренных» миндалин мозжечка с «тесной» задней черепной ямкой, сужающей ретроцеребеллярные ликворные пространства на уровне большого затылочного отверстия/верхнего шейного отдела позвоночника
• Морфология:
о Низколежащие заостренные миндалины мозжечка конической формы с косой вертикальной бороздой, удлиненный, но нормально расположенный IV желудочек (нормальный дорсально направленный шатер)
2. КТ при мальформации Арнольда-Киари I типа:
• КТ, костное окно:
о Обычно без изменений; в атипичных случаях => короткий скат, сегментация/аномалии соединения костных структур КВП
3. МРТ при мальформации Арнольда-Киари I типа:
• Т1-ВИ:
о Заостренные (не закругленные) миндалины мозжечка, расположенные на 5 и более мм ниже большого затылочного отверстия о «Тесное» большое затылочное отверстие с уменьшенными/отсутствующими цистернами
о ± удлинение IV желудочка, аномалии заднего мозга
• Т2-ВИ:
о Косые листы миндалин мозжечка (похожие на лычки сержанта)
о ± короткий скат => видимое опущение IV желудочка, продолговатого мозга
о ± сирингомиелия (14-75%)
• Кино-МРТ:
о Беспорядочная пульсация ЦОК, Т подвижности ствола мозга/ миндалин мозжечка => Т пиковой систолической скорости, снижение тока ЦСЖ через большое затылочное отверстие
— Пульсация миндалин мозжечка может быть более информативным показателем по сравнению с током ЦСЖ
4. Рекомендации по визуализации мальформации Арнольда-Киари I типа:
• Лучший инструмент визуализации:
о Мультипланарная МРТ + сагиттальная кино-МРТ
в) Дифференциальная диагностика мальформации Арнольда-Киари I типа:
1. Смещение миндалин мозжечка ниже большого затылочного отверстия как вариант нормы:
• Миндалины в норме могут лежать ниже большого затылочного отверстия
• Мальформация Арнольда-Киари I типа маловероятна, кроме случаев, когда миндалины заострены и обтурируют БЗО
г) Патология мальформации Арнольда-Киари I типа:
г) Клиническая картина мальформации Арнольда-Киари I типа:
3. Течение и прогноз:
• Естественное течение до конца не изучено:
о У многих пациентов отсутствуют клинические проявления, мальформация Арнольда-Киари I типа выявляется случайно
о Чем выраженнее эктопия =>, тем выше риск сирингомиелии
• Ответ на лечение выше у детей, чем у взрослых
д) Диагностическая памятка:
1. Обратите внимание:
• Степень опущения миндалин мозжечка коррелирует с тяжестью клинического течения
• Клинически значимы, вероятно, только случаи с опущением миндалин > 5 мм и их заострением ± «тесная» задняя черепная ямка»
2. Советы по интерпретации исследований:
• Не используйте критерий 5 мм изолированно для диагностики мальформации Арнольда-Киари I типа (учитывайте и другие признаки, клинические проявления)
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 24.2.2019
Аномалия Киари ( Синдром Арнольда-Киари )
Аномалия Киари (синдром Арнольда-Киари) — заболевание, при котором структуры головного мозга, расположенные в задней черепной ямке, опущены в каудальном направлении и выходят через большое затылочное отверстие. В зависимости от типа аномалия Киари может проявляться головной болью в затылке, болью в шейном отделе, головокружением, нистагмом, обмороками, дизартрией, мозжечковой атаксией, парезом гортани, снижением слуха и ушным шумом, нарушением зрения, дисфагией, дыхательными апноэ, стридором, расстройствами чувствительности, гипотрофией мышц и тетрапарезом. Аномалия Киари диагностируется путем проведения МРТ головного мозга, шейного и грудного отделов позвоночника. Аномалия Киари, сопровождающаяся стойким болевым синдромом или неврологическим дефицитом, подлежит хирургическому лечению (декомпрессия задней черепной ямки или шунтирующие операции).
МКБ-10
Общие сведения
Аномалия Киари встречается по различным данным у 3-8 человек на 100 тысяч населения. В зависимости от типа аномалия Киари может диагностироваться в первые дни после рождения ребенка или стать неожиданной находкой у взрослого пациента. В 80% случаев аномалия Киари сочетается с сирингомиелией.
Причины
До сих пор аномалия Киари остается заболеванием, об этиологии которого в неврологии нет единого мнения. Ряд авторов считает, что аномалия Киари связана с уменьшенным размером задней черепной ямки, приводящим к тому, что по мере роста расположенных в ней структур они начинают выходить через затылочное отверстие. Другие исследователи предполагают, что аномалия Киари развивается в результате увеличенных размеров головного мозга, который при этом как бы выталкивает содержимое задней черепной ямки через затылочное отверстие.
Спровоцировать переход незначительно выраженной аномалии в выраженную клиническую форму может гидроцефалия, при которой за счет увеличения желудочков увеличивается общий объем мозга. Поскольку аномалия Киари наряду с дисплазией костных структур краниовертебрального перехода сопровождается недоразвитием связочного аппарата этой области, любая черепно-мозговая травма может приводить к усугублению вклинения миндалин мозжечка в затылочное отверстие с манифестацией клинической картины заболевания.
Классификация
Аномалия Киари подразделяется на 4 типа:
Аномалия Киари II и Киари III часто наблюдается в комбинации с другими дисплазиями нервной системы: гетеротопией коры головного мозга, полимикрогирией, аномалиями мозолистого тела, кистами отверстия Можанди, перегибом сильвиевого водопровода, гипоплазией подкорковых структур, намета и серпа мозжечка.
Симптомы аномалии Киари
Наиболее часто в клинической практике встречается аномалия Киари I типа. Она проявляется ликворногипертензионным, церебеллобульбарным и сирингомиелическим синдромами, а также поражением черепно-мозговых нервов. Обычно аномалия Киари I манифестирует в период полового созревания или уже во взрослом возрасте.
Для ликворногипертензионного синдрома, которым сопровождается аномалия Киари I, характерна головная боль в затылке и шейной области, усиливающаяся во время чихания, кашля, натуживания или напряжения мышц шеи. Может наблюдаться рвота, не зависящая от приема пищи и ее характера. При осмотре пациентов с аномалией Киари выявляется повышенный тонус мышц шеи. Среди мозжечковых нарушений наблюдаются нарушение речи (дизартрия), нистагм, мозжечковая атаксия.
Поражение ствола мозга, расположенных в нем ядер черепно-мозговых нервов и их корешков проявляются снижением остроты зрения, диплопией, расстройством глотания, снижением слуха по типу кохлеарного неврита, системным головокружением с иллюзией вращения окружающих предметов, ушным шумом, синдромом сонных апноэ, повторяющимися кратковременными потерями сознания, ортостатическим коллапсом. Пациенты, у которых имеется аномалия Киари, отмечают усиление головокружения и ушного шума при поворотах головой. Поворот головы у таких больных может спровоцировать обморок. Может отмечаться атрофические изменения половины языка и парез гортани, сопровождающийся осиплостью голоса и затруднением дыхания. Возможен тетрапарез с большим снижением мышечной силы в верхних конечностях, чем в нижних.
В случаях, когда аномалия Киари I сочетается с сирингомиелией, наблюдается сирингомиелический синдром: нарушения чувствительности по диссоциированному типу, онемения, мышечные гипотрофии, тазовые нарушения, нейроартропатии, исчезновение брюшных рефлексов. При этом некоторые авторы указывают на несоответствие размера и местонахождения сирингомиелической кисты распространенности расстройств чувствительности, степени выраженности парезов и мышечной гипотрофии.
Аномалия Киари II и Киари III имеют сходные клинические проявления, которые становятся заметны с первых минут жизни ребенка. Аномалия Киари II сопровождается шумным дыханием (врожденный стридор), периодами кратковременной остановки дыхания, двусторонним нейропатическим парезом гортани, нарушением глотания с забросом жидкой пищи в нос. У новорожденных аномалия Киари II проявляется также нистагмом, повышением мышечного тонуса в верхних конечностях, цианозом кожных покровов, возникающим во время кормления. Двигательные расстройства могут быть выражены в различной степени и прогрессировать вплоть до тетраплегии. Аномалия Киари III имеет более тяжелое течение и зачастую является не совместимым с жизнью нарушением развития плода.
Диагностика
Неврологический осмотр и стандартный перечень неврологических обследований (ЭЭГ, Эхо-ЭГ, РЭГ) не дают специфических данных, позволяющих установить диагноз «аномалия Киари». Как правило, они выявляют лишь признаки значительного повышения внутричерепного давления, т. е. гидроцефалию. Рентгенография черепа выявляет только костные аномалии, которыми может сопровождаться аномалия Киари. Поэтому до внедрения в неврологическую практику томографических методов исследования диагностика этого заболевания представляла для невролога большие затруднения. Теперь врачи имеют возможность поставить таким пациентам точный диагноз.
Следует отметить, что МСКТ и КТ головного мозга при хорошей визуализации костных структур краниовертебрального перехода не позволяют достаточно точно судить о мягкотканных образованиях задней черепной ямки. Поэтому единственным достоверным методом диагностики аномалии Киари на сегодняшний день является магнитно-резонансная томография. Ее проведение требует обездвиженности пациента, поэтому у маленьких детей она проводится в состоянии медикаментозного сна. Кроме МРТ головного мозга для выявления менингоцеле и сирингомиелических кист необходимо также проведение МРТ позвоночника, особенно его шейного и грудного отделов. При этом проведение МРТ исследований должно быть направлено не только на диагностику аномалии Киари, но и на поиск других аномалий развития нервной системы, которые часто с ней сочетаются.
Лечение аномалии Киари
Бессимптомно протекающая аномалия Киари не нуждается в лечении. В случаях, когда аномалия Киари проявляется лишь наличием болей в шее и затылочной области, проводят консервативную терапию, включающую анальгетические, противовоспалительные и миорелаксирующие препараты. Если аномалия Киари сопровождается неврологическими нарушениями (парезы, расстройства чувствительности и мышечного тонуса, нарушения со стороны черепно-мозговых нервов и пр.) или не поддающимся консервативной терапии болевым синдромом, то показано ее хирургическое лечение.
Наиболее часто в лечении аномалии Киари применяется краниовертебральная декомпрессия. Операция включает расширение затылочного отверстия за счет удаления части затылочной кости; ликвидацию сдавления ствола и спинного мозга за счет резекции миндалин мозжечка и задних половин двух первых шейных позвонков; нормализацию циркуляции цереброспинальной жидкости путем подшивания в твердую мозговую оболочку заплаты из искусственных материалов или аллотрансплантата. В некоторых случаях аномалия Киари лечится при помощи шунтирующих операций, направленных на дренирование цереброспинальной жидкости из расширенного центрального канала спинного мозга. Цереброспинальная жидкость может отводиться в грудную или брюшную полость (люмбоперитонеальное дренирование).
Прогноз
Важное прогностическое значение имеет тип, к которому относится аномалия Киари. В некоторых случаях аномалия Киари I может на протяжении всей жизни пациента сохранять бессимптомное течение. Аномалия Киари III в большинстве случаев приводит к летальному исходу. При появлении неврологических симптомов аномалии Киари I, а также при аномалии Киари II большое значение имеет своевременное проведение хирургического лечения, поскольку возникший неврологический дефицит плохо восстанавливается даже после успешно проведенной операции. По различным данным эффективность хирургической краниовертебральной декомпрессии составляет 50-85%.
Течение сирингомиелии с началом в зрелом возрасте
Р.И. ДАВЛЕТШИНА, Е.Г. МЕНДЕЛЕВИЧ
Республиканская клиническая больница МЗ РТ, г. Казань
Давлетшина Резеда Ильсуровна
врач-невролог неврологического отделения № 1
420120, г. Казань, ул. Р. Зорге, д. 70, кв. 76, тел. 8-927-249-35-29, e-mail: rez-davletshina@yandex.ru
Было обследовано 33 больных сирингомиелией с началом в зрелом возрасте. Результаты исследования показали, что на раннем этапе заболевания наиболее распространенными симптомами были чувствительные нарушения, которые наблюдались у 51,5%, координаторные нарушения — у 48,5% больных. Оценка степени тяжести неврологической симптоматики на раннем этапе заболевания показала наличие легкого неврологического дефицита у большинства больных. Выделены основные варианты течения сирингомиелии: медленное (с выделением подтипов — вторично-стабильное и прогрессирующее), а также умеренное, быстрое и непрогрессирующее.
Ключевые слова: сирингомиелия, течение, эктопия миндалин мозжечка, магнитно-резонансная томография.
R.I. DAVLETSHINA, E.G. MENDELEVICH
Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan, Kazan
Progression of syringomyelia starting in mature age
Were examined 33 patients with syringomyelia starting in mature age. The results showed that at an early stage of the disease the most common symptoms were sensitive disorders of 51.5% of patients and coordination disorders of 48.5% of patients. Assessment of the severity of neurological symptomatology at an early stage of the disease showed the presence of mild neurologic impairment of most patients. Basic versions of syringomyelia were suggested: slow (subtypes are secondary — stable and progressive) and moderate, fast, and non-progressive.
Key words: syringomyelia, progression, ectopia of cerebellar tonsils, magnetic resonance tomography.
В последние десятилетия значительно расширились представления о клинических и морфологических составляющих сирингомиелии, что связано с накоплением данных нейровизуальной оценки данной патологии. Возможности современной клинической и МРТ диагностики сирингомиелии расширили представления о возрасте начала данного заболевания и его течении [1, 2]. Исследования последних лет позволяют сделать вывод о том, что развитие сирингомиелии может начинаться не только в детском и среднем возрасте, но и в зрелом [1, 3-6].
Целью данного исследования явилось изучение клинических и нейровизуальных особенностей течения сирингомиелии, начавшейся в зрелом возрасте.
Материал и методы исследования. Обследованы 33 пациента обоего пола с сирингомиелией, которая началась в зрелом возрасте (старше 40 лет). Общая продолжительность заболевания на момент обследования составила от 7 до 25 лет (15,9 + 5). Средний возраст больных начало заболевания приходился на 52±6,5 года. Проводилось изучение начальных симптомов заболевания, неврологическое обследование с прицельным изучением спинальных симптомов, а также МР-томография (МРТ) образований задней черепной ямки (ЗЧЯ) с оценкой эктопии миндалин и спинного мозга (томограф MAGNETOM Symphony — 1,5 T). Клиническая картина включала симптомы поражения спинного мозга и в части случаев субъективные или объективные симптомы уровня большого затылочного отверстия (БЗО). Осмотр проводился в 2 этапа заболевания: на раннем (первые 0-3 года) и отдаленном этапе заболевания (более 7 лет).
При МРТ оценивалась локализация кисты, ее поперечные размеры и длина, а также поперечные размеры спинного мозга. Диаметр полости измерялся в месте наибольшего расширения полости. В месте наибольшего расширения полости измерялся и диаметр спинного мозга. Оценке также подлежал кистозный индекс, представляющий отношение диаметра кисты к диаметру спинного мозга. Степень опущения миндалин мозжечка оценивалась по перпендикуляру от нижней точки миндалин до линии БЗО — черты, соединяющей нижние края отверстия — базиона (переднего края) и опистиона (заднего края).
Результаты. Наиболее распространенными симптомами в клинической картине в зрелом возрасте были чувствительные нарушения в виде гипестезии, гипоалгезии, которые наблюдались у 51,5% больных, из них односторонние нарушения были выявлены у 33,3%, двусторонние у 18,2%. При осмотре также были обнаружены расстройства глубокой чувствительности, наиболее часто они локализовались в ногах — у 15,2%. Из двигательных симптомов (пирамидная симптоматика в ногах) была представлена в виде повышения рефлексов и встречалась у 36,9% больных. Парез в ногах на раннем этапе заболевания не наблюдался. Парез одной руки наблюдался у 30,3% больных, парез двух рук у 6,1%.
Деформация позвоночника в виде сколиоза или кифоза наблюдалась у 21,2%. Степень ее выраженности чаще была небольшой, не имела склонности к прогрессированию.
Вторая группа проявлений сирингомиелии характеризовалась симптомами БЗО. У 48,5% больных имелись субъективные и объективные симптомы, относящиеся к координаторной сфере, в виде вестибулярных и мозжечковых симптомов. Бульбарные нарушения на раннем этапе заболевания наблюдались у 12,1% больных в виде затруднения при глотании, поперхивания пищей. Головная боль, локализующаяся в шейно-затылочной области, а также постоянное ощущение тяжести, давления в затылочной области с иррадиацией в ретроорбитальную зону, область шеи, наблюдались у 33,3% больных. Головная боль такого типа была интерпретирована как связанная с обструкцией ликворопроводящих субарахноидальных пространств на уровне БЗО.
Оценка степени тяжести неврологической симптоматики на раннем этапе заболевания показала наличие легкого неврологического дефицита у 69,7% больных. Умеренный дефицит наблюдался у 15,1% больных. Выраженный неврологический дефицит обнаружен у 15,1% больных в виде грубых двигательных нарушений в сочетании с чувствительными нарушениями и симптомами БЗО.
Анализ клинических проявлений дебюта сирингомиелии выявил различные варианты. Постепенное начало симптомов болезни наблюдалось у большинства пациентов — 81,8%. Наиболее распространенными симптомами начала заболевания явилось постепенное развитие чувства онемения, боли, слабости в конечностях, а также их деформации. Подострое развитие заболевания у исследованных больных не встречалось. Острое начало заболевания диагностировалось на основании развития клинических объективных или субъективных симптомов в течение нескольких минут или часов. Подобный дебют сирингомиелии встречался в 18,2% (6 больных): в 3 случаях было развитие миелопатического синдрома и в 3 — развитие миелопатического синдрома в сочетании с симптомами БЗО.
Исследование больных сирингомиелией с началом заболевания в зрелом возрасте на отдаленном этапе показало следующие результаты: чувствительные нарушения в виде гипестезии, гипоалгезии наблюдались у 76% больных, из них односторонние нарушения были выявлены у 40%, двусторонние — у 36%. Расстройства глубокой чувствительности наиболее часто локализовались в ногах (у 20%). Из двигательных симптомов пирамидная симптоматика в ногах преобладала в виде повышения рефлексов и встречалась достаточно часто — у 56% больных. Парез в ногах наблюдался у 20% больных, из них в одной ноге — 12%, парез обеих ног — 8%. При объективном осмотре у больных наблюдалось снижение рефлексов в руках — 28%. Чаще этот симптом был представлен в руках. Сколиотическая деформация наблюдалась у малого числа больных — 28%: из них у 71,4% больных была легкой, а у 28,6% — умеренной степени. Направленность у 28,6% больных была левосторонняя, у остального числа больных отмечалось правосторонняя.
Патология области БЗО на позднем этапе заболевания преобладали над симптомами миелопатии (у 64% больных). Наиболее распространенными жалобами пациентов были: головокружение, ощущение шаткости при ходьбе, неуверенность походки. Головные боли в шейно-затылочной области с иррадиацией в ретроорбитальную область наблюдались у 48% больных. Поражение черепных нервов на отдаленном этапе заболевания наблюдалось у малого количества больных — 24%, и характеризовалось нарушением глотания, дисфонией.
Оценка степени тяжести неврологической симптоматики на позднем этапе заболевания показала наличие легкого неврологического дефицита у 36% больных, умеренный дефицит наблюдался у 40% больных, выраженный неврологический дефицит обнаружен у 24% больных в виде грубых двигательных нарушений с чувствительными нарушениями в сочетании с симптомами БЗО. Установлены также различные варианты течения в данной группе: быстрый тип течения установлен у 16% больных, умеренный — у 12%, медленный тип — у 60% больных. Преобладающий по распространенности медленный тип был неоднороден по своим клиническим характеристикам и темпам нарастания симптомов за весь период болезни. В связи с этими особенностями внутри варианта с медленным течением выделено два подтипа: медленное прогрессирующее — у 36% и медленное вторично-стабильное — у 24%. Кроме того, в группе больных с началом в зрелом возрасте было достаточно распространено непрогрессирующее течение (с легкими неврологическими расстройствами, которые не прогрессировали за весь период изучения — более 10 лет). Данное течение наблюдалось у12% больных.
Сравнительный анализ степени тяжести у больных с началом в зрелом возрасте показал, что на позднем этапе заболевания происходит достоверное уменьшение больных с легким неврологическим дефицитом (p 0,05).
При анализе МРТ-параметров пациентов установлено, что на раннем этапе расположение полостей носило типичный характер, с локализацией в шейно-грудном отделе позвоночника, с протяженностью полостей от 2 сегментов до распространения практически во всю длину спинного мозга. У 3% больных полость распространялась к продолговатому мозгу. Установлено, что локализация сирингомиелической полости была в шейном отделе у 24,2%, наличие полости в шейно-грудном отделе спинного мозга у 75,8% и встречалось достоверно чаще (p 0,05).
При сравнительном анализе срединно-сагиттальных срезов ЗЧЯ в отдаленном периоде сирингомиелии, начавшейся в зрелом возрасте, выявлена тенденция к уменьшению степени опущения миндалин мозжечка по сравнению с ранним этапом заболевания (p>0,05).
Проведен клинико-нейровизуальный анализ у больных сирингомиелией, начавшейся в зрелом возрасте. При анализе выявлено наличие тенденции соответствия выраженного неврологического дефицита и большего диаметра полости и, наоборот, легкого дефицита и меньшего диаметра полости, хотя статистической достоверности между этими параметрами достигнуто не было (p>0,05). Следует отметить крайнюю вариабельность взаимоотношений между поперечными размерами кисты и неврологической симптоматикой. Наши наблюдения показали, что в одних случаях пациенты имели минимальный неврологический дефицит при большом диаметре полости, а в других (при сходной МРТ картине) симптоматика была выраженной. Аналогичные разнообразные взаимоотношения характеризовали и полости малого диаметра с неврологическими симптомами. На позднем этапе заболевания между диаметром полости и степенью неврологической симптоматики статистических достоверных различий не выявлено (p>0,05).
Проведен клинико-нейровизуальный анализ зависимости типа течения заболевания от степени опущения миндалин мозжечка (табл. 2, 3).
Зависимость выраженности неврологической симптоматики от степени эктопии миндалин мозжечка на раннем этапе заболевания
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
МРТ оценка ущемления ствола мозга в большом затылочном отверстии
Тяжелая черепно-мозговая травма (ЧМТ), большие опухоли с продольной дислокацией головного мозга и кровоизлияния могут приводить к ущемлению ствола мозга в большом затылочном отверстии (БЗО).
Для определения степени ущемления ствола в БЗО при МРТ в СПб мы на СКТ или МРТ головного мозга и краниовертебральной области в аксиальной плоскости измеряли площадь БЗО (S1). Далее определяли по МРТ срезам суммарную площадь сместившихся в БЗО миндалин мозжечка (S2) с последующим вычислением коэффициента (Ко) ущемления ствола головного мозга в БЗО по формуле: Ко=S2:S1×100%.
При значении коэффициента ущемления ствола головного мозга в БЗО до 20% степень ущемления считали умеренной (I степень), при значении показателя от 21до 30% – выраженной (II степень) и при Ко более 30% – значительной (III степень).
Для определения уровня и степени поражения ствола мозга учитывали реакцию пациента на болевые раздражители, реакцию зрачков на свет, окулоцефалический рефлекс (феномен кукольных глаз), корнеальные и глоточный рефлексы, а также функцию сердечной деятельности и дыхания.
При умеренной (I) степени аксиальной дислокации в БЗО важным признаком на фоне утраты сознания до уровня 6±0,5 баллов по ШКГ явилась диссоциация глубоких рефлексов и мышечного тонуса по продольной оси тела, что имело место в 87,5% случаев.
При выраженной (II) степени аксиальной дислокации в БЗО важным признаком на фоне утраты сознания до уровня 4,5±0,5 баллов по ШКГ явилось отсутствие корнеальных и глоточного рефлексов, что было установлено в 81,6% случаев.
При значительной (III) степени аксиальной дислокации в БЗО важным признаком на фоне утраты сознания до уровня 3 баллов по ШКГ, нарушений дыхания явилось диффузное снижение мышечного тонуса, что имело место у 90% пациентов.
МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ, Коэффициент (Ko) ущемления ствола головного мозга в БЗО 22,6% – выраженная (II) степень аксиальной дислокации и ущемления ствола мозга в БЗО.
МРТ головного мозга. Т1-взвешенная МРТ на уровне БЗО. Морфометрические измерения.
Исходы ЧМТ, которые оценивали по шкале исходов Глазго (ШИГ) находились в прямой и тесной зависимости (r=0,92; p=0,001) от степени выраженности аксиальной дислокации головного мозга. Согласно ШИГ выделяли хорошее восстановление, умеренную инвалидизацию, тяжелую инвалидизацию, вегетативное состояние и летальный исход. При летальных исходах во всех случаях имел место сочетанный вид дислокации и выраженная (II) или значительная (III) ее степень. Хорошее восстановление и умеренная инвалидизация чаще всего наблюдали при умеренной (I) степени аксиальной дислокации. Возникновение вегетативного состояния находилось в тесной корреляции со значительной степенью (III) дислокации или диффузным аксональным повреждением. Летальные исходы были обусловлены либо значительной аксиальной дислокацией по данным МРТ головного мозга, либо диффузным аксональным повреждением, а при умеренной степени дислокации – возникшими осложнениями травматической болезни.
Проведенное изучение диагностической эффективности МРТ головного мозга и СКТ при измерении степени ущемления ствола в ТО и БЗО, а также ретроспективное сопоставление этих данных с результатами клинико-неврологического обследования и хирургических вмешательств показало, что чувствительность метода МРТ составила 83,8%, специфичность 94,2% и точность 91,4%. Чувствительность метода СКТ была равной 81,8%, специфичность 85,1% и диагностическая точность 87,1%. Определение этих показателей является методологией основных принципов доказательной медицины при использовании лучевых методов исследования.
Методика оценки ущемления ствола мозга в БЗО по данным МРТ головного мозга и СКТ нашла отражение в ряде публикаций, методических рекомендациях для врачей кафедры лучевой диагностики СЗГМУ и патентах.