Мтс в сальник что это
Перитонеальный канцероматоз
Перитонеальный канцероматоз
Вам поставили диагноз: перитонеальный канцероматоз (опухоль брюшины)
Предлагаем Вашему вниманию краткий, но очень подробный обзор перитонеального канцероматоза.
Филиалы и отделения, где лечат перитонеальный канцероматоз
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Национальный центр лечения больных канцероматозом
МНИОИ имени П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Руководитель Центра к.м.н. Владимир Михайлович Хомяков – 8 495 150 11 22
Введение
Причины возникновения перитонеального канцероматоза
Развитие перитонеального канцероматоза является поэтапным процессом. Первый этап – распространение опухолевых клеток из первичного очага поражения. Это связано с нарушением межклеточного взаимодействия и приобретением клетками опухоли подвижности. При этом эпителиальные клетки меняют фенотип на мезенхимальный, происходит деградация межклеточного матрикса. Распространение опухолевых клеток может происходить в ходе оперативного вмешательства. Их механическое отделение возможно при повреждении лимфатических или кровеносных сосудов. Попавшие в брюшную полость клетки опухоли мигрируют под действием силы тяжести, сокращений внутренних органов, имплантируются в местах повышенной резорбции: большом сальнике, в области слепой кишки, дугласовых карманах.
На втором этапе опухолевые клетки взаимодействуют с мезотелием брюшины. Механизмы адгезии определяются природой клеток, особенностями морфологии брюшины, а также наличием участков ее повреждения. Далее клетки закрепляются в мезотелии, происходит их горизонтальное распространение по поверхности перитонеума, а затем инвазивный рост – прорастание в базальную мембрану, соединительную ткань. Следующим этапом является стимуляция неоангиогенеза – обязательного фактора развития опухоли. Морфопатогенетические механизмы формирования канцероматоза брюшины еще недостаточно изучены, в связи с чем отсутствуют радикальные методы лечения.
Частота развития канцероматоза брюшины зависит не только от первичной локализации опухоли, но и от ее размеров, глубины инвазии, гистотипа, степени дифференцировки (недифференцированный рак желудка осложняется поражением брюшины в 60% случаев, ограниченный – в 15%).
Классификация перитонельного канцероматоза
Единая классификация данного заболевания отсутствует, поскольку характеристики первичных опухолей, приводящих к поражению брюшины, весьма разнообразны. Наиболее распространена классификация перитонеального канцероматоза брюшины в зависимости от числа, локализации метастазов, которая предусматривает три степени:
Р1 – локальное поражение брюшины
Р2 – несколько областей канцероматоза, разделенных здоровыми участками брюшины
Р3 – многочисленные очаги поражения
Также используется метод определения индекса канцероматоза брюшины: суммируются баллы измерения максимальных очагов поражения (0-3 балла) в каждой из 13 наиболее вероятных областей поражения брюшины.
Симптомы перитонеального канцероматоза
Перитонеальный канцероматоз брюшины является вторичным поражением, поэтому его клиническая картина во многом определяется проявлениями первичной опухоли. Характерным признаком является обильный выпот в брюшную полость – формирование асцита. Зачастую асцитический синдром, развивающийся вследствие обструкции лимфатического дренажа, является единственным признаком заболевания, и пациенты могут поступать в отделение гастроэнтерологии или терапии для диагностики причин асцита. Состояние больных тяжелое, характерна значительная потеря веса. Неспецифическими признаками являются тошнота, рвота, выраженная слабость, утомляемость. При наличии крупных метастазов возможно их прощупывание через брюшную стенку.
Диагностика перитонеального канцероматоза
Перитонельный канцероматоз имеет неспецифическую клиническую картину, однако консультация гастроэнтеролога или онколога позволяет предположить данное заболевание на основании симптомов и физикальных данных. Лабораторные анализы не выявляют специфических изменений: определяется лейкоцитоз, ускорение СОЭ. Диагностическая программа обязательно должна включать УЗИ органов брюшной полости и малого таза, позволяющее обнаружить распространенное поражение, а также МСКТ брюшной полости с контрастированием. Обязательно проводится цитологическое исследование асцитической жидкости, полученной при лапароцентезе, которое дает возможность впервые установить или подтвердить диагноз, а также определить гистогенез клеток опухоли.
Информативным методом диагностики перитонеального канцероматоза является лапароскопия с осмотром перитонеума, дугласова пространства, диафрагмы, сопровождающаяся биопсией. Высокой специфичностью обладает обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР), которая позволяет определить источник диссеминации даже при малом количестве опухолевых клеток.
Сложности диагностики возникают при наличии перитонеального канцероматоза без выявленного первичного очага. Данная форма заболевания, встречающаяся в 3-5 % случаев, проявляется клинически только при уже сформировавшемся поражении брюшины. При этом первичный очаг может иметь настолько малые размеры, что его прижизненное обнаружение невозможно.
В качестве дополнительных методов может использоваться определение онкомаркеров (кислой фосфатазы, раково-эмбрионального антигена, альфа-фетопротеина, бета-субъединицы ХГЧ). Такая диагностика не обладает высокой специфичностью, но применяется для оценки прогноза, раннего выявления диссеминации, рецидивов, а также для контроля эффективности лечения.
Лечение перитонеального канцероматоза
Хирургическое лечение канцероматоза включает удаление первичной опухоли с регионарными метастазами и отсевами по брюшине. Циторедуктивная операция выполняется в объеме перитонэктомии, может сочетаться с удалением матки и придатков, сигмовидной кишки, желчного пузыря. После проведения операции оценивается индекс полноты циторедукции: СС-0: после проведения хирургического лечения очаги поражения визуально не определяются; СС-1: имеются неудаленные очаги диаметром до 2,5 мм; СС-2: очаги диаметром 2,5 мм – 2,5 см; СС-3: очаги поражения более 2,5 см в диаметре. Однако даже при определении индекса СС-0 нельзя полностью исключить возможность диссеминации, поэтому обязательно проводится химиотерапия.
Эффективные подходы к лечению, как правило, подразумевают проведение комбинированной терапии, например, сочетания хирургического вмешательства и системной химиотерапии. Одним из наиболее эффективных методов является локальная химиотерапия. Идея локальной химиотерапии состоит в том, чтобы обеспечить доставку лекарственного препарата непосредственно к опухолевым клеткам, находящимся на внутренней выстилке анатомической полости. Из-за крайне низкой проницаемости этой области для лекарственных препаратов, например, при внутривенном их введении или приеме в виде таблеток, доставка препаратов в виде аэрозоля под давлением углекислого газа даёт накопление препарата в опухоли в значительно больших концентрациях.
Методы лечения перитонеального канцероматоза
Длительное время канцероматоз брюшины и плевры считали терминальной стадией болезни, не подлежащей специальному лечению. Разработка методик непосредственного воздействия на брюшину и плевру позволила улучшить прогноз при этом состоянии. МНИОИ им. П.А. Герцена обладает уникальными возможностями лечения больных с канцероматозом, имея в арсенале весь комплекс новейших методов терапии.
Гипертермическая интраоперационная внутрибрюшная (внутриплевральная) химиотерапия (HITEC).
Это методика, при которой во время операции в брюшную или плевральную полость вводится подогретый до 42,5С, высококонцентрированный раствор химиотерапевтических препаратов, что обеспечивает их воздействие непосредственно на раковые клетки в брюшной (плевральной) полости при минимальном воздействии на другие органы. Сеанс проводится в течение часа, что позволяет разрушить опухолевые клетки, оставшиеся после так называемой циторедуктивной операции.
Внутрибрюшная (внутриплевральная) аэрозольная химиотерапия под давлением (PIРAC)
Это новейший инновационный метод лечения перитонеального канцероматоза, который обеспечивает доставку лекарственного препарата непосредственно к опухолевым клеткам, находящимся на внутренней выстилке анатомической полости. Метод совсем недавно появился в России. Процедуру проводят посредством лапароскопии (торакоскопии). В брюшной или плевральной полости под давлением углекислого газа распыляют аэрозоль химиопрепаратов и оставляют в течение 30 мин. При таком способе введения химиопрепаратов их воздействие на опухоль многократно возрастает при полном отсутствии системной токсичности. Ноу-хау МНИОИ имени П.А. Герцена в этом методе лечения стала разработка собственной специальной форсунки, которая формирует поток мелкодисперсного аэрозоля с размером капель от 1 до 40 мкм. Изделие выполнено из специализированных материалов и не уступает по качеству импортному аналогу, а по ряду технических характеристик его превосходит.
Преимущества лечения перитонеального канцероматоза в МНИОИ имени П.А. Герцена – филиале ФГБУ «НМИЦ радиологии» Минздрава России
Мтс в сальник что это
а) Терминология:
1. Синонимы:
• Канцероматоз брюшины, имплантационные метастазы по брюшине, опухолевая инфильтрация сальника
2. Определения:
• Метастатическое поражение сальника, брюшины и ее складок, брыжейки
1. Общая характеристика:
• Лучший диагностический критерий:
о Увеличение плотности брюшины, появление узлов, инфильтрация сальника, наличие асцита с комплексной структурой у пациента с подтвержденной злокачественной опухолью
• Локализация:
о Брюшина, брыжейка; связки, образованные брюшиной
• Размер:
о Различный: от мелких узловых образований (меньше 5 мм) до сливного поражения сальника больших размеров
2. КТ при метастазах по брюшине:
• Чувствительность метода в выявлении метастазов по брюшине ограничена (25-90%), в частности, при размере очагов менее 1 см (7-50%):
о Особенно сложной является диагностика метастазов в конкретных анатомических областях: ворота печени, корень брыжейки, верхушка мочевого пузыря, малый сальник, серозная оболочка тонкой кишки
о Позитивное пероральное контрастирование может быть использовано с целью лучшего различения метастазов опухоли и расположенных поблизости петель кишечника
• Три основных проявления канцероматоза брюшины на диагностических изображениях:
о Мелкоузловое поражение:
— Самыми ранними обнаруживаемыми изменениями могут быть утолщение брюшины и повышение ее плотности при внутривенном контрастировании, возможно также наличие узлов
— В сальнике обычно легче всего оценить проявления канцероматоза: наличие узлов, повышение плотности, инфильтрация:
Другие области, в которых легче всего выявляются метастазы: латеральные каналы, поверхность печени, каудальная поверхность диафрагмы, дугласово пространство таза
— Увеличение плотности и появление узлов в брыжейке может приводить к изменению ее внешнего вида: брыжейка становится «гофрированной», «звездчатой»
о Узловое поражение:
— Отдельно лежащие узлы размером более 5 мм
о Инфильтрация сальника:
— Множественные узлы в сальнике, сливающиеся в единый конгломерат большого размера
• Утолщение тканей и наличие узлов по ходу кишечника может отражать наличие метастазов в серозной оболочке кишки
о Утолщенные петли кишечника могут выглядеть окруженными со всех сторон множественными метастазами в серозной оболочке
• Плотность метастаза может отличаться в зависимости от гистологического строения первичной опухоли; большинство гиповаскулярных опухолей выглядят как солидные узлы низкой плотности:
о Муцинозные опухоли выглядят как гиподенсные либо кистозные очаги
о Гиперваскулярные опухоли, такие как почечноклеточный рак, могут давать метастазы по брюшине, интенсивно накапливающие контраст, хорошо различимые в артериальную фазу
о В некоторых муцинозных опухолях могут обнаруживаться кальцинаты
• Осумкованный асцит возникает чаще всего при распространенном метастатическом поражении брюшины
• Метастазы могут становиться причиной обструкции кишечника; на границе между расширенным и не расширенным участками кишки обнаруживается утолщение тканей с наличием узлов
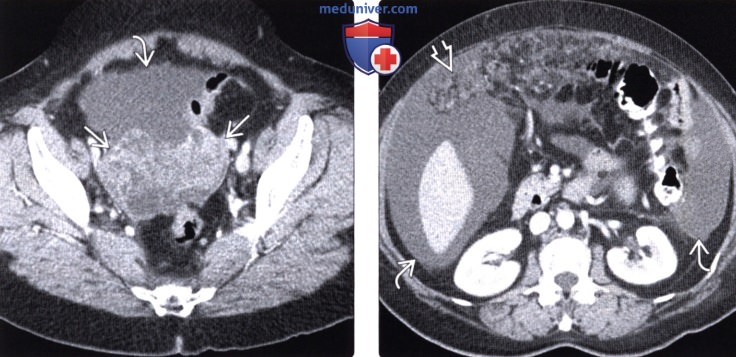
(Справа) На аксиальной КТ с контрастом у этой же пациентки определяются признаки канцероматоза: множественные узлы, которыми буквально «усыпан» сальник, а также уплотнение мягких тканей с нечеткими контурами и наличием жидкости по периферии.
3. МРТ при метастазах по брюшине:
• Чувствительность МРТ сравнима с таковой при КТ и, возможно, даже выше при выявлении очагов размером больше 1 см:
о Подавление сигнала от жира увеличивает выявляемость метастазов в сальнике и брыжейке
о Диффузионно-взвешенная МРТ (ДВИ) более чувствительный метод в диагностике вторичных очагов, в которых наблюдается ограничение диффузии
о Чувствительность МРТ, даже при условии использования ДВИ, остается ограниченной для маленьких очагов (меньше 1 см)
• С осторожностью необходимо интерпретировать изображения, полученные с использованием SSFSE/HASTE (однокадровое быстрое спин-эхо/однокадровое турбо спин-эхо с половинным преобразованием Фурье), т. к. при движении большого количества жидкости могут появляться участки «выпадения» сигнала, которые ошибочно могут быть приняты за метастазы
• Опухолевые метастазы дают типичный гипоинтенсивный сигнал на Т1 ВИ, от промежуточного до гиперинтенсивного на Т2 ВИ, с усилением интенсивности, выраженной в различной степени, зависящим от типа опухоли, после введения контраста: о Утолщение брюшины и усиление сигнала от нее часто обнаруживается на Т1 ВИ при МРТ с контрастным усилением
• На Т2 ВИ асцитическая жидкость дает гиперинтенсивный сигнал, может определяться сложная внутренняя структура (например, перегородки) и отграничение
4. УЗИ при метастазах по брюшине:
• Серошкальное УЗИ:
о Не чувствительный метод при выявлении метастазов по брюшине, особенно при отсутствии асцита
о Асцитическая жидкость с наличием перегородок и гипоэхогенными опухолевыми очагами/утолщением сальника
5. Радионуклидная диагностика метастазов по брюшине:
• ПЭТ/КТ:
о Самый чувствительный метод (90%) по сравнению с ПЭТ, КТ, МРТ в отдельности:
— Позволяет выявить скрытые очаги, плохо визуализирующиеся на КТ или МРТ в связи с их анатомическим расположением
— Чувствительность ПЭТ/КТ остается ограниченной размерами очага (меньше 1 см)
— Некоторые опухоли, для которых типичны метастазы по брюшине, могут не проявляться интенсивным захватом ФДГ (например, муцинозные новообразования и перстневидноклеточный рак желудка)
— Ограниченные очаги физиологической гиперфиксации ФДГ ошибочно могут быть приняты за метастатическое поражение
о ЗахватфДГ может быть ограниченным (в соответствии с локализацией дискретного объемного образования) или диффузным (яркая зона гиперфиксации радиофармпрепарата, повторяющая контуры брюшины)
6. Рентгеноскопия при метастазах по брюшине:
• Дефекты наполнения, обусловленные давлением извне в результате метастатического поражения серозной оболочки тонкой кишки; могут быть также обнаружены признаки обструкции тонкой кишки
• Давление извне возникает вторично при поражении метастазами ректосигмоидного отдела ободочной кишки в области дугласова кармана
• Неровный контур слепой кишки, обусловленный наличием метастазов по брюшине
• При опухолевой инфильтрации сальника процесс может распространяться на брыжейку поперечной ободочной кишки с появлением в ней узлов, а также с «лучистостью» ее верхнего контура
7. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением либо МРТ
• Наиболее оптимальная техника исследования:
о Позитивное пероральное контрастирование позволяет более достоверно различить метастазы по брюшине и в петлях кишечника, расположенных поблизости
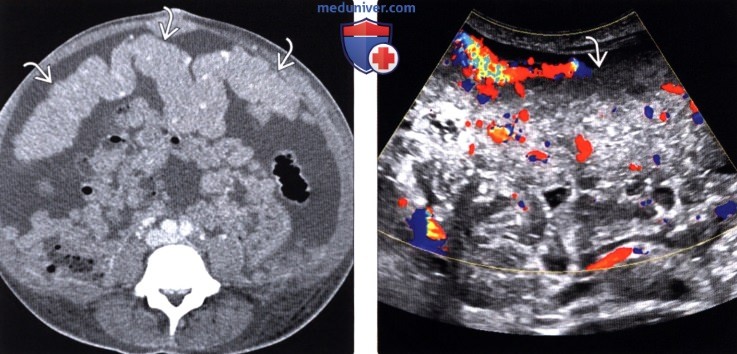
(Справа) При цветовой допплерографии у этого же пациента определяются распространенные мягкотканные включения по всему сальнику с наличием внутреннего кровотока; эти изменения согласуются с канцероматозом.
в) Дифференциальная диагностика метастазов по брюшине:
1. Туберкулезный перитонит:
• Проявления туберкулезного перитонита могут быть практически идентичны таковым при канцероматозе брюшины
• Отграниченный асцит комплексной структуры, высокой плотности в сочетании с утолщением сальника, его повышенным контрастным усилением и узловым поражением
• Не столь характерно наличие отдельно лежащих узлов и инфильтрация сальника (в отличие от канцероматоза)
• Могут обнаруживаться также другие признаки туберкулеза вну-трибрюшной локализации, в т.ч. увеличенные и патологически измененные гиподенсные лимфоузлы в брыжейке, циркулярное утолщение стенки кишки в илеоцкальной области и т. д.
2. Мезотелиома брюшины:
• Первичное злокачественное новообразование брюшины (20-30% мезотелиом всех локализаций)
• Может выглядеть абсолютно так же, как метастатическое поражение брюшины
• Повышение плотности сальника или его утолщение, узловое поражение, отдельно лежащие объемные образования
• Тенденция к меньшей выраженности асцита, чем при канцероматозе
• Кальцинированные бляшки на плевре могут навести на мысль о правильном диагнозе
3. Лимфоматоз брюшины:
• Поражение брюшины при лимфоме, чаще всего лимфоме Беркитта, СПИД-ассоциированной лимфоме и других злокачественных лимфомах
• Проявления аналогичны таковым при канцероматозе: узлы в сальнике/брюшине, объемные образования, утолщение сальника
• Обычно наблюдается распространенная внутрибрюшная лимфаденопатия
4. Первичный серозно-папиллярный рак брюшины:
• Метастазы по брюшине (очаги, асцит, утолщение сальника) без признаков наличия первичной опухоли (яичника, ЖКТ):
о Гистологическая структура опухоли идентична серозному раку яичника
• Изменения на КТ, МРТ и УЗИ сходны с таковыми при канцероматозе брюшины, обусловленном раком яичника
5. Псевдомиксома брюшины:
• Гиподенсные или кистозные муцинозные очаги по всей брюшине, фестончатые контуры внутренних органов брюшной полости (печень, селезенка):
о В очагах могут обнаруживаться кальцинаты извитой формы
• Причиной возникновения псевдомиксомы брюшины чаще всего становится разрыв муцинозной опухоли аппендикса; однако возможна также диссеминация муцинозных новообразований других органов
1. Общая характеристика:
• Этиология:
о Метастатическое поражение брюшины, сальника, брыжейки
о Канцероматоз брюшины чаще всего возникает при непосредственном распространении эпителиальных опухолей (например, рака яичника) в пределах брюшной полости, однако возможно также метастатическое поражение брюшины гематогенного характера:
— Контактное метастазирование опухолей в брюшину возможно только в том случае, когда новообразование непосредственно контактирует с ней (например, если опухоль ЖКТ прорастает слизистую оболочку и стенку кишки целиком)
о Чаще всего по брюшине метастазируют аденокарциномы яичника и ЖКТ (желудка, ободочной кишки, прямой кишки, поджелудочной железы, аппендикса, желчного пузыря)
о Практически не метастазируют по брюшине опухоли легкого, молочной железы, почечноклеточный рак, саркомы
2. Стадирование, градация, классификация:
• Наличие метастазов по брюшине означает IV стадию заболевания
д) Клинические особенности:
1. Проявления метастазов по брюшине:
• Наиболее частые признаки/симптомы:
о Симптомов может не быть, если вторичные опухоли имеют маленький размер или очаги поражения являются изолированными
о Увеличение живота и боль в результате «злокачественного» асцита или обструкции тонкой кишки
о У пациентов может быть симптоматика, схожая с таковой при кишечной обструкции, даже если на самом деле истинной обструкции нет; эти проявления обусловлены наличием вторичных очагов поражения серозной оболочки кишечника
• Клинический профиль:
о Нет надежных лабораторных данных
о Если методы лучевой диагностики не позволяют достоверно визуализировать первичную злокачественную опухоль, диагноз может быть выставлен на основании положительного цитологического исследования жидкости, полученной при пара-центезе, либо на основании гистологического исследования материала, полученного при тонкоигольной биопсии из объемного образования сальника
2. Демография:
• Возраст:
о Взрослые; в целом, пациенты старше 40 лет (возраст наибольшего риска возникновения злокачественных опухолей)
• Эпидемиология:
о Различная, зависит от первичной опухоли
3. Течение и прогноз:
• Прогноз индивидуален в зависимости от опухоли, но в целом весьма неблагоприятен:
о Без лечения заболевание обычно прогрессирует
о Осложнения: обструкция кишечника, мочеточников
4. Лечение метастазов по брюшине:
• Рак яичника с наличием метастазов по брюшине обычно требует циторедуктивного хирургического вмешательства с последующей химиотерапией
• Большинство других опухолей: системная и местная (внутрибрюшинная) химиотерапия
е) Список использованной литературы:
1. Diop AD et al: CT imaging of peritoneal carcinomatosis and its mimics. Diagn Interv Imaging. ePub, 2014
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 25.1.2020
Метастазы
Содержание Скрыть
Когда онкопатология переходит в 3 или 4 стадию, мутированные клетки проникают в кровь и лимфу, распространяются по организму. В результате в соседних и отдаленных органах возникают метастазы.
Общее представление
Диагноз «МТС» – это наличие образованных метастазов, причиной которых стала раковая опухоль. Метастатические поражения — это вторичные очаги патологического процесса.
Метастазы – вторичные очаги на фоне злокачественного новообразования. Внешне напоминают узел. Распространяются по организму с кровотоком, лимфотоком, имплантационным путем.
Поставить точный диагноз позволяет УЗИ, рентгенография, КТ, МРТ. Наличие метастазов повышает риск летального исхода.
Зачастую мутированные клетки попадают в печень, легкие, головой и спинной мозг, грудные железы. Многие специалисты полагают, что очаги начинают формироваться уже сразу после появления злокачественного образования. При этом установить их наличие невозможно из-за незначительного размера.
Процесс распространения патологически измененных клеток протекает медленно. На ранних стадиях симптомы поражения определенного органа отсутствуют.
Как выглядят
У раковых метастазов чаще всего вид узла. В некоторых случаях встречаются язвенные поражения, разрастающиеся до слизистых образований. Они носят название «метастазы Крукенберга».
При проведении диагностических мероприятий выявляются одиночные и множественные поражения, распространяющиеся на многие органы.
Специалисты также выделяют еще один тип вторичных образований, которые получили название «пыльные». Представляют собой небольшого размера очаги, поражающие органы брюшной полости. По мере увеличения их количества может развиваться асцит.
Пути метастазирования
Мутированные клетки распространяются по организму тремя разными способами в зависимости от типа и расположения первичной опухоли.
По кровотоку
Патологически измененные клетки проникают в сосуды и капилляры. Именно таким способом они проникают в другие органы.
Подобный путь метастазирования у саркомы, образовании, формирующихся на органах малого таза, брюшной полости.
По лимфе
По лимфотоку распространяются новообразования гортани, матки, толстого кишечника. Подобный путь метастазирования наблюдается у сарком и меланом.
После того как мутированных клеток становится много, лимфатические узлы не способны сдерживать их. В результате они проникают в лимфу.
Имплантационный путь
Подобный метод распространения атипичных клеток становится возможным, когда капсула злокачественной опухоли распадается, повреждается или лопается.
Освободившиеся клетки прикрепляются к серозной оболочке других органов. Имплантационный путь метастазирования характерен для образований в виде капсулы.
Может ли доброкачественная опухоль дать метастазы
Образования доброкачественного течения не всегда требуют удаления, особенно если не увеличиваются в размерах, не доставляют дискомфорт. Это обусловлено тем, что они не способны метастазировать.
Вторичный mts генез наблюдается в случаях, когда опухоль перерождается в рак. Подобный процесс может возникать при постоянном травмировании, кровотечении новообразования, а также под влиянием негативных факторов, в том числе и на фоне генетической предрасположенности.
Разновидности
В медицине выделяют несколько видов метастатического рака в соответствии с особенностями течения.
Вирховский
Первичная опухоль располагается в печени, желудке, поджелудочной железе. Атипичные клетки проникают в лимфатическую систему. Таким образом они попадают в лимфоузлы, локализующиеся над ключицей.
Именно в этой области и формируется первый очаг вторичного поражения.
Крукенбергский
Распространяется через лимфу, но метастазы начинают образовываться в яичниках. Такой тип устанавливается в 35% случаях.
Крукенбергские метастатические поражения возникают, когда первичная опухоль поражает кишечник, желудок, грудные железы, желчные протоки, цервикальный канал матки и мочевой пузырь.
Шницлеровский
Патологический процесс проникает в клетчатку в область прямой кишки, затрагивает лимфатические узлы. Зачастую возникают при раке желудка.
Новообразования при достижении определенных размеров устанавливают при пальпаторном исследовании. Они представляют собой уплотнения.
Остеобластический
Вторичные образования формируются в костной ткани. В результате происходящих изменений активируются остеобласты, из-за чего такой тип и получил свое название.
На начальных стадиях в ткани происходит отложение кальция. Метастатические поражения формируются при раке простаты, щитовидной и молочных железах, саркомах, канцероматозе, лимфомах.
Солитарный
По своему внешнему виду образования представляют собой узлы большого размера. Формируются в тканях легких и в оболочках головного мозга. Прогноз при их развитии обычно неблагоприятный.
Остеолитический
Вторичные образования поражают костную ткань. Под воздействием мутированных клеток она разрушается, начинаются деструктивные изменения.
В зависимости от расположения метастатических поражений относительно первичной опухоли, выделяют региональные и отдаленные. В первом случае они локализуются в ближайших лимфатических узлах. Они начинают формироваться на ранних этапах.
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Отдаленные метастазы проявляются уже на 3 или 4 стадии первичной опухоли, когда ее размер превышает 3 см в объеме.
Органы и ткани, где возникают метастазы
Распространяются метастазы по всему организму, проникая в соседние и отдаленные органы.
Зачастую вторичные опухоли возникают в печени, почках, легких. Также раковые клетки способны достигать и накапливаться в спинном, головном мозге.
При злокачественных новообразованиях метастазы затрагивают ткани брюшной полости, что приводит к развитию асцита. Заболевание характеризуется накоплением жидкости, что приводит к нарушению работы органов. Несвоевременная медицинская помощь становится причиной летального исхода.
Этапы
Процесс распространение метастазов проходит в несколько этапов. Сначала патологические клетки попадают в просвет лимфатического или кровеносного сосуда. В медицине этап носит название «интравазация».
Вторая стадия – диссеминация. Клетки переносятся в соседние и отдаленные органы, ткани. Третий этап носит название эмболия. При этом они останавливаются и фиксируются.
Заключительная стадия – экстравазация, когда клетки внедряются в здоровые ткани. После этого они начинают стремительно делиться, распространяясь на большие участки.
Период от первого до последнего этапа продолжается от 2-3 недель до нескольких лет. В отдельных случаях метастатические поражения бывают первым признаком рака. При этом определить скорость их распространения и начала развития не представляется возможным.
Клиническая картина
У Mts в медицине есть определенные симптомы, возникающие в зависимости от области поражения, размера метастазов. Специалисты разделяют их на несколько групп для удобства диагностики в соответствии с органом, где локализуются образования.
Печень
На начальной стадии клиническая картина полностью отсутствует. Пациент может ощущать слабость и общее недомогание. Но чаще на подобные проявления не обращают внимания.
По мере развития метастаза наблюдается увеличение органа в размере, моча приобретает темный цвет. Также отмечаются метеоризм, вздутие живота. В ночное время усиливается потоотделение. Больные жалуются на лихорадку. При пальпаторном исследовании определяется шишка, локализующаяся с правой стороны живота.
Головной мозг
Поражение головного мозга характеризуется комплексом выраженных признаков. Они возникают в результате увеличенного давления на соседние структуры и отечности тканей органа.
Пациенты отмечают головные боли, которые с течением времени усугубляются. Продолжительность их составляет от 3-8 часов до нескольких суток. Обезболивающие средства помогают купировать боли только на ранних стадиях.
У больных наблюдаются припадки различного характера. Самые распространенные — подергивание конечностей, губ. Если новообразование больших размеров, отмечают судороги, потерю сознания. Происходит нарушение речи.