Мукоцеле верхнечелюстной пазухи что это
Мукоцеле
Мукоцеле – доброкачественное, экспансивное кистоподобное образование, заполненное слизью и выстланное респираторным эпителием параназальных синусов.
Этиология: мукоцеле обычно является осложнением длительным обструкции придаточных пазух носа.
Патогенез:
Полагают, что мукоцеле может вызывать обструкцию отверстия, сообщающего пазуху с полостью носа, что приводит к аккумуляции жидкости. Постепенно, продуцируя слизь, мукоцеле увеличивается в размерах и деформирует окружающую кость. Наиболее частыми причинами возникновения мукоцеле являются хронические инфекции, аллергические заболевания, травма и предыдущие хирургические вмешательства, а причины же некоторых остаются неизвестными.
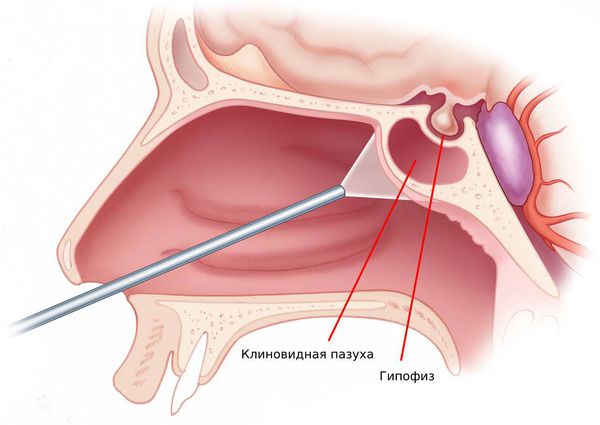
Эпидимиология: чаще всего поражает лобную пазуху. В верхнечелюстных пазухах и ячейках решетчатого лабиринта локализуется примерно треть всех мукоцеле. Клиновидная пазуха поражается редко.
Клиническая картина: так как мукоцеле — неиифекционное поражение, его клиническая симптоматика в основном обусловлена масс-эффектом.
Данные методов визуализации
КТ
Потеря воздушности и увеличение объема пазухи с истончением ее стенок.
Могут быть эрозии костных стенок пазухи.
MPT
• В большинстве случаев мукоцеле дает гипоинтенсивный сигнал на Т1 и гиперинтенсивный на Т2в-изображениях.
В ряде случаев пазуха выглядит расширенной, но с сохраненной воздушностью, она гипоинтенсивна как на Т1, так и на Т2.
Лечение: хирургическое дренирование.
Прогноз: благоприятный при ранней диагностике к своевременном лечении.
Дифференциальный диагноз:
Дифференциальная диагностика представляет определенные трудности. При отсутствии эрозии кости мукоцеле отличают от ретенционных кист, синуситов и полипозов параназальных синусов. В случае, когда поражение кости обширное, следует дифференцировать его от злокачественных состояний: спиноцеллюлярная карцинома, цистоаденокарцинома, плазмацитома, меланокарцинома, шваннома и опухоли одонтогенного происхождения.
Источник:
Radiopaedia
1. Moritani T, Ekholm S, Westesson P. Diffusion-Weighted MR Imaging of the Brain. Springer Verlag. (2009) ISBN:3540787844. Read it at Google Books — Find it at Amazon
2. Mafee MF, Valvassori GE, Becker M. Imaging of the head and neck. George Thieme Verlag. (2004) ISBN:1588900096. Read it at Google Books — Find it at Amazon
3. Van tassel P, Lee YY, Jing BS et-al. Mucoceles of the paranasal sinuses: MR imaging with CT correlation. AJR Am J Roentgenol. 1989;153 (2): 407-12. AJR Am J Roentgenol (abstract) — Pubmed citation
4. Guttenplan MD, Wetmore RF. Paranasal sinus mucocele in cystic fibrosis. Clin Pediatr (Phila). 1989;28 (9): 429-30. — Pubmed citation
Fidevs Akpek, исследователь, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Ismail Akkas, ассистент-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Orcum TOPTAS, ассистент-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Fatih Ozan, адъюнкт-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Мукоцеле в носу: что это такое
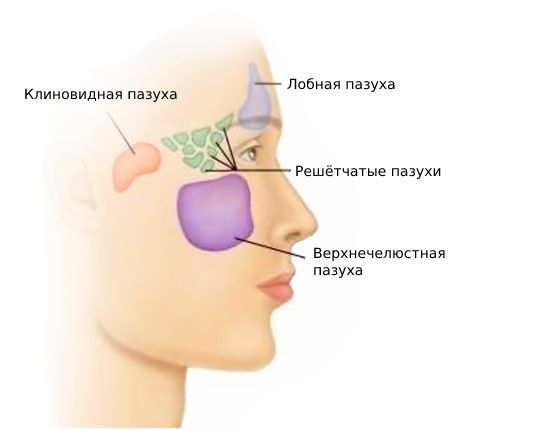
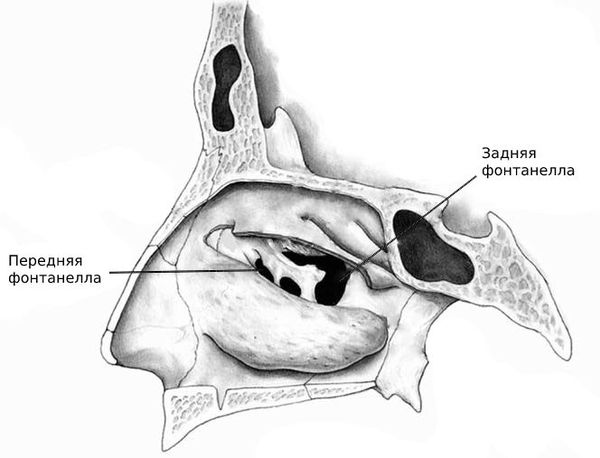
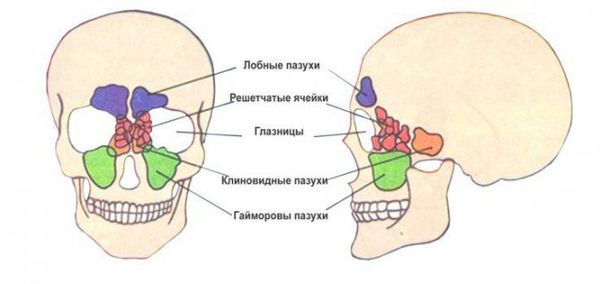
У человека есть четыре типа околоносовых пазух, которые сообщаются с полостью носа: в лобной кости ― лобные, в костях верхней челюсти ― верхнечелюстные (гайморовы), в ячейках решетчатой кости ― решетчатые, в клиновидной кости ― одна клиновидная пазуха.
Они выстланы эпителием, вырабатывающим слизь. В норме она постоянно выходит из пазухи, очищая ее. Мукоцеле возникает, когда отток секрета из полости прекращается. Иногда мукоцеле может быть инфицировано, и тогда вместо слизи скапливается гной (мукопиоцеле).
Чаще всего мукоцеле развивается в лобных пазухах (примерно 67% случаев). На втором месте по частоте закупорки ― решетчатая пазуха (около 25% случаев).
Обычно симптомы мукоцеле развиваются медленно и их легко перепутать с другими состояниями. Часто мукоцеле принимают за обыкновенное воспаление придаточной пазухи носа, например хронический риносинусит.
Пациентов могут беспокоить головные боли, лицевая боль, заложенность носа, зубная боль, проблемы со зрением (например, двоение в глазах, потеря остроты зрения). Более того, заполненная слизью околоносовая пазуха может сильно давить на близлежащие структуры и заметно исказить лицевой скелет. Однако никаких симптомов может и не быть. Обычно для диагностики используют компьютерную томографию (КТ). При необходимости обследование дополняют магнитно-резонансной томографией (МРТ).
Лечат мукоцеле только хирургическим путем, предпочтительной считается эндоскопическая операция. Из-за риска рецидивов рекомендуют проходить компьютерную томографию каждые два года в течение минимум пяти лет после операции.
Что такое киста околоносовой пазухи? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нагорная О. А., ЛОРа со стажем в 15 лет.
Определение болезни. Причины заболевания
Киста околоносовой пазухи (paranasal sinus cysts) — это патологическое образование, которое состоит из оболочки и полости, содержащей жидкость.
Синонимы заболевания: мукоцеле околоносовой пазухи и ретенционная киста. Код по Международной классификации болезней (МКБ-10): J34.1 – киста или мукоцеле носовых синусов.
Кисты могут формироваться в различных околоносовых пазухах:
Эпидемиология
Причины заболевания
Симптомы кисты околоносовой пазухи
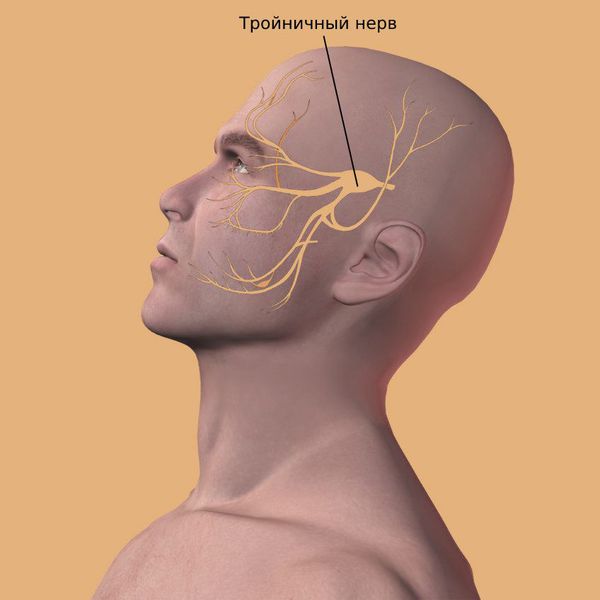
Самый частый симптом у пациентов с кистой верхнечелюстных пазух — это периодическая тупая головная боль на стороне кисты, возникающая из-за раздражения рецепторов тройничного нерва.
Со временем хронический болевой синдром приводит к изменениям со стороны психики: больные становятся раздражительными, развивается депрессия и нарушается сон.
Другие симптомы заболевания схожи с острым воспалением в пазухе (гайморитом):
В редких случаях может произойти самопроизвольный разрыв кисты и её опорожнение. При этом из одной половины носа вытекает прозрачная жёлтая жидкость. Когда отхождение жидкости прекращается, симптомы, связанные с давлением кисты на стенки пазухи, стихают.
В целом, клинические признаки болезни достаточно разнообразны и зависят от того, где расположена киста, её размера и продолжительности заболевания.
Патогенез кисты околоносовой пазухи
На слизистую оболочку носа и околоносовые пазухи постоянно воздействуют различные факторы: инфекционные агенты, химические вещества, температура и другие физические свойства воздушного потока.
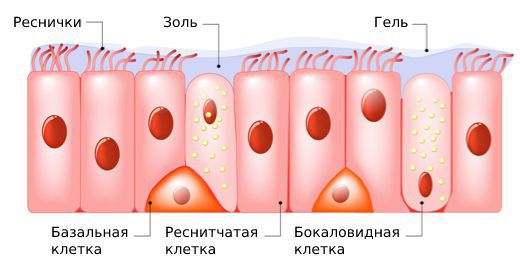
Непрерывное выделение слизи и её циркуляция в полостях пазух и носа позволяют согревать и увлажнять вдыхаемый воздух, очищать его от взвешенных частиц, бактерий, вирусов и грибковых спор.
Cлизь состоит из двух слоёв:
Киста формируется из-за изменений в слизистой оболочке околоносовых пазух: отёка, нарушения оттока слизи, гипоксии и ряда других причин, провоцирующих закупорку выводных протоков ацинозных желёз.
Кроме механической закупорки протоков желёз, к появлению кисты приводит повреждение ресничек мерцательного эпителия слизистой носа. В результате окончательно блокируется продвижение секрета из железистых протоков.
Классификация и стадии развития кисты околоносовой пазухи
По внутреннему содержимому кисты околоносовых пазух бывают:
По месту образования различают кисты:
По происхождению:
Стадии заболевания
Различают три стадии развития кисты околоносовой пазухи:
Осложнения кисты околоносовой пазухи
Осложнения, связанные с нагноением кист:
Осложнения, связанные с увеличением размеров кисты:
Диагностика кисты околоносовой пазухи
Диагностика включает: эндоскопию, рентгенографию придаточных пазух носа, мультиспиральную и конусно-лучевую компьютерную томографию, магнитно-резонансную томографию.
Эндоскопия
Рентгенография придаточных пазух носа
Скрининговый метод, позволяющий заподозрить кисту. Снимок делается в прямой проекции. Недостатки метода: невозможно посмотреть в проекциях сверху и сбоку, нет визуализации клиновидной пазухи, часто кисту ошибочно принимают за синусит.
Мультиспиральная компьютерная томография (МСКТ)
Конусно-лучевая компьютерная томография (КЛКТ)
Магнитно-резонансная томография (МРТ)
МРТ проводится в двух режимах:
Лечение кисты околоносовой пазухи
Лечение зависит от типа кисты, её расположения и размера. Если она меньше 1 см и нет выделений, то врач предлагает консервативные методы: регулярное обследование, таблетки, спреи и капли. Если киста больших размеров или есть гнойное отделяемое, то потребуется операция.
Медикаментозное лечение кист
Метод позволяет устранить неприятные симптомы и причины образования кисты: отёк, воспаление и блок соустья пазухи. Медикаментозное лечение эффективно и может облегчить состояние пациента на ранних стадиях заболевания. Однако оно не поможет, когда фиброзная оболочка кисты стала слишком плотной.
Применяются препараты:
Хирургическое лечение
Гайморотомия по Колдуэллу — Люку
Проводится через разрез под верхней губой в полости рта. Это классический метод удаления кисты пазухи, однако сейчас он практически не используется из-за высокой травматичности: после операции могут формироваться рубцы, спайки и нарушаться работа пазух.
Микрогайморотомия
Малоинвазивная хирургическая методика, которая проводится через переднюю стенку гайморовой пазухи. В кости формируется отверстие 4–8 мм, и киста удаляется специальными инструментами. Выполняется под общим обезболиванием. Недостатком является риск повреждения ветвей тройничного нерва и формирование стойкой лицевой невралгии.
Функциональная эндоскопическая ринохирургия (Functional Endoscopic Sinus Surgery, FESS-хирургия)
Относительные недостатки: требуются подготовленные специалисты и специальное оборудование, из-за чего операция стоит дорого.
Прогноз. Профилактика
Кисты околоносовых пазух возникают при длительном отёке слизистой оболочки полости носа и пазух. Причина этого — воспалительные и аллергические заболевания, поэтому прогноз зависит от их течения. Важно не допускать обострения болезни, которая привела к образованию кисты.
Если нормализовать функции носа, поддерживать адекватную вентиляцию околоносовых пазух и корректно провести операцию по удалению кисты, то прогноз благоприятный и риск рецидива крайне мал.
Чтобы предотвратить появление кист пазух, необходимо:
При появлении боли и других симптомов кисты пазухи нужно немедленно обратиться к врачу.
Мукоцеле в верхнечелюстной пазухе
Согласно патогенетической классификации все кистозные поражения параназальных синусов могут быть разделены на три формы: ретенционные кисты, менингоцеле и мукоцеле. Ретенционные кисты являются самой распространенной формой, локализация которых обычно строго ограничена. Менингоцеле – грыжевая протрузия мозговых оболочек, возникающая по причине патологического развития черепа плода. Мукоцеле –доброкачественное, экспансивное кистоподобное образование, заполненное слизью и выстланное респираторным эпителием параназальных синусов. Мукоцеле медленно растет и обладает местным агрессивным характером.
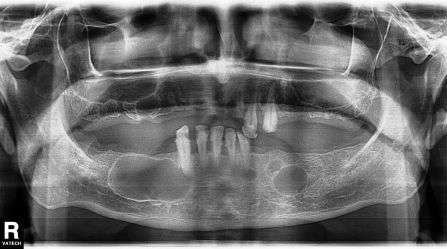
Фото 1. Ортопантомограмма
Полагают, что мукоцеле может вызывать обструкцию отверстия, сообщающего пазуху с полостью носа, что приводит к аккумуляции жидкости. Постепенно, продуцируя слизь, мукоцеле увеличивается в размерах и деформирует окружающую кость. Наиболее частыми причинами возникновения мукоцеле являются хронические инфекции, аллергические заболевания, травма и предыдущие хирургические вмешательства, а причины же некоторых остаются неизвестными.
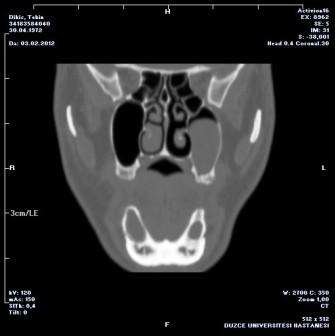
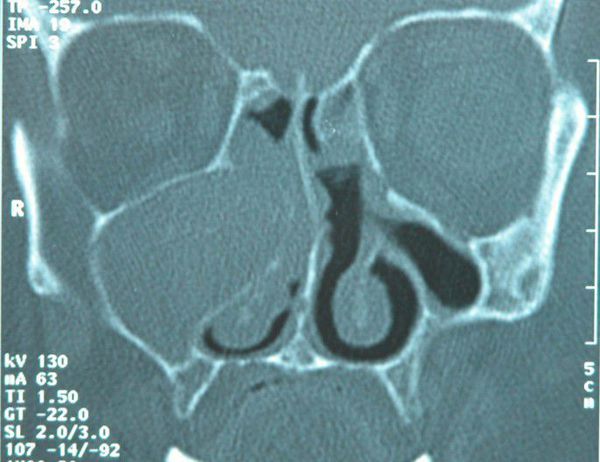
Фото 2. КТ, показывающая образование в левом верхнечелюстном синусе.
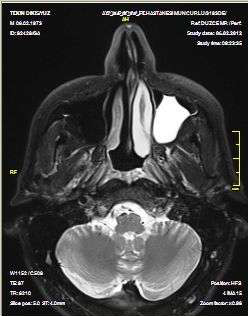
Фото 3. Аксиальная проекция МРТ, показывающая образование в левом верхнечелюстном синусе.
Большинство мукоцеле локализуется во фронтальном синусе (60%), затем в решетчатом (30%) и верхнечелюстном (10%). Расположение в клиновидной пазухе считается весьма редким. Несмотря на то, что данное образование является доброкачественным, мукоцеле в верхнечелюстной пазухе может разрастаться до крупных размеров и вызывать деструкцию кости. Проявляемая симптоматика в основном связана со сдавливанием окружающих тканей. Присоединение вторичной инфекции может приводить к усугублению состояния, вызывать осложнения, в особенности в области орбиты.
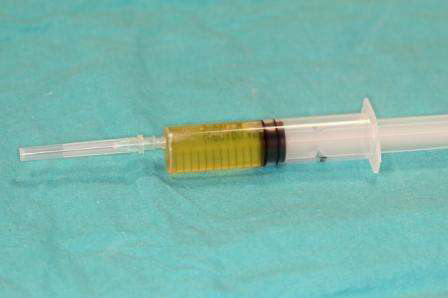
Фото 4. Аспирационная жидкость
КТ является принципиальным методом диагностики. Снимки КТ и МРТ позволяют специалисту точно оценить местоположение образование. Традиционным методом лечения является иссечение или вылущивание эндоскопическим интраназальным доступом.
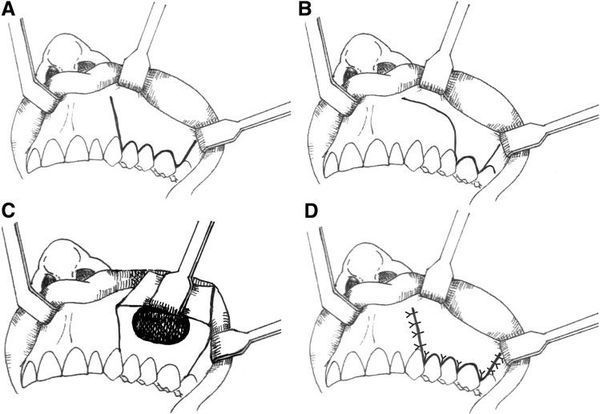
Цель данного отчета показать крупное мукоцеле верхнечелюстной пазухи, которое считается редкостью у пациентов без предыдущих патологий со стороны лор-органов. Энуклеацию кисты проводили способом Калдвелл-Люка.
Описание клинического случая.
На кафедру челюстно-лицевой хирургии был направлен 39-летний мужчина с крупным образованием в левой верхнечелюстной пазухе, течение бессимптомное. Образование обнаружено при рентгенологическом обследовании. В анамнезе пациент отрицает травмы, аллергические заболевания и вмешательства на параназальных пазухах. История болезни без особенностей, лекарственные препараты не принимает, является курильщиком.
Осмотр полости рта без особенностей, за исключением пальпируемой припухлости по щечной борозде. Рентгенологическое исследование и КТ показали гомогенное образование, заполняющее левый верхнечелюстной синус (Фото 1,2). Примерный размер 5×5 см.
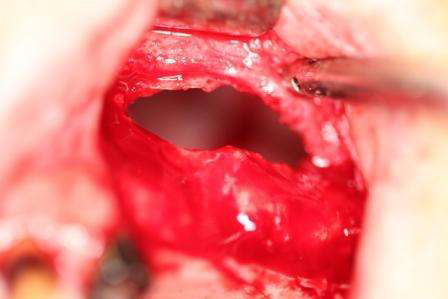
Под местной анестезией была осуществлена пункция образования. Из образования аспирирована светлая желтоватая жидкость. После этого проведена операция Калдвелл-Люка, левая верхнечелюстная пазуха очищена и осмотрена (Фото 4,5). Гистопатологическое исследование определило образование как мукоцеле. Процесс выздоровления проходил без особенностей за короткий период. Пациент находится под наблюдением специалистов.
Фото 5. Во время операции
Термин мукоцеле был представлен Rollet в 1896 году, а первое гистологическое описание было совершено Onodi в 1901. Наиболее часто мукоцеле локализуется во фронтальном синусе, несколько реже в решетчатом и клиновидном. В верхнечелюстной пазухе мукоцеле возникает также весьма редко, около 10% случаев. Проявляемая симптоматика в основном связана со сдавливанием окружающих тканей. Мукоцеле фронтальной и решетчатой пазух часто ассоциированы с головными болями и иногда с нарушением зрения. Образование в верхнечелюстной пазухе, как правило, вызывает симптомы обструкции и визуальный дефект. Мукоцеле считаются доброкачественными образованиями, однако, они могут губительно влиять на окружающие жизненно важные структуры орбиты и черепа. Вдобавок появляются такие состояния как синусит, заложенность носа и аносмия. Хотя у рассматриваемого пациента обнаружено мукоцеле крупных размеров, симптоматика полностью отсутствовала.
Дифференциальная диагностика представляет определенные трудности. При отсутствии эрозии кости мукоцеле отличают от ретенционных кист, синуситов и полипозов параназальных синусов. В случае, когда поражение кости обширное, следует дифференцировать его от злокачественных состояний: спиноцеллюлярная карцинома, цистоаденокарцинома, плазмацитома, меланокарцинома, шваннома и опухоли одонтогенного происхождения.
КТ в аксиальной и прямой проекциях являются оптимальным методом выявления мукоцеле. Синус обычно затемнен, расширен и с повреждениями костных стенок. Полость пазухи заполнена жидкостью и мягкой тканью. Предпочтительнее выполнять КТ снимки, МРТ может быть полезной при спорных состояниях для определения жидкости или же ткани в просвете. В нашем же случае КТ показала гомогенное образование, полностью заполняющее верхнечелюстную пазуху.
Лечение традиционно заключается в энуклеации или вылущивании кисты через наружный доступ. Однако Blackwell в 1993 описал удачное вмешательство с помощью эндоскопической техники антростомии верхней челюсти. С тех пор эндоскопические способы все более разрабатывались, в данный момент описан способ доступа через нижний носовой ход. После хирургического вмешательства конфигурация синуса может остаться неизмененной, слегка улучшиться или восстановиться до нормального состояния. Оценивать результаты Nkenke предлагает минимум через 2 месяца после вмешательства, так как считает этот период необходимым для восстановления. Наружный доступ подразумевает рассечение тканей, синусотомию и удаление мукоцеле. В нашем случае применен способ по Калдвелл-Люку под местной анестезией.
Мукоцеле в верхнечелюстной пазухе считается редкостью. В настоящем случае описано крупное мукоцеле в верхнечелюстной пазухе пациента, у которого отсутствовали какие-либо жалобы и проблемы с лор-органами в анамнезе. Лечение применено хирургическое, операция по Калдвелл-Люку. Выздоровление проходило без особенностей с коротким периодом наблюдения.
Fidevs Akpek, исследователь, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Ismail Akkas, ассистент-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Orcum TOPTAS, ассистент-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Fatih Ozan, адъюнкт-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, Abant Izzet Baysal University, Bolu, Турция
Что такое мукоцеле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пархоменко Л. Е., ЛОРа со стажем в 31 год.
Определение болезни. Причины заболевания
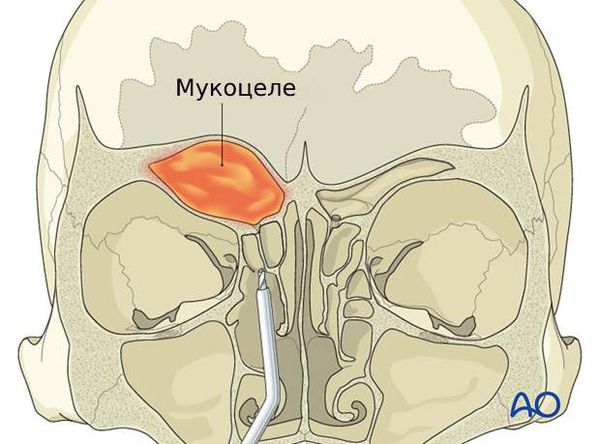
Мукоцеле ( Mucocele)— это растяжение околоносовой пазухи скопившимся в ней густым секретом желёз слизистой оболочки, что сопровождается постепенным разрушением костных стенок пазухи.
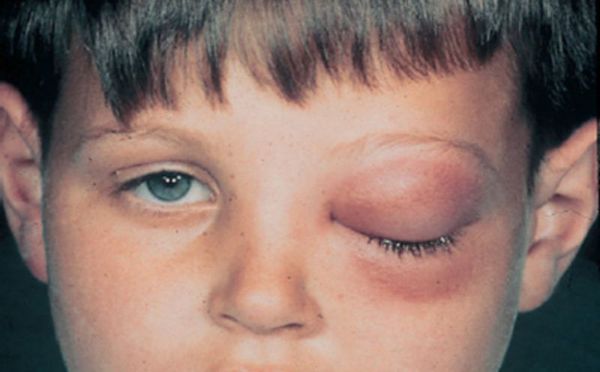
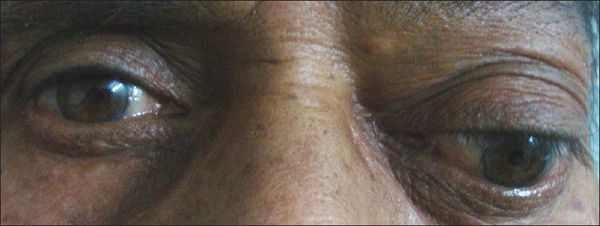
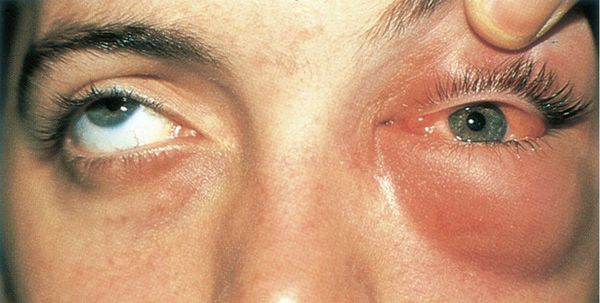
Содержимое пазух со временем выпячивается в соседние области и сдавливает находящиеся там органы. Например, из-за давления на глазное яблоко ухудшается зрение и двоится изображение. Если сдавлен слёзный мешок, возникает неконтролируемое слезотечение. Когда затронуты зрительный или тройничный нервы, появляется боль в глазнице, верхней челюсти или зубах, а также упорная головная боль. Кроме того, возникают косметические дефекты лица: выпячивание возле внутреннего угла глаза или в области лба, смещение (выпячивание) глазного яблока.
Изучением этого состояния занимались и такие выдающиеся отоларингологи, как Владимир Игнатьевич Воячек (1912 год) и Николай Дмитриевич Ходяков (1928 год). Однако из-за редкой встречаемости даже самая обстоятельная отечественная работа, посвящённая этому заболеванию — монография Андрея Гавриловича Лихачева (1948 год), обобщала результаты лечения всего 45 больных, оперированных за 50 лет. Только появление компьютерной томографии позволило улучшить выявляемость заболевания, привело к его активному изучению и разработке новых подходов к лечению.
Околоносовые пазухи — это воздухоносные полости, которые с помощью отверстий и каналов сообщаются с полостью носа. В лобной кости находится лобная пазуха, в ячейках решётчатой кости — решётчатые, в костях верхней челюсти — верхнечелюстные (гайморовы), в теле клиновидной кости — клиновидная (основная).
Люди рождаются с зачатками околоносовых пазух. Решётчатые пазухи формируются первыми. После 3 лет отчетливо прослеживаются верхнечелюстные пазухи, позже — клиновидные. Последними развиваются лобные пазухи.
Причины развития мукоцеле
Внутри околоносовые пазухи выстланы слизистой оболочкой. Железы слизистой вырабатывают секрет, который в норме постоянно эвакуируется из пазухи, очищая её.
Мукоцеле развивается в том случае, если нарушается отток секрета из пазухи из-за обструкции (закупорки) выводного протока.
Причины обструкции могут быть разными:
Распространённость
Симптомы мукоцеле
Заболевание развивается медленно, до появления симптомов проходит в среднем 1–2 года, но известны случаи, когда болезнь развивалась в течение десятка лет.
Помимо боли, при мукоцеле наблюдаются:
Мукоцеле крупных размеров вызывает бессонницу и постоянное чувство усталости.
Патогенез мукоцеле
В патогенезе мукоцеле рассматривались различные теории возникновения. Сейчас известно, что болезнь развивается следующим образом:
Классификация и стадии развития мукоцеле
В Международной классификации болезней 10-го пересмотра (МКБ-10) мукоцеле относится к разделу J34 Другие болезни носа и носовых синусов.
По локализации различают:
Содержимое мукоцеле бывает вязким, желатиноподобным, желтовато-белого цвета, без запаха. Если содержимое нагнаивается, возникает осложнение — мукопиоцеле.
Развитие заболевания проходит три периода:
Осложнения мукоцеле
Гнойное воспаление век. Развивается, если гной прорывается из решётчатого лабиринта или верхнечелюстной пазухи. Накапливаясь и распространяясь по всему веку, гной может прорваться наружу, тогда образуется кожный свищ. Иногда он сообщается с полостью околоносовой пазухи.
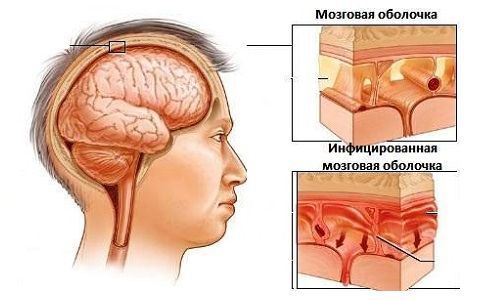
Флегмона глазницы — гнойное воспаление орбитальной клетчатки . Часто развивается через 12-24 часа после попадания гноя в ткани глазницы. Она опасна не только для зрения (снижается острота зрения, возникает стойкий паралич глазных мышц), но и для жизни больного: гнойный процесс может перейти в полость черепа, что опасно развитием абсцесса мозга, гнойного менингита, тромбоза синусов твёрдой мозговой оболочки и сепсиса.
Гнойный менингит — гнойное воспаление оболочек головного мозга. При развитии этого осложнения смертность достигает 15 – 25 % даже при начале терапии в ранние сроки.
Диагностика мукоцеле
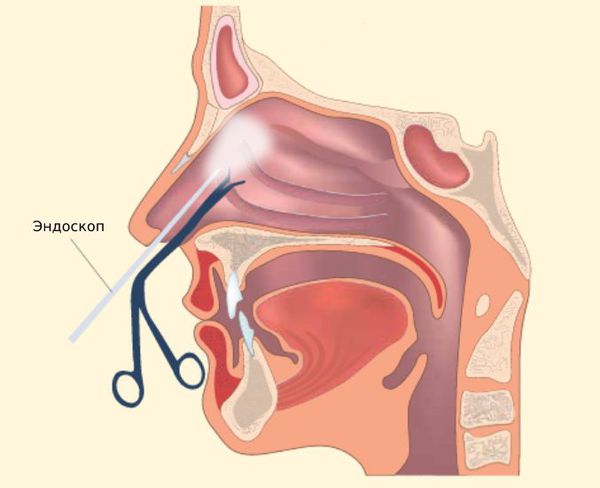
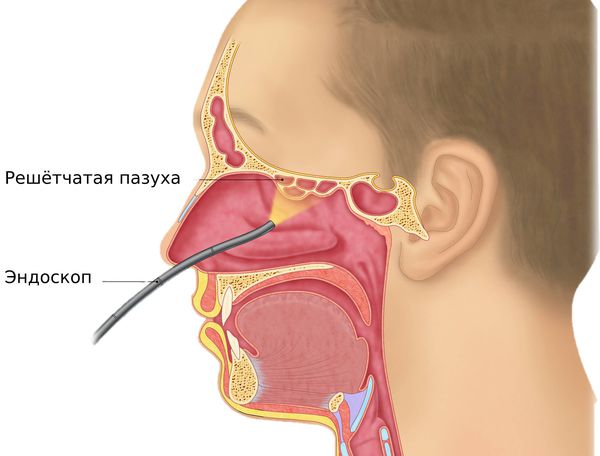
Во время осмотра врач-отоларинголог выполняет видеоэндоскопию носа, носоглотки, глотки и гортани. Исследование выполняется с помощью специального прибора (видеоэндоскопа), который представляет собой тонкую оптическую трубку с источником света и окуляром с камерой. Полученное изображение выводится на монитор.
Видеоэндоскопия не имеет абсолютных противопоказаний. Процедура занимает не более 10 – 15 минут, от пациента не требуется специальной подготовки, поэтому она проводится в день обращения. Исследование позволяет диагностировать полипы и другие образования, выявить искривление носовой перегородки, тщательно исследовать носоглотку и внутренние структуры полости носа.
При необходимости обследование дополняется магнитно-резонансной томографией с контрастированием (при подозрении на полип или опухоль), консультацией невролога или нейрохирурга.
Дифференциальная диагностика
Дифференциальную диагностику мукоцеле проводят со следующими патологиями:
Лечение мукоцеле
Лечение мукоцеле только хирургическое. Операцию нельзя откладывать, так как консервативное лечение неэффективно, а деструктивные изменения продолжаются. Кроме того, существует угроза инфицирования и развития грозных гнойных внутричерепных осложнений.
Эндоназальное вскрытие с эндоскопическим контролем проводится под местным обезболиванием. Операция не требует введения в сформированное соустье дренажной трубки, что значительно сокращает сроки пребывания в стационаре.
Благодаря современным подходам операции дают хорошие клинические и косметические результаты.
Прогноз. Профилактика
Проблема мукоцеле остаётся актуальной. Учёные продолжаются изучать это заболевание и разрабатывают новые методы его диагностики и лечения.