Мягкая гипертензия это что
О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
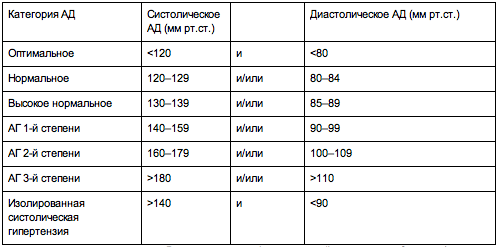
Степени артериальной гипертензии
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
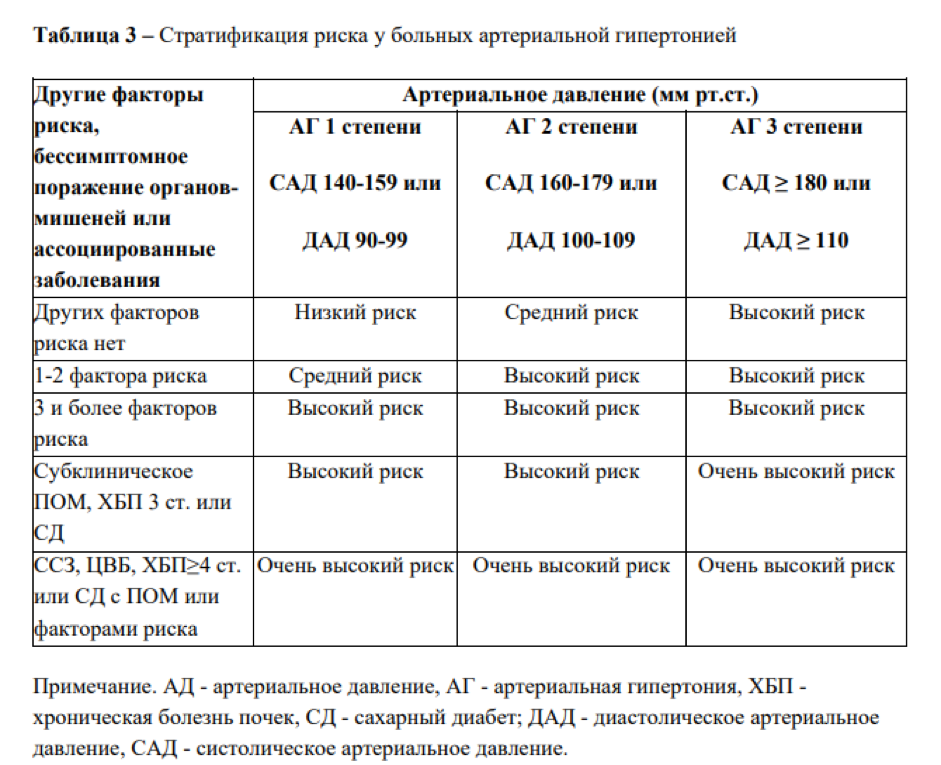
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Гипертония: причины, степени, стадии, симптомы, лечение
Гипертония, или артериальная гипертензия – состояние, характеризующееся стабильным, то есть выявленным при неоднократных измерениях, повышением артериального давления. Сопровождая многие заболевания, она считается фактором риска развития опасных осложнений со стороны сердечно-сосудистой системы, включая инсульт и инфаркт миокарда. Гипертоническая болезнь, как основная причина рассматриваемой патологии, требует приема лекарственных препаратов, нормализации образа жизни пациента и питания.
Кровяное давление представляет собой силу, с которой циркулирующая кровь действует на стенки сосудов. Такое давление в момент сокращения сердца называется систолическим, а в период его расслабления – диастолическим. Диапазон нормальных значений для этих показателей достаточно широкий.
В ходе многочисленных наблюдений [1] ученые пришли к выводу, что риск сердечно-сосудистых осложнений возрастает при каждом дополнительном увеличении АД на 10 мм рт. ст. уже начиная с уровня 115/75 мм рт. ст. Однако целесообразным оказалось медикаментозное снижение давления лишь выше 140/90 мм. рт. ст., поэтому именно такое значение принимают за критерий определения артериальной гипертонии.
Причины
Классификация
Если удалось выявить заболевание, приводящее к повышению АД, артериальная гипертензия называется вторичной или симптоматической. В случае неустановленной причины гипертония считается первичной, вызванной гипертонической болезнью.
Симптомы
Часто повышение АД не сопровождается ухудшением самочувствия и может остаться незамеченным для пациента, поэтому так важно регулярно измерять артериальное давление, особенно лицам среднего и пожилого возраста.
Осложнения
Диагностика
Лечение
При умеренном и низком риске возникновения сердечно-сосудистых осложнений больному рекомендуется только изменение образа жизни, коррекция рациона, снижение веса, повышение физической активности и специальная гимнастика при гипертонии, отказ от вредных привычек на фоне регулярного измерения АД. Нередко этих мероприятий бывает достаточно для нормализации кровяного давления.
Диета при гипертонии предполагает ограничение поваренной соли, кофеина, острых, соленых, копченых и пряных блюд, продуктов с высоким содержанием жира, субпродуктов, кондитерских изделий с масляным кремом и алкогольных напитков. Допустимо употреблять вне обострения заболевания не более 5 г соли в день. Рекомендуемая суточная норма жидкости – 1-1,2 литра.
В случае безуспешного немедикаментозного лечения в течение нескольких месяцев, а также при высоком риске возникновения осложнений прибегают к гипотензивной терапии с применением лекарств от гипертонии, цель которой – снижение АД менее 140/90 мм. рт. ст. Для больных сахарным диабетом или лиц, уже страдающих патологиями сердечно-сосудистой системы, уровень целевого давления еще ниже – 130/80 мм. рт. ст.
Гипертония. Гипертензия
Терминология
Вопрос о том, чем отличается гипертония от гипертензии, является одним из наиболее часто задаваемых, и начать, по-видимому, целесообразно именно с терминологии. Мы говорим «хороший тонус», подразумевая бодрость, энергичность и готовность к действию; в противном случае уповаем на «тонизирующие» напитки. Тензором называется «мышца-напрягатель», экстензором — разгибательная мышца. Напряжения в сечении твердого тела описываются уравнениями тензорной алгебры. «Тонус» в переводе с греческого означает напряжение (напр., мышечный гипертонус — неспособность к расслаблению); практически так же переводится латинское «tensio», но с еще более механическим оттенком: подразумеваются напряжения сжатия, давления, растяжения.
Два последних слова в данном контексте являются ключевыми.
И гипертония, и гипертензия — это патологически высокое давление крови, постепенно растягивающее и истончающее сосудистые стенки. В МКБ-10 (Международная классификация болезней) в качестве нозологических единиц употребляются оба термина, причем один из них обычно следует в скобках за другим, напр.: «Гипертензивная болезнь сердца (гипертоническая болезнь сердца) с преимущественным поражением…» и т.д. Возможно, формулировки обретут однозначность в одиннадцатой редакции МКБ, принятие которой ожидается в 2018 году.
В литературе можно встретить различные трактовки терминов «гипертония» и «гипертензия», включая мнение об их абсолютной синонимичности. Однако любой лингвист знает, что абсолютные синонимы в языках (особенно в столь строгом и четком языке, как медицинский) практически не встречаются, т.е. тот или иной семантический оттенок в синонимах присутствует всегда. Поэтому в ряде источников дается иная интерпретация, простая, краткая и логично разделяющая два понятия.
Гипертоническая болезнь — это собственно заболевание, которое характеризуется (как и другие болезни) определенными причинами и факторами риска, закономерностями развития, типичными вариантами клинической картины и исхода. Артериальная гипертензия — это патофизиологический феномен повышенного кровяного давления; кроме того, это совокупность взаимосвязанных симптомов, которыми проявляется гипертоническая болезнь.
Если совсем кратко: гипертония — болезнь, гипертензия — типичный для нее синдром. (Попутно заметим, что один и тот же синдром может сопутствовать разным заболеваниям, аномалиям и состояниям).
Так или иначе, проблема хронически повышенного давления в кровеносных сосудах остается по всему миру настолько острой, что ее внемедицинскими синонимами чаще всего становятся мрачно-поэтические образы вроде «тихий убийца», «молчаливый киллер», «болезнь века», «проклятие цивилизации» и т.п. Безосновательными эти определения не назовешь: гипертонии присуща тенденция к длительному латентному или малосимптомному течению, и первый же клинический манифест, – если это гипертонический криз, инфаркт миокарда, острое нарушение мозгового кровообращения, — может оказаться фатальным.
Как и в отношении других «болезней века», эпидемиологические оценки гипертонии широко варьируют в зависимости от региона, доминирующего диагностического подхода, состава обследованных выборок и многих других факторов. По всей вероятности, клинически значимой гипертонической болезнью страдают от 20 до 50 процентов взрослого населения земного шара. Из них примерно половина об этом не знает. Из оставшейся, осведомленной половины значительная часть пациентов по разным причинам не предпринимает никаких терапевтических либо профилактических мер.
Вместе с тем, в регулярно публикуемых статистических данных о причинах ненасильственной летальности сердечнососудистые заболевания устойчиво занимают первую позицию, причем наибольший вклад в «сердечнососудистую» смертность принадлежит именно артериальной гипертензии (по крайней мере, в России это так).
Медицина не стоит на месте; благодаря интенсивному развитию теории и методологии, технологии, фармакологии, — уровень летальности от артериальной гипертензии в последние 30-40 лет удалось существенно снизить. И все же ситуация остается, мягко говоря, неудовлетворительной.
Причины
Гипертонию подразделяют на первичную (эссенциальную, т.е. возникшую и прогрессирующую как самостоятельная болезнь) и вторичную (развившуюся вследствие или на фоне иного заболевания). 80-95% случаев приходится на эссенциальную гипертонию. Один из зловещих парадоксов этого «тихого убийцы» заключается в том, что его «повадки» исследованы досконально, однако далеко не все причины и триггеры (механизмы запуска) первичной артериальной гипертензии идентифицированы, изучены и объяснены. На сегодняшний день эссенциальная гипертония считается полиэтиологическим, многопричинным заболеванием, в развитии которого играют определенную роль наследственность, аномальное строение ткани сосудистых стенок и т.д. Однако в большинстве случаев гипертонию приходится признать идиопатической: причины не установлены или заключаются в неблагоприятном сочетании индивидуальных особенностей организма.
Вторичная (симптоматическая) гипертония чаще всего обусловлена заболеваниями почек и эндокринных желез (щитовидной, поджелудочной, надпочечников и т.д.), гормонпродуцирующими опухолями, беременностью. Выделяют также ятрогенную, – досл. «происходящую от врача», — гипертонию, причиной которой является длительный прием тех или иных медикаментов, либо синдром их отмены.
Что касается факторов риска, повышающих вероятность и/или способствующих развитию гипертонии, то здесь также складывается парадоксальная ситуация. Эти факторы давным-давно выявлены, систематизированы и классифицированы, подробно описаны в любом посвященном гипертонии тексте и отлично известны любому современному человеку. Тем не менее, все успехи в плане сокращения заболеваемости и летальности обусловлены большей частью не профилактикой (т.е. минимизацией хотя бы основных факторов риска), а развитием терапевтических, — по факту уже имеющейся гипертонии, — стратегий. По крайней мере, это касается тех стран, где государственные программы борьбы с гипертонией либо вовсе не приняты, либо работают не в полную силу. Справедливости ради следует сказать, что в Российской Федерации принимается ряд мер в этом направлении, — но эффективность таких медико-социальных программ пока, увы, недостаточна. В определенной степени это связано с тем, что гипертонии весьма благоприятствует, действительно, сам способ существования т.н. цивилизованного человека, особенно проживающего в крупных городах – очень высокий темп жизни, перегрузки и бескомпромиссная конкуренция, нездоровое питание, вредоносная экологическая обстановка и пр.
Данные о том риске, который создается принадлежностью к тому или иному полу, неоднозначны: с одной стороны, в возрастной категории 30-50 лет среди гипертоников преобладают мужчины, с другой — при гормональных перестройках (например, в климактерическом периоде) гипертония чаще развивается у женщин.
Симптоматика
Известно, что т.н. «рабочее давление» является до некоторой степени индивидуальным. Известно также, что АД не остается постоянным в течение суток: снижаясь на время ночного сна, артериальное давление быстро восстанавливается перед и в период пробуждения; затем предполагается относительная стабильность, — возмущаемая, однако, дневными ситуациями и обстоятельствами.
Диагностика
Общепринятым нижним пределом АД, с которого «начинается» гипертензия, являются показатели 140/90. Однако диагноз (с необходимым нозологическим уточнением) устанавливается только после тщательного обследования. Артериальное давление измеряют множество раз, в разных условиях и ситуациях (в т.ч. под искусственной физической нагрузкой, во время сна и т.п.). Обязательной является также обширная батарея лабораторных анализов — клинических, биохимических, гормональных. Практически всегда необходима консультация нескольких профильных специалистов, например, нефролога, сосудистого хирурга, эндокринолога, офтальмолога, невропатолога. Снимается ЭКГ, производится УЗИ (ЭхоКГ, допплерография), по показаниям назначают ангиографическое и другие диагностически значимые исследования.
Лечение
Следует отчетливо понимать, что гипотензивные (снижающие давление) препараты, которые с середины прошлого века производятся фармацевтической промышленностью в огромных количествах и широчайшем ассортименте, — это сугубый паллиатив, т.е. лечение симптома без какого-либо воздействия на причины. В некоторых случаях без этого действительно не обойтись, но первоочередной задачей всегда является самое тщательное всестороннее обследование в поиске истинных причин гипертонии. Результатами диагностики будет определяться индивидуальная терапевтическая стратегия. Она может включать ангиопротекторы, модуляторы метаболизма, гормональные или антигормональные средства; в некоторых случаях методом выбора является кардио- или сосудисто-хирургическое вмешательство. При вторичной гипертензии необходимо интенсивное лечение основного заболевания (напр., гломерулонефрита, диабета и др.).
В ряде случаев, однако, наиболее эффективным лечением оказывается кардинальный пересмотр образа жизни, отказ от самоубийственных привычек, нормализация режима нагрузок и отдыха, коррекция рациона, — в сочетании с грамотным санаторно-курортным лечением и элементарной физической культурой.
Советы эрудированных друзей и многомудрых бабушек, рекламные обещания «избавить от гипертонии за 15 минут», сенсационные красочные баннеры, всплывающие там и сям в интернете («Мир в шоке: ученые долго скрывали, что гипертонию можно вылечить обычным…»), оптовая закупка всей номенклатуры мочегонных средств в ближайшей аптеке, – словом, любые виды самолечения, — опасны. Исключением является перечисленное в предыдущем абзаце.
Диагностическое обследование и курсовое лечение должно производиться в условиях стационара. С предельным вниманием следует выслушать и записать все рекомендации врача (конкретного лечащего врача в конкретной ситуации) касательно тех действий и мер, которые должны предприниматься в случае гипертонического криза. Назначенные препараты нужно принимать так, как предписано, а не так, как кажется «достаточным», «более правильным», «безопасным для печени» и т.д.; и даже не так, как указано во вкладыше-аннотации (поскольку не всегда это соответствует тому, что наблюдается в реальной клинической практике) – а только так, как назначит врач; если результат окажется недостаточным или появятся побочные эффекты, он же, лечащий врач, и скорректирует назначения (при условии, что будет немедленно проинформирован пациентом о возникших проблемах).
С тезисами данной статьи, — умышленно категоричными, — спорить можно и, наверное, нужно. Но с этиопатогенетическими и статистическими тенденциями артериальной гипертензии спорить так же опасно, как и игнорировать их. Они действуют молчаливо, терпеливо и, к несчастью, безошибочно.
МЯГКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: мягкая артериальная гипертония, риск осложнений, группа риска, факторы риска.
В работе на основании анализа результатов исследований показано, что при мягкой артериальной гипертонии риск развития сердечно-сосудистых заболеваний неодинаков и определяется многими факторами. Установлено, что пациенты с устойчивым повышением диастолического АД составляют группу повышенного риска возникновения осложнений и на них в первую очередь должны быть направлены лечебно-профилактические мероприятия.
Based on analysis of studies of mild hypertension, the author shows, that the risk of cardiovascular diseases differs and depends on many co-existing factors. The individuals having persistently elevated diastolic pressure represent a risk group for the occurrence of complications and must be the chief object of therapeutical-and-prophylactic measures.
Key words: mild hypertension, risk of complications, a risk group, risk factors.
Д.В. Небиеридзе.
Государственный центр профилактической медицины Минздрава РФ, Москва.
D. V. Nebieridze.
State Center of Preventive Medicine, Ministry of Health, Russian Federation, Moscow.
Критерии мягкой артериальной гипертонии
Исследования с вмешательством
Современная тактика ведения больных
с мягкой артериальной гипертонией
Гипертоническая болезнь
Это заболевание лечат:
Отделение кардиологии
Запись на приём Задать вопрос
Гипертоническая болезнь — патология сердца и сосудов, проявляющаяся повышением артериального давления. В патогенетическом механизме формирования заболевания огромную роль играют нарушения нейрогуморального, центрального и почечного механизмов регуляции кровяного давления.
Артериальная гипертензия относится к основополагающим факторам риска развития потенциально летальных заболеваний — инсульта и инфаркта. Именно поэтому важно знать, почему возникает гипертония, как ставится диагноз и какие лекарства используют в лечении.
Причины гипертонической болезни
Истинная гипертоническая болезнь или, как ее еще называют, эссенциальная гипертензия возникает как результат перенапряжения деятельности нервной системы. Итогом этого процесса становится нарушение процессов регуляции и поддержания оптимального кровяного давления.
Учеными установлено множество факторов, способствующих возникновению гипертензии:
чрезмерное эмоциональное перенапряжение;
ненормированный рабочий день;
злоупотребление алкоголем и табакокурением.
Доказана наследственная зависимость формирования гипертонической болезни — определено более 20 генов, которые ответственны за развитие патологии.
Симптомы гипертонии
Выраженность клинических симптомов зависит от уровня повышения давления и вовлеченности в процесс так называемых органов-мишеней. Под этим термином понимаются те органы, на которых длительное повышение давления сказывает самым неблагоприятным образом: сетчатка глаз, головной мозг, почки, сердце.
На начальной стадии пациентов обычно беспокоит головокружение и периодические головные боли. Повышение давления обычно сопровождается шумом в ушах, тошнотой, ощущением сердцебиения, пульсацией в голове.
Прогрессирование заболевания приводит к явлениям сердечной недостаточности: одышка при физической нагрузке, чувство нехватки воздуха. Хронический характер патологии сопровождается отеками ног, одутловатостью лица.
При скачках артериального давления может отмечаться расстройство зрительной функции в виде “мушек” перед глазами и снижения остроты зрения. Самый главный симптом — это повышение давления, подтвержденное инструментально!
Степени и стадии гипертонической болезни
Классифицируют гипертоническую болезнь по стадиям и степеням. Разделение на степени основано на уровне подъема давления:
I степень — подъем систолического давления свыше 139 вплоть до 159 мм рт. ст (диастолическое колеблется в интервале 90-99 мм рт. ст);
II степень — от 160 до 170 мм рт. ст. (интервал колебаний диастолического — 100-109);
III степень — давление поднимается выше 180 мм рт. ст.
Стадия гипертонии учитывает еще и степень поражения органов-мишеней:
1 стадия (низкий риск) — мягкая гипертония, при которой отсутствует поражение органов-мишеней;
2 стадия (высокий риск) — среднетяжелое или тяжелое течение болезни, при котором отмечается вовлеченность в процесс органов мишеней: гипертрофия сердца, спазм артерий сетчатки, ухудшение почечного кровотока;
3 стадия (очень высокий риск) — крайне тяжелое течение, сопровождающееся частыми гипертоническими кризами и опасными поражениями органов-мишеней в виде инсульта, инфаркта, кровоизлияний в сетчатку.
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
стенокардия — острые боли в сердце, вызванные недостатком кислорода;
инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
острая левожелудочковая недостаточность — проявляется отеком сердца.
Лечение гипертонической болезни
В терапии артериальной гипертензии используется комплексный подход. Сначала пациент проходит тщательное обследование, которое позволит исключить симптоматическую гипертонию, то есть вызванную каким-либо другим заболеванием.
Полностью излечиться от гипертонической болезни невозможно — препараты приходится в большинстве случаев принимать пожизненно под регулярным контролем АД. В лечении используются несколько групп препаратов: