На фгдс желчь в желудке что значит
Подходы к диагностике и терапии гастрита, ассоциированного с рефлюксом желчи
Рассмотрены методы диагностики гастрита, ассоциированного с билиарным рефлюксом. Анализ синдрома диспепсии, данных эндоскопического, биопсийного и функциональных исследований создает основу для эффективной терапии больного, включающей назначение антацидов
Methods of diagnostic of gastritis associated with bile reflux have been reviewed. Analysis of dyspepsia syndrome, endoscopic, biopsy and functional tests provide the base for effective therapy including prescription of antiacids and bismuth salts.
Широкое распространение в клинической практике рефлюкс-гастрита при отсутствии единого термина [2] (синонимы: гастрит типа С, щелочной гастрит, реактивная гастропатия), а также понимание механизмов формирования, стандартов диагностики и терапии делают актуальным анализ и освещение имеющихся представлений об этом варианте гастрита.
Гастрит, ассоциированный с билиарным рефлюксом (лат. refluo — течь назад), редко носит первичный характер [2, 3], преимущественно развиваясь вторично вследствие анатомических изменений, связанных с оперативным вмешательством: резекцией желудка, гастроэнтеростомией, энтеростомией, ваготомией, холецистэктомией. Несостоятельность сфинктерного аппарата, антродуоденальная дискоординация (нарушение координации между антральным, пилорическим отделами желудка и двенадцатиперстной кишкой), а также резекции части желудка, приводящая к ликвидации естественного антирефлюксного барьера, являются причиной формирования рецидивирующего заброса содержимого двенадцатиперстной кишки, содержащего желчь, в желудок с повреждением его слизистой оболочки.
Любой диагностический процесс начинается с опроса и сбора анамнеза. При наличии симптомов диспепсии, которые не носят специфического характера и в ряде случаев рефлюкс-гастрита могут отсутствовать, а также при заболеваниях и состояниях, имеющих высокую степень риска билиарного рефлюкса (желчно-каменная болезнь, состояния после резекции желудка, ваготомии и др.), необходимо проведение эндоскопического исследования с биопсией слизистой оболочки желудка для выяснения наличия, степени и стадии гастрита, а также инфицирования Helicobacter pylori (НР).
Эндоскопическая картина при рефлюкс-гастрите характеризуется гиперемией и отеком слизистой оболочки, которые распространяются циркулярно от пилорического отдела в проксимальном направлении. При этом на ней часто обнаруживаются пятна желчи, отмечается видимый заброс желчи из двенадцатиперстной кишки в желудок или высокое содержание желчи в просвете желудка.
«Золотого стандарта» диагностики дуоденогастрального рефлюкса пока не существует. В качестве метода функциональной диагностики используют 24-часовую рН-метрию, рентгеноскопию и ультразвуковое исследование желудка. Основным методом диагностики билиарных забросов в настоящее время является рН-мониторирующая система Bilitec 2000, которая довольно качественно оценивает желчный рефлюкс и рН в желудке. Barrett M. W. с соавторами [4] показали высокую чувствительность данного устройства для мониторирования желчного рефлюкса in vivo, но несколько меньшую in vitro, с частотой ложноотрицательных результатов около 23%. В кислых условиях объем абсорбции билирубина, определяемый данным прибором, уменьшается, что может привести к росту ложноотрицательных результатов и, соответственно, уменьшению ложноположительных. Хотя этот метод не может быть отнесен к «золотым стандартам» дуоденогастрального рефлюкса, но он наиболее удобен и употребим для динамического мониторинга рефлюкса желчи [5].
Чем же опасен рефлюкс содержимого двенадцатиперстной кишки в желудок, какие структурные изменения происходят в слизистой оболочке желудка под воздействием дуоденального рефлюксата?
Известно, что желчные кислоты, обладающие детергентными свойствами, способствуют солюбилизации липидов мембран поверхностного эпителия, при этом их негативное влияние в отношении эпителия зависит от их концентрации, конъюгации и рН окружающей среды, а также от продолжительности времени, в течение которого слизистая оболочка подвергается действию желчи [6]. При низких значениях рН слизистую оболочку повреждают только тауриновые конъюгаты, а при высоких значениях рН (например, в культе желудка после операции) именно неконъюгированные желчные кислоты оказывают негативный эффект. Помимо собственно желчных кислот лизолецитин, образующийся под воздействием панкреатической фосфолипазы А из лецитина, обладает повреждающим действием, с увеличением обратной диффузии ионов водорода, а также усилением высвобождения гистамина и гастрина. В последние годы обсуждается и возможное взаимодействие желчных кислот с определенным подтипом мускариновых рецепторов, локализованных на главных клетках, вследствие чего в слизистой оболочке желудка развивается активное воспаление, атрофия желез, интестинальная метаплазия и очаговая гиперплазия [7].
Помимо этого, забросы желчи, меняя химический состав поверхности слизистой оболочки, могут потенцировать действие других патогенных факторов: инфекции НР и желудочного сока [8, 9]. Chen S. L. с соавторами [10], оценивая влияние билиарного рефлюкса на выраженность повреждений слизистой оболочки желудка у 49 пациентов с диспепсией и хроническим гастритом, не установили взаимосвязи между длительностью дуоденального рефлюкса и pH в полости желудка, что свидетельствует о наличии сложных механизмов обратной связи, включающих регулирование секреторной и эвакуаторной функции желудка. Вместе с тем степень изменений слизистой оболочки, как и колонизация инфекцией НР, коррелировали с длительностью билиарного рефлюкса. При этом полученные данные отчетливо демонстрировали взаимосвязь между билиарным рефлюксом и выраженностью повреждения слизистой оболочки желудка. Так, выраженный рефлюкс коррелировал с активным воспалением (r = 0,3949, P
М. Ф. Осипенко*, доктор медицинских наук, профессор
М. А. Ливзан**, доктор медицинских наук
* ГОУ ВПО «Новосибирский государственный медицинский университет Минздравсоцразвития России», Новосибирск
** ГОУ ВПО «Омская государственная медицинская академия Минздравсоцразвития России», Омск
Билиарный рефлюкс-гастрит
Билиарный рефлюкс-гастрит – это воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
МКБ-10
Общие сведения
Причины
Развитие билиарного рефлюкс-гастрита во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение билиарного рефлюкс-гастрита. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в современной гастроэнтерологии выделяют следующие виды патологии:
Симптомы рефлюкс-гастрита
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник. Болевые ощущения развиваются во время или после обильного приема пищи и носят тупой, ноющий характер. После еды отмечается чувство тяжести и переполнения желудка.
Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой кислым, рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию. Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Диагностика
Для правильной постановки диагноза билиарный рефлюкс-гастрит необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и др.) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом. Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение билиарного рефлюкс-гастрита
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна.
Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов. Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и др.).
Прогноз и профилактика
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
На фгдс желчь в желудке что значит
г. Москва, м. Тульская
Варшавское шоссе,11
Фамилия Имя Отчество
Врач-онколог, кардиолог, терапевт
Вы прошли гастроскопию желудка и в заключении об обследовании, врач-эндоскопист вам написал что-то в духе «наблюдается заброс желчи в желудок». Что это значит? Должна ли в норме быть желчь в желудке или не должна? Хорошо это или плохо для здоровья?
Если врач-эндоскопист одновременно не является врачом-гастроэнтерологом, то пока вы не проконсультируетесь со своим врачом на счет такого симптома, то будете пребывать в неведении и беспокоиться.
Желчь – это жёлтая, коричневая или зеленоватая, очень горькая на вкус, имеющая специфический запах жидкость.
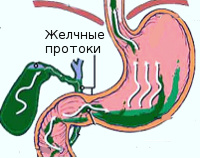
Она образуется в клетках печени, накапливается в желчном пузыре и по мере необходимости поступает в двенадцатиперстную кишку для обеспечения процесса переваривания пищи.
В норме, в желудке желчи быть не должно. Ее попаданию в желудок препятствует пилорический сфинктер (привратник) – мышечное кольцо между желудком и 12перстной кишкой, а также односторонним направлением перистальтики (естественного волнообразного сокращения мышц) ЖКТ от ротового к анальному отверстию.
Причины появления желчи в желудке
С одной стороны, это может быть реакция на само обследование – гастроскопию желудка, если вы пренебрегли качественной подготовкой — покушали не ту пищу, не соблюли необходимый интервал голодания.
В этом случае, раздражение нервных окончаний при обследовании будет намного сильнее и в большинстве случаев провоцирует рвотный рефлекс. На фоне рвоты желчь и забрасывается в желудок.
Чтобы избежать таких «прелестей» приходите на обследование натощак и тщательно к нему готовьтесь.
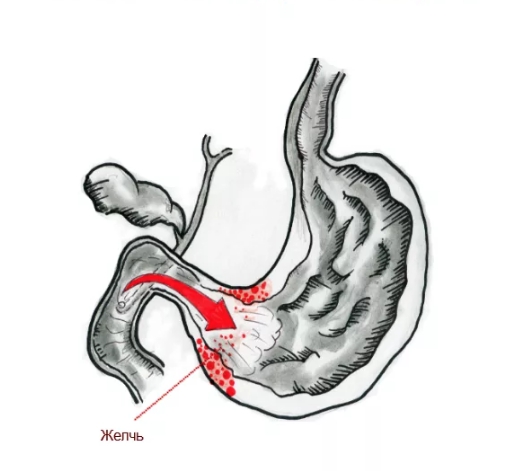
С другой стороны, присутствие желчи в желудке может указывать на наличие дуодено-гастрального рефлюкса. Это ситуация, когда пилорический сфинктер (привратник) слабо справляется со своей функцией и содержимое 12перстной кишки попадает в желудок.
Также это может указывать на хронические воспалительные процессы в 12перстной кишке.
Для подтверждения диагноза «дуодено-гастральный рефлюкс» необходимо сделать рентгеноскопию как более подходящий для диагностики этого нарушения метод обследования.
Длительное воздействие содержащихся в желчи желчных кислот на слизистую оболочку желудка вызывает дистрофические и некротические изменения поверхностного эпителия желудка и приводит к состоянию, называемому рефлюкс-гастритом (химико-токсический гастрит), а в последствии и язвам желудка.
Что с этим делать и как лечить?
Для устранения причин заброса желчи в желудок, необходимо проконсультироваться с врачом-гастроэнтерологом. Выяснив всю клиническую картину состояния здоровья вашего ЖКТ, врач сможет назначить вам эффективное лечение.
В нашей клинике, вы сможете все свои вопросы по здоровью ЖКТ решить с доктором Алеком Николаевичем Сафаровым, который имеет сразу несколько нужных вам специализаций – врач-эндоскопист (проведет вам гастроскопию заботливо и без боли), врач-гастроэнтеролог, врач-УЗИ.
Мы будем рады помочь вам решить все беспокоящие вас вопросы с ЖКТ.
Заполните заявку в форме или позвоните нам по телефонам — 8 (495) 201-64-62, 8 (495) 201-96-92.
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.