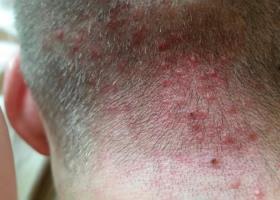
На голове простудные прыщи чем лечить
Прыщи на голове
Общие сведения
Появление прыщей на любом участке тела является не только косметической, но и медицинской проблемой. Как правило, прыщи на коже головы под волосами появляются вследствие тех же причин, что и на других участках тела. Однако их развитие провоцируют и другие факторы, как то слишком редкое или, наоборот, очень частое мытье волос. Именно поэтому очень важно с детства учить ребенка правильно относиться к вопросам личной гигиены.
Чаще такие образования на коже появляются у мужчин, но и женщины периодически могут отмечать подобные образования.
Иногда для того, чтобы избавиться от таких проявлений, достаточно всего лишь скорректировать образ жизни, подход к питанию и гигиене. При появлении прыщей на коже головы или на затылке в некоторых случаях целесообразно и применение медикаментозных средств.
Подробнее о причинах появления таких образований, а также о возможных способах лечения речь пойдет в этой статье.
Патогенез
На кожных покровах головы пот и сало образуют так называемую гидролипидную пленку, обеспечивающую защиту от размножения патогенов и обезвоживания. Если через защитную пленку проникают бактерии, они забивают поры, негативно воздействуя на дыхание кожных покровов. Как следствие, развиваются воспалительные процессы и образуются прыщи. На фоне таких патологических изменений часто отмечается усиленное выпадение волос.
Классификация
Прыщи на волосистой части головы подразделяются на несколько видов в зависимости от особенностей патологического процесса:
Причины
Говоря о том, почему появляются прыщи на голове под волосами, следует отметить, что очень часто такие образования на коже свидетельствуют о проблемах с кожными покровами.
Причины, вследствие которых появляются гнойные прыщи или обычные комедоны на голове в волосах, могут быть следующими:
Симптомы
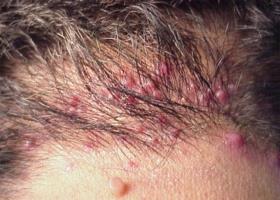
Воспалительные образования красные, имеют гнойное включение. Они чешутся, болят, при расчесывании легко повреждаются. Как следствие, инфекционный процесс может распространяться.
Выпадение волос в таком случае происходит не всегда. Однако самостоятельное выдавливание прыщей иногда приводит к появлению рубцов или распространению инфекции, что, в свою очередь, провоцирует потерю волос.
Анализы и диагностика
Чтобы установить причину заболевания и устранить ее, врач практикует осмотр, лабораторный анализ.
Лечение
Схема того, как лечить прыщи на голове, зависит от причин, спровоцировавших эти проявления. В процессе лечения могут использоваться как медикаментозные средства, так и другие методы. Важно также подобрать походящий шампунь и другие средства по уходу.
Почему возникают и как проявляются гнойничковые заболевания кожи
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Наиболее широко распространены следующие гнойничковые заболевания:
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
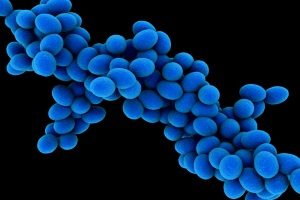
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

В процесс чаще всего вовлекаются следующие участки:
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
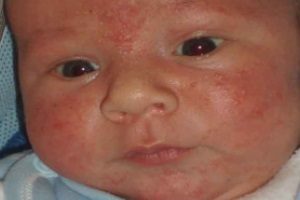
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
Экзантема может быть единственным признаком.

Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
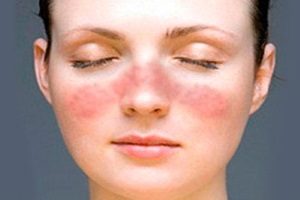
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
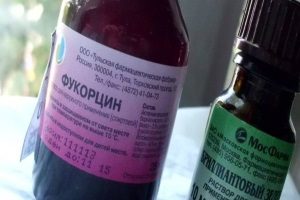
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
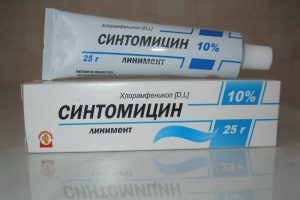
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.
Простудные прыщи
Понять о различных заболеваниях можно, посмотрев на кожу. У здорового человека она имеет легкий румянец и ровный тон, каких-либо высыпаний или пятен не наблюдается. При переохлаждении очень часто появляются простудные прыщи, которые приносят сильную боль. Уплотнения не только имеют большой размер, но и гноятся, что также причиняет неудобства. Замаскировать такой угорь практически невозможно, так как он чаще бордового или синеватого цвета. Важно знать, как избавиться от простудных прыщей на лице и предотвратить воспаление в будущем. При правильном подходе проблема больше не вернется, а следы быстро исчезнут.
Как отличить простуду от других высыпаний
Угри имеют яркие симптомы, по которым сразу удается установить диагноз. В большинстве случаев выскакивает на носу простудный прыщ (чуть реже на лбу или подбородке), имеет красный или фиолетовый цвет, большой размер, внутри угря находится гной. Область вокруг отечная и красноватая. Дотронуться, а тем более выдавить такой прыщ, невозможно. Любое прикосновение приносит сильную боль, которая будто пронзает участок тела. В основном поражается кожа лица, чуть реже заметить шишки можно и на спине. Ужасную боль вызывают множественные прыщи на попе или половых органах.
Женщин часто беспокоит то, как выглядит высыпание на лице, поэтому они стараются замаскировать проблему тональными кремами. Если это не удается, то некоторые пытаются выдавить ненавистный прыщ. Делать это ни в коем случае нельзя! Гной может выйти не наружу, а под кожу и попасть в кровь. В таком случае инфекция быстро перейдет на близко расположенные ткани, иногда и на внутренние органы.
Основные причины недуга
Главная причина, по которой появляются простудные прыщи на голове и теле – переохлаждение организма. Подобное может произойти не только зимой или осенью, но и в теплое время года. Людям со слабым иммунитетом достаточно посидеть под кондиционером или на сквозняке, искупаться в холодном водоеме (очень часто прыщи на половых губах образовываются после купания и хождения в мокром купальнике в прохладную погоду) или выйти на балкон без теплой одежды на минутку. Ослабление иммунной системы происходит из-за следующих причин:
Простудные прыщи на теле не появляются просто так, они указывают на воспаления во внутренних органах. Например, болезненная сыпь около губ говорит о наличии инфекционных болезней, переохлаждении или обветривании (часто бывает у детей или взрослых, которые облизывают губы на ветру). Акне на подбородке сигнализируют о воспалении желудочно-кишечного тракта или хроническом заболевании. Множественная гнойная сыпь на лбу и в области висков указывает на проблемы с кишечником, возможно, в нем скопились токсины. По угрям около линии роста волос можно сделать вывод о патологиях желчного пузыря. На носу расположены сальные железы, поэтому их загрязнение приводит к закупорке и появлению прыщиков. Однако это может быть симптомом болезней системы кровообращения. Следует изучить причины и лечение патологии, чтобы избавиться от проблемы на долгое время.
Если недуг появляется постоянно и затрагивает обширные зоны, то необходима комплексная терапия. В некоторых случаях выяснить самостоятельно провоцирующие факторы не представляется возможным. Рекомендуется перед тем, как лечить простудные высыпания обратиться для начала к терапевту. Специалист назначит необходимые обследования (сдачу анализов крови и мочи, ультразвуковое исследование внутренних органов, соскобы с пораженной дермы), а затем выпишет лечение. Многим пациентам требуется консультация дерматолога и эндокринолога. Женщинам следует посетить гинеколога, если появились прыщи на половых губах, сопровождающиеся тянущимися болями в животе.
Медикаментозное лечение
Как уже было сказано ранее, при частом появлении недуга следует обязательно пройти обследование и выяснить причину. Если же большой угорь появился первый раз, то можно попробовать вылечить его с помощью доступных лекарств. Как избавиться от простудных прыщей на лице, используя аптечные средства:
Витамины и иммуномодуляторы положительно влияют на защитные функции организма, активизируя их работу. Сильный иммунитет способен самостоятельно победить недуг, поэтому необходимо принимать витаминные и минеральные комплексы.
Как лечить простудный прыщ без медикаментов? Из нетрадиционных методов можно попробовать такие простые средства, как масло чайного дерева или глиняные маски. Различные масла подсушивают прыщи, убирая воспаление и покраснение. Наносят несколько раз в сутки точечно (в чистом виде) только на больные области. Голубую или зеленую глину разводят теплой водой, наносят на лицо и ждут до высыхания. Затем смывают и смазывают покровы увлажняющим кремом. Нередко в домашние маски добавляют масло чайного дерева, персика, цитрусовых. Некоторые вместо воды используют отвар ромашки для приготовления смеси.
Стоит запомнить, чем лечить воспаление нельзя. Не рекомендуется обрабатывать агрессивными растворами высыпания на слизистых, например, прыщи на половых губах. Подобное вызовет сильнейший химический ожог и повреждения оболочек. При гнойниках на гениталиях следует обращаться к специалисту, ведь такой симптом нередко указывает на наличие венерических заболеваний.
Профилактические меры
К сожалению, организм не вырабатывает иммунитет к различным высыпаниям на коже. Недуг может появиться в любой момент и испортить настроение. Огромное влияние на состояние кожи оказывает питание, режим работы и отдыха (спать необходимо не менее 8 часов в сутки), занятия спортом. Активный образ жизни с правильным распорядком дня гарантирует хорошее здоровье всего организма. По этой причине рекомендуется придерживаться простых рекомендаций, помогающих снизить вероятность повторного возникновения угря:
Женщинам нужно обязательно снимать макияж перед сном, давая дерме отдохнуть хотя бы ночью. Многие мужчины являются противниками каких-либо средств для ухода за кожей, а зря. Использовать косметику для удаления ороговевшего слоя, состоящего из жира, грязи и отмерших частичек дермы, просто необходимо для любого типа кожи. Одеваться следует всегда по погоде, то есть нельзя замерзать или перегреваться. Летом очень часто встречаются простудные прыщи на голове и спине у людей, которые сначала вспотели на улице, а потом зашли в помещение с кондиционером.
Что запрещается делать при прыщах
Начать лечение несвоевременно – не самое плохое, что можно сделать. Иногда заболевший старается как можно быстрее избавиться от дефекта на лице, делая все возможное и невозможное. К примеру, часть людей обожает выдавливать угри, причем делать это в не совсем стерильных условиях. Такое отношение к собственному здоровью приводит к сильнейшему воспалению и инфицированию огромных областей. Давить простудные прыщи на спине, лице или голове категорически запрещено!