Нарост на глазу что делать
Шишка на веке глаза
Выпуклое образование на веке в виде шишки – не редкость. Причины этой патологии могут быть различны, но в любом случае шишку на веке не стоит оставлять без внимания. Образование может развиться как на нижнем, так и на верхнем веке. Оно может не причинять иных неудобств, кроме эстетического дискомфорта, а может болеть и нагнаиваться. Выпуклость обычно имеет округлую или вытянутую форму. Она может на протяжении длительного времени не меняться в размерах, а иногда, наоборот, увеличивается стремительно. Рассмотрим причины образования шишек на веке и способы их лечения.
1. Халязион
Шишки этого типа встречаются довольно часто. Они развиваются из сальной железы, у которой закупорен проток. Такое образование ещё называют «градильной шишкой» или «холодным ячменём». Продолжающаяся выработка секрета сальной железы приводит к скоплению вязкой массы в капсуле, которая растягивается и уплотняется, принимая форму плотного комочка. При пальпации содержимое под кожей ощущается как подвижный шарик.
Холодный ячмень развивается медленными темпами, поэтому не вызывает болезненных ощущений. Только сформировавшаяся твёрдая капсула может при сдавливании причинять боль. Если халязион не лечить, он может преобразоваться в кисту. По мере развития шишки возрастает и риск осложнений: воспаления, образования гнойного свища, грануляции.
Видео нашего специалиста о заболевании и его лечении
Известны случаи, когда халязион самопроизвольно рассасывался без медицинского вмешательства. Однако чаще всего это образование не имеет обратного развития и требует оперативной и консервативной помощи. Лечение такой шишки на веке назначает офтальмолог. Если халязион небольшой и не застарелый, можно ограничиться УВЧ-терапией, мазями и глазными каплями. Более тяжёлые случаи лечатся путём инъекционного введения в полость капсулы кортикостероидов. Дополнением к уколу могут стать также препараты местного действия (офлоксацин, дексаметазон, сульфацил натрия, гадрокортизон, левофлоксацин, тетрациклиновая мазь).
Если медикаментозная терапия неэффективна, врач принимает решение о хирургическом лечении. Операция по удалению халязиона проходит под местной анестезией и длится не дольше 15 минут.
2. Ячмень
Ячмень встречается чаще, чем халязион. Этот вид шишки на нижнем или верхнем веке обусловлен воспалением фолликула (луковицы) ресницы. При этом также закупоривается проток сальной железы. Ячмень развивается в течение нескольких дней или даже часов, может возникать как у взрослых, так и у детей. Чаще систематическое появление ячменей отмечается у людей с ослабленным иммунитетом или сменивших место жительства на зону с более суровым климатом, а также у лиц, подверженных постоянному действию стрессогенных факторов.
По происхождению выделяют две разновидности ячменя. Воспаление может быть внешним (когда нагнаивается сальная железа) и внутренним (когда очаг воспаления расположен в мемболиевой железе).
Для развития внешнего ячменя характерны субъективные ощущения, похожие на попадание инородного тела в глаз. Начальная стадия также может сопровождаться колющей болью. Внешний ячмень визуально проявляется как покраснение и отёк века. Внутренний обычно не так заметен, но дискомфорта и болевых ощущений доставляет даже больше.
Без лечения ячмень в течение нескольких дней развивается до гнойника, который вскрывается с выделением гнойного содержимого. Это приносит облегчение, но открытая рана опасна вероятностью повторного инфицирования.
Лучше начинать лечить ячмень, не дожидаясь самопроизвольного прорыва гнойника. Это позволяет избавиться от болезненной шишки быстрее и с меньшим риском осложнений. Если всё-таки не хватает смелости или времени посетить офтальмолога, следует помнить, что продолжительное нагноение века очень опасно. Если ячмень не вскрывается дольше двух недель, необходимо оперативное лечение. Офтальмохирург под местной анестезией удалит гнойник и даст рекомендации по дальнейшей обработке века. Чаще всего терапия развивающегося или уже вскрывшегося ячменя включает капли и мазы, в состав которых входят антибиотики (альбуцид, гентамицин, эритромицин, тетрациклиновая мазь).
3. Миллумы (просянки)
Этот вид шишек встречается с равной частотой на верхнем и нижнем веке. Просянки могут иметь размер от макового до рисового зерна и, как правило, образуются группами. Миллумы наиболее безобидные из всех образований и доставляют только эстетический дискомфорт. По своей сути это белые угри, локализованные в области век.
Удаление просянок стоит делать только у косметолога. Поскольку они не несут риск осложнений, то считаются не офтальмологическим заболеванием, а относятся к компетенции дерматолога-косметолога.
Профилактика миллумов включает уход за веками, своевременное удаление ороговевших клеток эпидермиса, обеспечение чистоты протоков сальных желез и пор кожи вокруг глаз, а также сбалансированное питание, исключающее чрезмерное употребление жирной пищи.
4. Ксантелазма
Этот тип шишек на веке скорее похож на плоскую бляшку. Выявлена связь развития таких образований с хроническими нарушениями обмена веществ. Чаще всего ксантелазмы появляются у женщин, страдающих диабетом, гиперхолестеринемией, патологиями эндокринной системы.
Эти плоские образования лишь отчасти возвышаются над кожей и имеют желтоватый оттенок. Располагаться они могут не только на веке, но и в области вокруг глаз. В большинстве случаев ксантелазмы «высыпают» на коже группами. Самостоятельно они не рассасываются. Косметическое удаление возможно, но следует понимать, что неустранённая причина их образования может привести к появлению новых бляшек. Следует сосредоточиться на лечении основного заболевания, а уже после этого обращаться за косметической помощью.
5. Папиллома
Возбудитель доброкачественных образований под названием «папилломы» – папилломавирус человека. Чаще всего инфицирование этим вирусом происходит во время рождения от матери к ребёнку, но заболевание также может приобретаться в течение жизни при контакте с заражёнными людьми. Вирус может проявляться практически на любых участках кожи и слизистых в виде наростов округлой формы. Папиллома, как правило, безболезненна. Однако её трудно назвать «эстетически привлекательной», поэтому она доставляет существенный дискомфорт.
Отличить папиллому от других видов образований можно по следующим признакам:
Стоит заметить, что нарост с гладкой поверхностью не является папилломой, и его необходимо исследовать у онколога.
Лечение папиллом должно быть комплексным. Хирургическое удаление проводит дерматолог. Он же исследует тип вируса и назначает медикаментозное лечение. Дело в том, что проявление заболевания в одной точке не означает, что не заражён весь организм. Вирус подавляется иммунитетом, но перемещается с током крови. Некоторые типы папилломавируса человека очень опасны высокой вероятностью перерождения кожных образований. Только опытный дерматолог может назначить адекватное лечение, опираясь на результаты диагностики. Существенное значение в терапии папиллом имеют меры повышения общего иммунного статуса.
Бородавка на верхнем или нижнем веке глаза встречается довольно часто и причиняет пациенту значительный дискомфорт. Помимо того, что это косметический дефект, при появлении бородавок могут возникать и другие трудности.
Причины бородавок на веке глаза
Бородавка на веке глаза возникает при увеличении в размере тканей века. Чаще всего причина этого кроется в инфицировании вирусом папилломы человека. Обычно инфицирование происходит бытовым путем, то есть во время прикосновения рук с бородавками к глазам. Вирус проникает внутрь организма через небольшие трещинки или травмы на коже века. При этом симптомы заболевания развиваются не сразу. Как правило, предрасполагающим фактором служат неблагоприятные условия, позволяющие вирусу активизироваться. Это приводит к появлению бородавки на веке.
Неблагоприятные условия включают:
Виды бородавок на коже век
Чаще всего бородавки располагаются на крайней области век глаз, которая граничит с ресничным краем. Размер и форма их различаются. В ряде случаев бородавки формируются в уголках глаз.
По форме различают следующие типы образований:
Обычные бородавки представлены в виде куполообразных плотных образований с неровной поверхностью. Цвет новообразований может быть телесным или темно-коричневым. Плоские бородавки имеют ровную поверхность и едва заметно возвышаются над уровнем кожи. Этот тип образований склонен к разрастанию. Пальцевидные бородавки имеют грубую поверхность и удлиненную форму. Нитевидные бородавки по-другому называют акрохордами. Они мягкие, телесного цвета и иногда срастаются между собой, образуя так называемый петушиный хохолок. Нитевидные бородавки чаще других формируются на коже век глаз. Они склонны к травмированию. Обычно такой тип образования начинает формироваться из небольшого узелка, постепенно приобретая овальную вытянутую форму. При этом иногда форма акрохорды так и остается круглой.
Лечение бородавок на веках глаз
Обычно бородавки на нижнем или верхнем веке не проходят сами по себе, а требуют медицинского вмешательства. Из-за особенностей локализации этих образований, они часто травмируются, поэтому лечение нужно проводить как можно скорее.
Традиционные методы лечения
Существует несколько способов, которые позволяют избавиться от бородавок на веках глаза:
Можно использовать методики традиционной хирургии или электрокоагуляцию. Однако эти способы менее предпочтительны, так как приводят к появлению шрамов.
Лазерное удаление является простым и быстрым способом избавиться от бородавок. После местного обезболивания раствором новокаина пациент надевает специальные защитные очки. Врач направляет лазерный луч непосредственно на зону бородавки и проводит его выжигание. Для полного заживления образовавшегося дефекта требуется около недели.
Радиоволновая терапия проводится с использованием радиоволны с высокой частотой. В результате происходит разрушение ткани аналогично лазерной коагуляции.
При криотерапии используется жидкий азот. Методика эта популярна из-за простоты и быстроты выполнения. Бородавка при этом попросту вымораживается.
Народные методы лечения
Существуют и народные методики, которые помогают избавиться от бородавок на веках. Так как в результате неверного подхода могут развиться нежелательные побочные эффекты, не желательно применять их самостоятельно. Обычно для лечения новообразований используют сок чистотела, который наносят в течение1-2 недель ежедневно. Также применяют сок кислого яблока, чесночную кашицу. Заменить их можно препаратов «Суперчистотел», который приобретают в аптеке. При этом стоит отметить, что при неосторожном прижигании на месте бородавок остаются грубые рубцы.
Профилактика бородавок на веках
Вне зависимости от способа лечения образований на веках, нужно обратить внимание на иммунитет. Следует провести работу по укреплению иммунных сил организма, а также выполнять профилактические мероприятия, включающие:
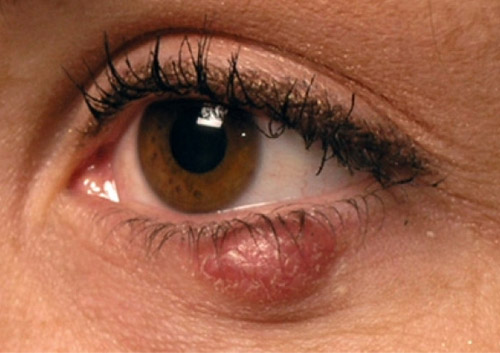
Халязион века: симптомы, причины, лечение
Некоторые офтальмологические заболевания ошибочно воспринимаются пациентами как косметический дефект, который не доставляет существенного дискомфорта и потому не требует лечения. К таким патологиям относится халязион — хроническое воспаление мейбомиевой железы, которое известно в народе как градина.
Ситуация осложняется тем, что большинство больных не знают, что такое халязион, и могут годами игнорировать его существование. Это способно привести к образованию свища, через который содержимое новообразования может попасть на роговицу и слизистые оболочки, вызывая их инфицирование.
Также запущенное новообразование негативно отражается на эстетике лица и может навсегда изменить форму глазной щели.
Что такое халязион?
В офтальмологии халязион века — это доброкачественный опухолевидный нарост. Он представляет собой закрытую в толще подвижного века капсулу, наполненную сальным секретом, иногда гноем и отмершими частичками эпителия. При ближайшем рассмотрении оказывается, что халязион — это воспаленная мейбомиевая железа, соединенная с поверхностью тонкими протоками, открывающимися на соприкасающиеся с глазом слизистые оболочки век. Эти структуры располагаются в хрящах нижних и верхних век и отвечают за защиту роговицы. Они выделяют секрет, образующий защитную пленку, препятствующую испарению слез и уменьшающую трение между веком и поверхностью глаза.
При определенных условиях происходит закупорка этих протоков, начинает развиватьсяхалязион. Сначала в железе внутри века скапливается вырабатываемый ею секрет, затем он растягивает ее стенки, что провоцирует вялотекущее воспаление. На начальном этапе процесс выглядит как ячмень, но располагается не по краю века, а на некотором расстоянии от него. В отличие от ячменя халязион глаза не сопровождается болью и выглядит как обычное уплотнение телесного цвета с внешней стороны и сероватое со стороны слизистой, соприкасающейся с глазом.
Несмотря на отсутствие остро протекающего воспалительного процесса, в полости халязиона может содержаться гнойный экссудат.
Узнать, что такое халязион на глазу, больше других рискуют дети и взрослые старше 35 лет. У подростков и молодых людей эта патология возникает крайне редко. При постановке диагноза врачу предстоит дифференцировать халязион с ячменем, увеитом, кератитом и другими воспалительными заболеваниями на веках и наружных оболочках глаза.
Причины возникновения
Основной причиной появления халязиона является закупорка протока мейбомиевой железы с последующим воспалительным процессом. В большинстве случаев источником проблем служит первичное воспаление края века или непосредственно железы. Также халязион имеет вторичные причины, то есть не связанные с заболеваниями глаз. Среди них врачи называют соматические патологии:
Еще одной распространенной причиной возникновения халязиона является нарушение гигиены глаз:
Также халязион может развиваться на фоне онкологии других органов или непосредственно века. В первом случае новообразование возникает после химиотерапии из-за общего снижения иммунитета, а во втором оно может быть злокачественным новообразованием, которое принимают за халязион.
Этапы развития
Независимо от того, какие наблюдаются причины возникновения халязиона, развивается он всегда по стандартной схеме. Офтальмологи выделяют 3 основных этапа формирования халязиона на глазу:
Иногда при отсутствии терапии и сохранении факторов, повлиявших на формирование опухоли на глазу, процесс роста халязиона осложняется интенсивным воспалением. При этом, помимо жирового секрета, в капсуле может накапливаться гнойный экссудат. Он способен расплавить оболочку халязиона и привести к самопроизвольному вытеканию его содержимого на наружную поверхность века или, что происходит чаще, на роговицу глаза. В первом случае на месте новообразования остается очаг, формируется свищ — протока, которая периодически вскрывается, из нее выходит содержимое железы. Во втором случае, помимо формирования свища, есть вероятность распространения инфекции на оболочки глаза.
Симптомы
При халязионе симптомы не схожи с воспалительными заболеваниями век, хотя внешний вид новообразования на разных стадиях развития может напоминать ячмень, блефарит, конъюнктивит и другие патологии. От них его отличает медленное развитие и отсутствие клинической картины, характерной для острого воспаления.
Отличить халязион от упомянутых патологий можно по следующим признакам:
Основными симптомами этого заболевания глаз офтальмологи называют постепенно нарастающее ощущение инородного предмета под веком, в месте, где располагается измененная мейбомиева железа. Визуально глаз может показаться меньше другого из-за утолщения века. Появляется это чувство при достижении горошинкой диаметра около 3-5 мм. Вместе с этим пациента могут беспокоить:
Когда диаметр новообразования превышает 5 мм, халязион века не просто раздражает оболочки глаза, но и оказывает на них постоянное давление. Помимо уже упомянутых зуда, слезотечения и шелушения кожи, такое крупное новообразование способно влиять на остроту зрения. Оно давит на глазное яблоко, что приводит к повышению глазного давления и помутнению картинки. Также халязион может вызвать повреждение роговицы с ее последующим утолщением или помутнением. Все это провоцирует значительное ухудшение зрения.
Наиболее выраженный дискомфорт вызывает халязион верхнего века. На нем образуются более крупные капсулы. Влияет на степень дискомфорта и участие века в увлажнении глаза — верхняя подвижная кожистая складка совершает движения с более широкой амплитудой, чем нижняя, поэтому любая припухлость на ней ощущается лучше. Эта разновидность халязиона также более заметна визуально — при поражении верхней части глазной щели органы зрения выглядят асимметричными, нарушается механизм моргания.
В периоды обострения халязион увеличивается в размерах, натягивает кожу и приподнимает внутреннюю оболочку века, из-за чего пациента беспокоит:
Чаще всего описанные симптомы появляются зимой, после переохлаждения. Также обостряется халязион летом после открытия пляжного сезона, у отдыхающих в других климатических регионах. Статистика объясняется временным снижением иммунитета и несоблюдением гигиены глаз при отдыхе на открытых водоемах. У детей халязион на глазах чаще воспаляется летом, когда малыши играют в песочницах, сухих бассейнах и т. д.
Диагностика
Применение инструментальных методов для диагностики халязиона не требуется, так как даже неопытный офтальмолог может отличить эту патологию от других заболеваний глаз. При опросе пациента врач выяснит:
Далее врач проводит осмотр глаза: пальпирует пораженное веко, выворачивает его для осмотра внутренней поверхности. Для определения причин халязиона офтальмолог может назначить дополнительные анализы:
Не обязательно врач назначит все перечисленные исследования. Достаточно ограничиться наиболее вероятными причинами патологии, выявленными в ходе сбора индивидуального и семейного анализа. В большинстве случаев врач ограничивается общим клиническим анализом крови, направлением пациента на консультацию у дерматолога и терапевта.
Лечение
По статистике, лечение халязиона занимает от 2 недель при постановке диагноза на ранних стадиях до нескольких недель, если болезнь диагностирована в запущенной форме. Если обратиться к офтальмологу до момента формирования плотной капсулы, лечение проводят простыми средствами и избавляются от новообразования за такой же срок, как при ячмене, то есть 2-5 суток. Однако на практике это случается крайне редко, ведь до капсулирования железы халязион практически незаметен и не провоцирует дискомфорт.
На начальных этапах лечение халязиона проводится с использованием антисептиков, антибиотиков и противовоспалительных средств в форме капель и мазей. Они могут быть однокомпонентными или иметь в составе дополнительные вещества, усиливающие действие основных компонентов.
Наиболее эффективными считаются:
В большинстве случаев врачи склоняются к использованию комбинированных препаратов, особенно если халязион приобрел хроническую или рецидивирующую форму. Такие средства активно подавляют патогенную микрофлору, уменьшают воспаление и предупреждают гнойные осложнения. При своевременном назначении лекарства этой группы снимают отек со стенок протоков мейбомиевой железы и восстанавливают отток секрета.
Если новообразование не беспокоит неприятными симптомами и нет признаков воспаления, офтальмологи советуют физиотерапию, сочетающую деликатное сухое прогревание горошины с последующим массажем века. Прогревание можно выполнять в поликлинике или частной клинике, располагающей специальным оборудованием. В домашних условиях его можно заменить следующими способами:
Мягкое нагревание помогает размягчить загустевший секрет, который выходит из протока при последующем массаже.
Важно помнить, что этим способом нельзя проводить лечение халязиона, возникшего на фоне инфицирования глаза, а также протекающее с явным воспалением мейбомиевой железы. Методы подходят для устранения патологии, возникшей из-за нарушений обмена веществ, хронических заболеваний ЖКТ и т. д.
После процедуры необходимо промыть веко теплой водой с помощью ватного диска или стерильной салфетки. После промывания можно обработать глаз любым антисептиком. Также для ухода за глазами можно использовать:
Эти средства можно использовать не только после массажа, но и во время него. Активные вещества в их составе помогают размягчить сальный секрет желез и удалить его из протоков желез. Несмотря на огромную пользу для здоровья глаз, использовать их рекомендуется не чаще двух раз в день.
При самостоятельном вскрытии халязиона терапию рекомендуется продолжать по назначенной врачом схеме. Для профилактики инфицирования образовавшейся ранки, быстрого и качественного очищения капсулы и регенерации тканей рекомендуется использовать:
Если консервативные методы не привели к улучшению или есть тенденция к росту новообразования, для лечения халязиона используют хирургические способы. Детям операции проводятся под общим наркозом, а взрослым — под местной анестезией. Существует несколько методик удаления новообразования:
После любого вмешательства в течение недели на глазу сохраняется небольшой отек, пациента могут беспокоить умеренные боли.
Профилактика
Для профилактики халязиона достаточно соблюдать гигиену органов зрения:
Если на веке обнаружилась небольшая градина, стоит сразу пойти с проблемой к офтальмологу, чтобы успеть справиться с ней консервативными способами.
Последствия и осложнения
При своевременной диагностике и терапии последствий у халязиона нет. Если длительно игнорировать градину и дать ей увеличиться до 5 и более миллиметров, существует риск осложнений:
Лечить эти патологии в десятки раз сложнее и дороже, чем устранить небольшой халязион. Но даже при успешном исходе после них останутся рубцы, изменится форма глазной щели. Поэтому не стоит надеяться на то, что новообразование рассосется самостоятельно. Лучше заручиться помощью офтальмолога и пройти курс лечения.
Пингвекула глаза
Пингвекула глаза представляет собой новообразование жёлтого цвета и небольшого диаметра, расположенное на назальном участке соединительной ткани глазного яблока. Её наличие может быть никак не проявлено, а может стать причиной дискомфорта в том случае, если её размеры достаточно велики.
Патологическое состояние может являться самостоятельным, а может быть одним из клинических проявлений такого наследственного заболевания, как сфинголипидоз (или, как его ещё называют, болезнь Гоше). Она характеризуется дефицитом внутриклеточных органелл лизосом, который приводит к накоплению их субстрата (молекул с высокой молекулярной массой) в тканях и внутренних органах.
В подавляющем большинстве случаев (более 90%) пингвекулу диагностируют у пациентов старше 50-ти лет. Однако, если соединительная оболочка часто и долго контактирует с факторами, провоцирующими развитие заболевания, оно может появиться и в более раннем возрасте. Риск формирования новообразования особенно велик для пациентов, которые живут в сухом, жарком климате.
Этиология пингвекулы глаза
Этиология данного патологического состояния до сих пор не выяснена. Чаше всего его диагностируют на фоне изменений соединительной оболочки при дистрофии или старении организма. Исследователи считают, что существует связь между снижением обменных процессов в организме и развитием новообразования. Они, также, отмечают, что дегенеративные процессы волокон коллагена, расположенных в строме соединительной ткани, способны оказывать влияние на толщину эпителиального слоя в сторону его уменьшения.
Спусковым механизмом может стать воздействие UV-лучей в течение длительного времени, а также воздействие на конъюнктиву токсических веществ, сильного ветра и дыма. Существует мнение и о том, что негативным фактором может стать длительное ношение контактных линз и воздействие инфракрасного излучения.
Клинические проявления пингвекулы глаза
В половине случаев заболевание поражает оба глаза и характеризуется медленным развитием и доброкачественным течением. Офтальмологи не наблюдали ни одного случая малигнизации данного новообразования.
Чаще всего пациенты сами обнаруживают его, смотрясь в зеркало. При небольших размерах они не отмечают никаких симптомов, включая и нарушения остроты и чёткости зрения. Однако, по мере роста пингвекулы развивается следующая симптоматика:
Крайне редко заболевание сопровождается помутнением рогового слоя; иногда на его фоне могут развиваться воспалительные процессы конъюнктивы или пингвекулит. При появлении последнего пациенты отмечают повышенную чувствительность глаз к ярким источникам света и пыли.
Диагностика пингвекулы
Лечение пингвекулы глаза проводят после её диагностики, в комплексе. Помимо сбора анамнеза и физикального осмотра она заключается в инструментальных исследованиях, которые при наличии заболевания позволяют выявить:
Лечение пингвекулы глаза
Тактику лечения данного заболевания определяет врач на основании результатов диагностики и индивидуальных показаний пациента. Так, если оно никак не проявляет себя, его не проводят. Однако:
Если пациент носит контактные линзы, то на период лечения ему придётся от них отказаться.
Показанием к удалению пингвекулы глаза является:
Птеригиум является патологическим разрастанием соединительной ткани глаза, способным приводит к деформации роговой оболочки, способствуя развитию нарушения рефракции. Операцию проводят с применением лазерных технологий. Рецидивов после неё не наблюдается.