Нарушение левого предсердия по экг что это значит
Что такое трепетание предсердий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дедова Дмитрия Васильевича, кардиолога со стажем в 28 лет.
Определение болезни. Причины заболевания
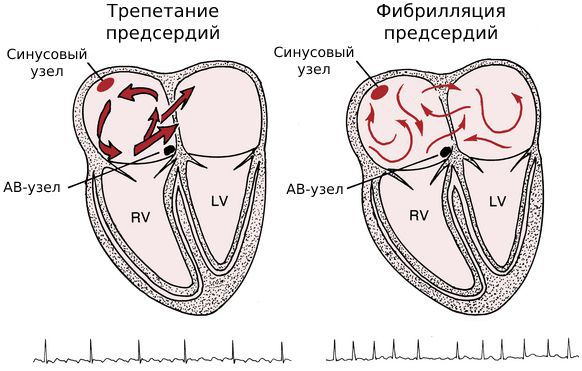
У части пациентов трепетание предсердий сочетается с фибрилляцией — другим нарушением ритма, при котором предсердия полностью перестают сокращаться, а желудочки сокращаются неполноценно и нерегулярно.
Такое сочетание патологий раньше называли термином «мерцание-трепетание», но сейчас его называют «фибрилляция-трепетание». По сути, мерцание, или мерцательная аритмия, — это русский перевод английского термина «atrial fibrillation», т. е. фибрилляция предсердий.
По частоте встречаемости трепетание уступает фибрилляции предсердий. Отчасти это связано с недостаточным количеством исследований по распространённости трепетания.
В чём разница между трепетанием и фибрилляцией предсердий?
Т репетание предсердий труднее поддаётся медикаментозному лечению и быстрее приводит к сердечной недостаточности, чем фибрилляция.
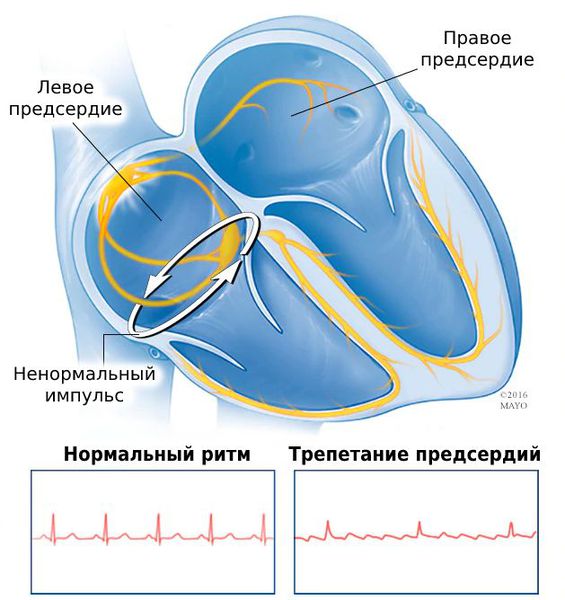
Обе патологии связаны с сердечным импульсом. Разница в том, что при трепетании нарушена его проводимость, а при фибрилляции — генерация.
Причины и факторы риска
Причина трепетания — нарушение проведения электрических импульсов по предсердию. Из-за частых сокращений предсердий не все импульсы доходят до желудочков.
Риск развития трепетания на фоне гипертрофии левого желудочка выше, чем на фоне ИБС и гипертонии без такого изменения миокарда.
Трепетание предсердий часто встречается при других состояниях :
Симптомы трепетания предсердий
Наиболее частые симптомы приступа трепетания предсердий:
Патогенез трепетания предсердий
Развитие болезни связано с плохим сокращением предсердий на фоне нарушения сердечного ритма. Учащённое сердцебиение перегружает их: полость предсердий начинает увеличиваться, а объём выталкиваемой крови — уменьшаться. Эти изменения утяжеляют течение сердечной недостаточности. В итоге любая, даже небольшая физическая нагрузка, например уборка по дому, будет вызывать слабость или быстрое утомление.
Из-за п риступов трепетания ухудшается кровоснабжение органов и тканей. Причинами ухудшения становятся:
При трепетании предсердий на фоне ИБС сокращается время расслабления сердечной мышцы, кровь хуже поступает в коронарные артерии, в клетки миокарда поступает меньше кислорода. Эти нарушения сопровождаются чувством «давления за грудиной».
Классификация и стадии развития трепетания предсердий
Первая классификация разделяет все случаи трепетания предсердий на две формы:
Пароксизмальная форма возникает при заболеваниях сердца и органов грудной клетки. Для неё характерны спонтанные приступы трепетания, которые длятся от нескольких секунд до одной недели. В течение этого времени ритм сердца может временно восстанавливаться.
П ароксизмальная форма трепетания может перейти в постоянную, т. е. хроническую. Такая форма отличается своей устойчивостью: её проявления сохраняются больше недели.
Вторая классификация основана на частоте сердечных сокращений — ЧСС. В ней выделяют три формы трепетания предсердий:
Третья классификация выделяет типы трепетания предсердий в зависимости от факторов, которые могли спровоцировать развитие этой аритмии. Всего их пять:
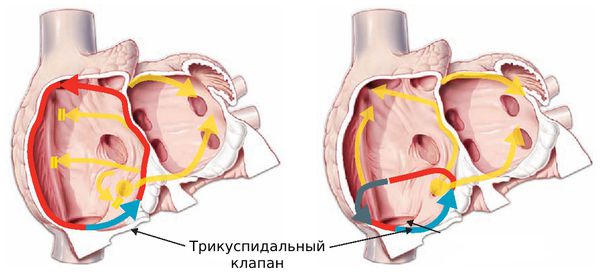
Четвёртая классификация основана на результатах ЭФИ — электрофизиологического исследования сердца. В зависимости от циркуляции импульса трепетание бывает типичным и атипичным:
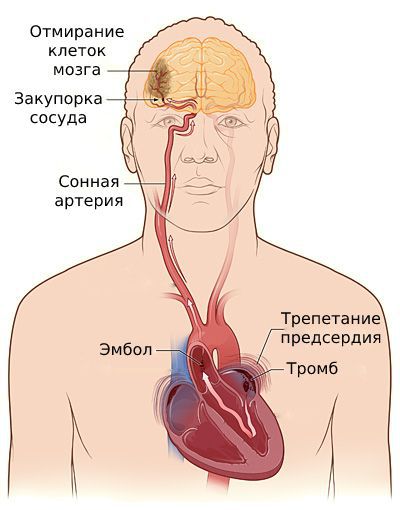
Осложнения трепетания предсердий
Диагностика трепетания предсердий
ЭКГ позволяет определить частоту сердечных сокращений, выявить нарушение сердечного ритма и проводимости импульса. Также она может показать, был ли у пациента инфаркт миокарда, увеличен ли левый желудочек.
Процедура длится 5-10 минут. К груди обследуемого прикрепляют специальные присоски или электроды. Они фиксируют импульсы сердца и передают их на электрокардиограф.
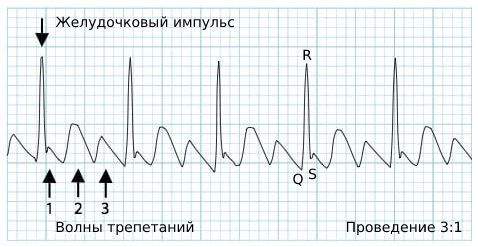
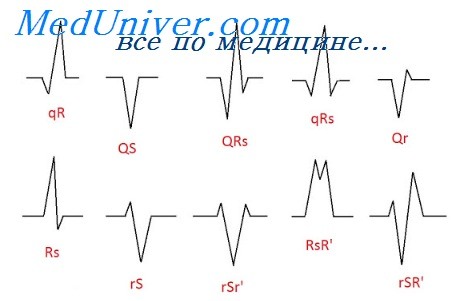
Ритм сокращения самих желудочков правильный. Желудочковый импульс в норме, поэтому комплекс QRS не изменён.
Иногда при трепетании наблюдается проведение 1:1. Эта форма чаще встречается у детей и молодых людей. Такой форме болезни соответствует небольшая частота волн трепетания и не менее 220 сокращений предсердий в минуту. При этом каждый предсердный импульс доходит до желудочков. Но если частота сокращений увеличится до 300 раз в минуту, трепетание с таким проведением может привести к смерти.
Лечение трепетания предсердий
Медикаментозное лечение
Медикаментозная терапия предполагает приём препаратов, восстанавливающих синусовый ритм.
Основными антиаритмическими препаратами являются:
Комбинация этих антиаритмических препаратов увеличивает эффективность лечения.
Амиодарон и соталол — антиаритмические препараты III класса.
Верапамил — антиаритмический препарат IV класса. Его эффективность ниже, чем у амиодарона и соталола, а для профилактики приступов трепетания требуются достаточно высокие дозы. К побочным эффектам относят снижение сердечного ритма до 50 сокращений в минуту, гипотонию и прогрессирование сердечной недостаточности.
Учитывая, что чаще трепетания предсердий возникают на фоне низкого уровня калия в крови, к стандартной медикаментозной терапии добавляют препараты калия:
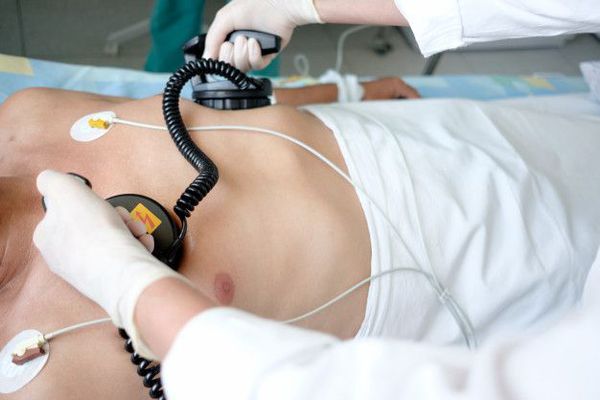
Электроимпульсная терапия
При появлении симптомов сердечной недостаточности предпочтение отдаётся электроимпульсной терапии — ЭИТ. Её проводят с помощью специального прибора — дефибриллятора. Один из его электродов фиксируют немного кнаружи от верхушки сердца, другой — справа от грудины. При трепетании предсердий и стабильном состоянии пациента начинают с разряда в 25 Дж.
После процедуры больной должен соблюдать постельный режим в течение дня. Ему назначают антиаритмическую и антитромботическую терапию. Функция предсердий восстанавливается через несколько дней после купирования приступа трепетания.
Абляция
При типичном трепетании предсердий предпочтение отдаётся абляции — разрушению патологических электрических очагов.
Абляцию, которая проводится с помощью высокочастотных токов, называют радиочастотной. Разрушение патологических очагов с помощью низких температур, до −70 °C, называют криоабляциией.
Прогноз. Профилактика
С увеличением длительности приступа трепетания прогноз ухудшается: восстановить и сохранить нормальный синусовый ритм становится всё сложнее. При появлении симптомов сердечной недостаточности в ближайшие три месяца синусовый ритм сохраняется только у 9,1 % пациентов.
Даже при тщательном подборе антиаритмических препаратов у большинства пациентов с пароксизмальной формой болезни возникает повторный приступ трепетания. В течение месяца рецидивы возможны у пациентов с кардиосклерозом и пороком сердца.
Вероятность ре цидива в первую очередь связана с размерами и массой предсердий. К другим факторам, повышающим риск повторного приступа трепетания, относят:
Нарушение левого предсердия по экг что это значит
Различные патологические и патофизиологические явления изменяют нормальную последовательность возбуждения предсердий и создают на ЭКГ картину аномального зубца Р. Здесь описаны 3 основные категории изменений зубца Р, отражающие очаги возбуждения в аномальных ЛП и ПП.
Смещение участка начальной активации в границах или за границы СА-узла в другие эктопические участки может существенно изменить картину предсердного возбуждения и, как следствие, морфологию зубцов Р. Эта нарушения можно встретить либо в виде замещающих ритмов, если пейсмекер СА-узла истощен, или как ускоренные эктопические ритмы, если автоматизм эктопического очага повышен. Обобщенные нарушения на ЭКГ чаще включают отрицательные зубцы Р в отведениях, в которых в норме они направлены вверх (отведения I, II, aVF и V4-V6), с укорочением интервала PR или без его укорочения.
На основе простых векторных принципов по виду зубца Р можно предположить местонахождение импульсообразующей зоны. Например, отрицательные зубцы Р в отведении 1 указывают на то, что очаг возбуждения находится в ЛП. Инвертированные зубцы Р в нижних отведениях обычно соответствуют заднепредсердному очагу. Однако корреляции с локализацией очага имеют высокую вариабельность, поэтому описанным изменениям можно дать групповое название «эктопические предсердные ритмы».
Задержки проведения в пределах предсердий изменяют и длительность, и вид зубцов Р. Когда проведение из ПП в ЛП по пучку Bachmann задерживается, длительность зубца Р удлиняется > 120 мсек, а у зубцов Р в отведении II появляются две округлые вершины (P-mitrale). При увеличении степени блокирования синусовые импульсы достигают ЛП, пройдя вниз до АВ-соединения и только затем — вверх через ЛП. В этом случае зубцы Р становятся широкими и двухфазными в нижних отведениях с начальной положительной фазой, отражающей движение вниз в границах ПП, и с последующей отрицательной фазой, созданной движением вверх в границах ЛП.
Эти условия следует ассоциировать с предсердными аритмиями, включая фибрилляцию предсердий.
Отклонения от нормы левого предсердия
Анатомические или функциональные отклонения от нормы ЛП изменяют морфологию, длительность и амплитуду зубцов Р на клинической ЭКГ. Характерные изменения включают увеличение амплитуды и длительности зубца Р в отведениях от конечностей, а также увеличение амплитуды конечной отрицательной фазы зубца Р в отведении V1. Увеличение массы ЛП или размера его полости увеличивает амплитуду и длительность зубца Р. Поскольку ЛП обычно возбуждается с некоторым запозданием относительно начала зубца Р, повышенная электродвижущая сила проявляется увеличением длительности зубца Р И конечной фазы зубца Р в правых прекордиальных отведениях.
Сравнение различных нарушений на ЭКГ с эхокардиографическими критериями увеличения ЛП выявило низкую чувствительность, но высокую специфичность стандартных ЭКГ-критериев. Например, наличие классически широкого и раздвоенного зубца Р имеет чувствительность лишь 20%, по специфичность > 90% относительно установленного на ЭхоКГ увеличения ЛП. Другие исследования выявили более эффективную связь этих нарушений с желудочковой дисфункцией (со сниженной экскурсией стенки желудочка), чем с патологией предсердий.
Поскольку описанные показатели ЭКГ коррелируют с высоким давлением в ЛП, нарушениями внутрипредсердного проведения и желудочковой дисфункцией, а не только с увеличенным размером предсердия, их предпочтительнее именовать показателями изменений ЛП, а не показателями увеличения ЛП.
ЭКГ-признаки изменений ЛП связаны с более тяжелой ДЛЖ у больных с ишемической болезнью сердца и с более тяжелыми дефектами клапанного аппарата у больных с заболеваниями митрального или аортального клапана. Больные с изменениями в ЛП также имеют более высокую, чем здоровые люди, распространенность пароксизмальных предсердных тахиаритмий, включая ФП.
Фибрилляция предсердий
Примерно у 1/3 пациентов можно обнаружить скрытое течение аритмии, т.е. они даже не подозревают о ее существовании. В этой связи, при наличии нерегулярного пульса следует обязательно проверить ЭКГ, провести холтеровское мониторирование, чтобы подтвердить или опровергнуть диагноз, т.к. риск инсульта повышается даже при коротких и фактически неощутимых эпизодах ФП.
По длительности и специфике течения фибрилляции предсердий выделяют 5 видов: впервые обнаруженная, пароксизмальная (самопроизвольно прекращается, как правило, в первые двое суток; длительность может достигать недели), персистирующая (не прекращается, длится более 7 дней и для устранения требует лекарственной или электрической кардиоверсии – то есть, нормализации ритма), длительная персистирующая (наблюдается год и более, при этом для ее лечения выбирается стратегия восстановления правильного синусового ритма) и постоянная (если и доктор и пациент считают допустимым сохранение аритмии, либо если все попытки нормализации ритма или кардиохирургической терапии не принесли успеха).
Лечение фибрилляций предсердий
Цели лечения ФП — улучшение самочувствия обратившегося пациента и профилактика опасных сердечно-сосудистых осложнений.
Облегчение симптомов может достигаться как коррекцией частоты сокращений сердечной мышцы в пределах допустимых величин, так и восстановлением правильного синусового ритма посредством различных методик (электрической кардиоверсии, лекарственных препаратов направленных против аритмии, либо операции катетерной аблации левого предсердия).
Профилактика осложнений, которые могут возникнуть из-за ФП, включает противотромботическую («разжижающую кровь») терапию и лечение других имеющихся заболеваний сердца.
Важно помнить, что пациенты, которым планируется восстановление правильного ритма, подвержены риску появления инсульта. Поэтому применение антикоагулянтной («разжижающей кровь») терапии является непременным условием перед плановой электрической кардиоверсией если ФП длится более двух суток или время ее появления неизвестно. Как правило, длительность адекватной антикоагулянтной терапии должна составлять не менее 3-х недель перед проведением плановой кардиоверсии (восстановление правильного ритма сердца) и не менее месяца после ее осуществления. Сократить этот срок позволяет использование метода чреспищеводной эхокардиографии (для исключения внутрисердечных тромбов).
Выбор первоначальной тактики лечения больного ФП строится на основе таких факторов как тип ФП, возраст и уровень физической активности пациента, выраженность клинической симптоматики (одышка, отеки, потери сознания, головокружения, колебания артериального давления), наличие структурных заболеваний сердца и др. Так, при пароксизмальной ФП, особенно у пациентов молодого возраста с выраженной клинической симптоматикой аритмии, при отсутствии либо невысокой степени выраженности структурных заболеваний сердца, в качестве первоначальной стратегии чаще выбирают восстановление правильного синусового ритма. У пожилых, малоактивных больных без выраженной клинической симптоматики, имеющих выраженные структурные изменения сердца, обычно выбирают стратегию достижения оптимальной частоты сердечных сокращений (ЧСС).
Для урежения ЧСС у пациентов могут использоваться различные лекарственные препараты. Если заболевание рецидивирует на фоне структурных заболеваний сердца, выбор антиаритмических препаратов ограничен лишь некоторыми представителями III класса (амиодарон, соталол). В большинстве случаев на начальном этапе терапии используют бета-адреноблокаторы, которые контролируют сердечные сокращения. Амиодарон назначается в случаях, если другие антиаритмические препараты не дали нужного результата, или если имеются серьезные структурные заболевания сердца, а так же сердечная недостаточность.
Хирургическая аблация обычно проводится в сочетании с реконструктивными операциями на клапанах сердца и реже в сочетании с реваскуляризирующими операциями, которые осуществляются на открытом сердце в условиях искусственного кровообращения (АКШ). Благодаря такому вмешательству в 75-95% случаев удается добиться отсутствия ФП на срок 15 лет.
Если вам необходимо лечение фибрилляции предсердий, вы можете обратиться к специалистам наших медицинских центров. Диагностика и лечение проводятся опытными врачами на современном оборудовании.
Нарушение левого предсердия по экг что это значит
В норме регулярные сокращения нашего сердца поддерживаются специальными клетками, которые формируют синусовый узел. Эта структура расположена в верхней части правого предсердия. (Рис. 1)
Рисунок 1 Формирование и распространение электрических импульсов в норме
В ряде случаев нормальная работа сердца может нарушаться, пациенты могут ощущать неритмичный, быстрый или медленный пульс, паузы между сокращениями. Все это называется нарушением ритма сердца или аритмией.
Выделяются несколько видов аритмии:
Наджелудочковые нарушения ритма:
Желудочковые нарушения ритма:
Что же такое пароксизмальная тахикардия?
При обычных условиях в норме частота сердечных сокращений составляет от 60 до 100 ударов в минуту. Сердечный ритм с частотой более 100 ударов в минуту называется тахикардией.
При пароксизмальной тахикардии возникает внезапный приступ (пароксизм) учащенного сердцебиения, как правило вне связи с физической нагрузкой.
Рисунок 2 Пароксизм наджелудочковой тахикардии с частотой 180 в мин.
Как проявляется экстрасистолия?
Лечение аритмий
Для лечения различных видов аритмий применяют как лекарственные, так и хирургические методы лечения. Среди хирургических методов лечения самым распространенным является катетерная аблация.
Катетерная аблация – это малоинвазивная операция, в ходе которой происходит устранение «источника» аритмии с использованием радиочастотной энергии (РЧА) или локального охлаждения тканей сердца (криоаблации).
Появление методики катетерных аблаций стало результатом интенсивного развития науки и появления новых медицинских технологий за последние 20 лет.
Сегодня метод катетерной аблации широко распространен во всем мире (более 1 млн операций ежегодно) и является единственным методом лечения, позволяющим радикально устранить значительную часть нарушений ритма сердца у человека.
Виды катетерных аблаций
Рисунок 3 Расположение катетеров в сердце во время РЧА.
Другой вид воздействия на источник аритмии основан на быстром, глубоком и локальном охлаждении тканей сердца. Такой вид катетерной аблации получил название катетерная криоаблация. Наиболее часто катетерная криоаблация применяется для лечения фибрилляции предсердий, для этого используется специальный катетер-криобаллон. Такой вид операции называется катетерная баллонная криоаблация. (Рис. 4)
Рисунок 4 Расположение баллона в левом предсердии во время криоаблации.
Какие виды аритмий можно устранить с помощью катетерной аблации?
Все нарушения ритма у человека принято разделять в зависимости от локализации «источника» аритмии в сердце человека на «наджелудочковые» и «желудочковые». Причиной (этиологией) аритмий у человека могут быть различные патологические воздействия на сердце (воспаление, ишемия и др), либо они могут быть обусловлены врожденными особенностями (аномалиями) развития сердца, в т.ч. проводящей системы сердца. Нередко обнаружить причину развития аритмии не удается. Такие нарушения ритма (в отсутствие других заболеваний сердца) называют «идиопатическими». Метод катетерной аблации позволяет в большинстве случаев эффективно устранить различные как по этиологии, так и по механизмам развития, аритмии.
Преимущества катетерной аблации
Лечение нарушений сердечного ритма может быть медикаментозным или интервенционным (хирургическим). Следует учитывать, что медикаментозное лечение предусматривает длительный, нередко пожизненный прием антиаритмических препаратов. Прекращение приема лекарств или уменьшение дозы создает условия для рецидива аритмии. Кроме того, использование лекарственных средств часто невозможно из-за побочных эффектов или противопоказано из-за наличия сопутствующих заболеваний сердца.
Сейчас международные и отечественные рекомендации по лечению нарушений сердечного ритма рассматривают метод катетерной аблации в качестве основного метода лечения значительной части нарушений ритма. Подобные рекомендации основаны на том, что катетерная аблация позволяет устранить аритмию не прибегая в дальнейшем к использованию антиаритмических препаратов.
В соответствии с рекомендациями, аблация рекомендуется в следующих случаях:
— в качестве основного метода лечения при аритмиях, где использование катетерной аблации сопровождается высокой эффективностью и безопасностью (наджелудочковые тахикардии, трепетание предсердий)
-в качестве альтернативного вида лечения, как правило, при неэффективности лекарственной терапии или развитии побочных эффектов антиаритмических препаратов (фибрилляция предсердий, желудочковые аритмии)
О катетерной аблации
Перед проведением РЧА в отделении выполняется необходимое обследование (анализы крови, инструментальные методы диагностики) в течение, как правило, 2-3 дней. В день операции пациент не завтракает, непосредственно перед операцией надевает компрессионный трикотаж (противотромбоэмболические чулки или эластичные бинты).
РЧА выполняется интервенционными аритмологами в рентгеноперационной, оснащенной современным оборудованием для диагностики и интервенционного лечения.
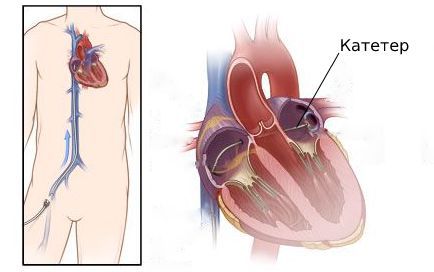
В качестве первого этапа операции проводится т.н. внутрисердечное электрофизиологическое исследование (ВЭФИ), целью которого является уточнение вида тахиаритмии и поиск источника аритмии. (Рис.3 и Рис.4)
Для этого выполняют пункцию сосудов (бедренной вены и, при необходимости, артерии), под рентгеновским контролем проводятся специальные диагностические электроды. При проведении ВЭФИ проводится электрическая стимуляция сердца различных отделов сердца в соответствии с диагностическими алгоритмами. Это позволяют установить точный диагноз и определить локализацию источника аритмии.
В ряде случаев (при фибрилляции предсердий) в качестве анестезиологического пособия используется ингаляционный наркоз, в остальных случаях – местная анестезия.
Продолжительность операции определяется ее объемом и занимает от 1.5 до 3-х часов.
После РЧА на место прокола сосуда накладывается давящая повязка и пациент переводится в послеоперационную палату, где в течение не менее 12 часов находится под контролем врача анестезиолога-реаниматолога. Все это время пациент соблюдает строгий постельный режим.
Для исключения возможных осложнений после РЧА всем пациентам проводится комплексное послеоперационное обследование.
В среднем период госпитализации для проведения РЧА не превышает 5 дней.
Безопасность и эффективность
Эффективность катетерной аблации в зависимости от вида аритмии составляет от 70 до 99%. Риск потенциальных осложнений после операции, как правило, не превышает 1%, однако может достигать 4-5% для наиболее сложных нарушений сердечного ритма. Принятие решения о проведение интервенционного лечения в каждом случае принимается нашими специалистами с учетом мнения пациента на основе полной информации о пользе и потенциальных рисках хирургического лечения.
Катетерная аблация фибрилляции предсердий
Что такое Фибрилляция предсердий?
При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой. [Рис. 5]
Рисунок 5. Фибрилляция предсердий
Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляция предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ.
Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий. [ Рис.6 ]
Рисунок 6. Типичное трепетание предсердий.
Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика этих нарушений ритма и тактика лечения должен определять врач кардиолог-аритмолог.
Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью: 1) устранение симптомов аритмии, т.е. улучшение качества жизни пациентов; 2) устранение угрозы развития сердечной недостаточности; 3) профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающееся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений.
Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами, назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных с ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями показано проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
Катетерная и хирургическая аблация
В зависимости от формы фибрилляции предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
· катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
РЧА или криоаблация?
Рисунок 7. Левое предсердие и легочные вены. Мультиспиральная компьютерная томография
Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.
Видео 1. Баллонная криоаблация.
В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией. Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после операции без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, операция максимально эффективна. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после РЧА, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врача позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений.
Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.
Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Радиочастотная аблация пароксизмальных наджелудочковых тахикардий
Наиболее часто встречаются следующие виды пароксизмальных наджелудочковых тахикардий:
-Пароксизмальная атриовентрикулярная узловая реципрокная тахикардия или АВ узловая тахикардия. Она характеризуется наличием врожденной аномалии – дополнительного пути в АВ-узле, который в норме проводит импульс от предсердий к желудочкам. Эта аномалия и является причиной возникновения тахикардии (рис. 9);
Рис. 9. Пароксизм АВ-узловой тахикардии на ЭКГ.
-Пароксизмальная тахикардия при синдроме Вольфа-Паркинсона- Уайта (синдром WPW) тоже возникает вследствие врожденной аномалии – дополнительного пути между предсердиями и желудочками (п. Кента). (Рис. 10);
Рис.10 Пучок Кента левой боковой локализации
-Предсердная тахикардия может иметь источник как в левом, так и в правом предсердиях (рис.11), и может быть следствием сопутствующих заболеваний сердца (ишемическая болезнь сердца, гипертоническая болезнь или пороки клапанов), либо иметь т.н. идиопатический (без сопутствующей патологии) характер.
Рис.11 Источники предсердной тахикардии в левом предсердии (обозначено стрелками)
ЭКГ, зарегистрированная во время пароксизма тахикардии, зачастую не позволяет поставить точный диагноз.
Уточнить его позволяют такие методы обследования как чреспищеводная электрокардиостимуляция (ЧПЭС) или внутрисердечное электрофизиологическое исследование (ВЭФИ), которые являются стандартными методами диагностики аритмий.
Хирургическое лечение вышеперечисленных типов тахикардий с помощью радиочастотной аблации (РЧА) позволяет полностью избавиться от аритмии, эффективность метода составляет 97-99%. При этом риск потенциальных осложнений РЧА, как правило, не превышает 1%.
Желудочковые тахикардии
При желудочковых тахикардиях патологический импульс циркулирует в тканях миокарда правого или левого желудочков.
Этот вид аритмии может встречаться у здоровых лиц без какой-либо серьезной патологии сердца. Зачастую эти нарушения ритма сердца имеют доброкачественное течение и не всегда требуют лечения.
Рисунок 12 Желудочковая тахикардия
В настоящее время для лечения желудочковых тахикардий как правило используют немедикаментозные методы лечения, такие как радиочастотная аблация (РЧА) или имплантация кардиовертера-дефибриллятора.
Для выбора оптимального метода лечения необходимо проведение всестороннего обследования.