Назофарингеальный мазок что это значит
Ложноотрицательные назофарингеальные тесты на SARS-CoV-2 как следствие анатомических заблуждений
Качественные полимеразные цепные реакции в реальном времени представляют собой «золотой стандарт» выявления вирусов, вызывающих респираторные инфекции, в том числе нового коронавируса SARS-CoV-2 — возбудителя тяжелого острого респираторного синдрома (severe acute respiratory syndrome coronavirus 2) [1]. Тем не менее, высказываются серьезные опасения в отношении количества ложноотрицательных результатов в пунктах тестирования населения [2]. В раннем ретроспективном обзоре, посвященном тестированию в больницах общего профиля в Китае, сообщалось, что чувствительность тестов составляет лишь 71 % [3].
Несмотря на обилие причин ложнонегативных результатов, — включая лабораторные ошибки, такие как неправильная идентификация пациента и неадекватный сбор секрета, — технические ошибки вследствие непопадания в нужную область носоглотки представляют собой доминирующий фактор, который, однако, возможно скорректировать.
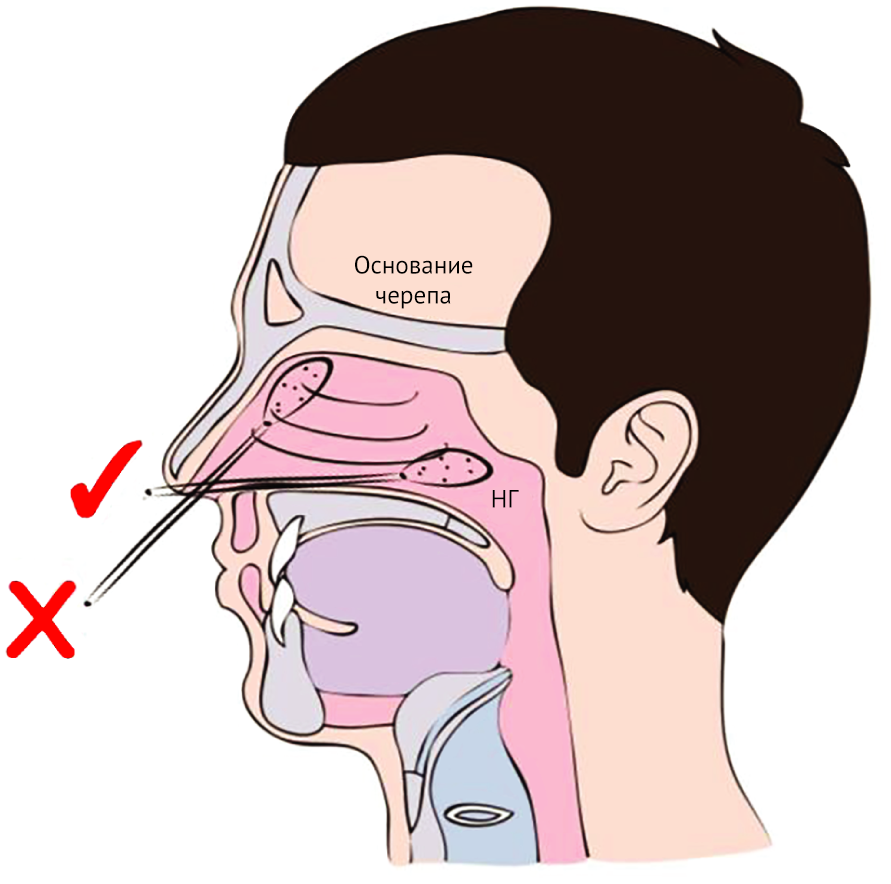
Часто предполагается, что путь от ноздри к носоглотке проходит вдоль спинки носа — вероятно, из-за внешнего вида наружной части носа. В действительности правильная траектория проходит вдоль дна носовой полости в направлении назад к уху (Рисунок 1). Будучи отоларингологами, авторы уделяют много времени просвещению пациентов, медицинских сестер и врачей в отношении анатомических заблуждений при лечении носовых кровотечений.
В частности, существует тенденция помещать тампон в верхнюю часть носа, где он может не только не попасть в намеченное место, но и доставлять неудобства пациенту, поскольку тампон заклинивается в средней носовой раковине.
Рисунок 1 | Схема анатомии носа, демонстрирующая правильную (✓) и неправильную (X) траекторию тампона, помещенного в носоглотку (НГ). НГ сзади, а не сверху.
Центр по контролю и профилактике заболеваний предоставляет точное описание техники, позволяющей достичь носоглотки [1]:
Проведите тампон с гибким стержнем (проволочным или пластиковым) через ноздрю параллельно нёбу (не вверх) до ощущения сопротивления или на расстояние, эквивалентное расстоянию от уха до ноздри пациента, что укажет на контакт с носоглоткой пациента. Тампон должен достигать глубины, равной расстоянию от ноздрей до наружного отверстия уха. Аккуратно потрите и покатайте тампоном. Оставьте тампон на месте на несколько секунд, чтобы абсорбировать выделения. Медленно вращая, извлеките тампон. Образцы могут быть собраны с обеих сторон одним и тем же тампоном. Не обязательно собирать образцы с двух сторон, если тампон пропитался жидкостью при первом взятии материала. Если вследствие смещенной носовой перегородки или обструкции [sic] получение материала из одной ноздри затруднено, используйте тот же тампон для взятия материала из другой.
Несмотря на то, что материал, полученный из нижних отделов дыхательного тракта — например, бронхоальвеолярный лаваж и образцы мокроты — у пациентов с SARS-CoV-2 обычно отличается высокой вирусной нагрузкой, назофарингеальный мазок (НФМ) является лучшей альтернативой орофарингеальному мазку или исследованию крови и кала [4]. НФМ широко используется для диагностики других респираторных вирусных инфекций и практически заменил назофарингеальную аспирацию благодаря своей точности и удобству [6]. Тем не менее, неправильная техника проведения НФМ превращает его в обыкновенный носовой мазок.
НФМ, безусловно, бывает неприятным даже в случае хорошей техники его выполнения, и пациент или лицо, берущее мазок, может преждевременно убрать тампон — до того, как он достигнет нужного места и пропитается слизью.
Влиянию надлежащей техники НФМ на точность результатов уделялось мало внимания даже в отношении вируса гриппа и других респираторных вирусов.
Следует отметить, что все больше тестов проводится без выхода из движущегося автомобиля — для удобства, повышения пропускной способности и соблюдения социальной дистанции.
Несмотря на быстрое внедрение такого подхода, основательное изучение его влияния на точность тестирования не проводилось, и возможно, что позиция пациента и лаборанта, берущего мазок, не оптимизирована надлежащим образом. Еще больше беспокойства вызывают средства, позволяющие пациентам самостоятельно брать мазок из носоглотки. Едва ли многие непрофессионалы правильно определят глубину и траекторию, необходимые для проведения теста.
Работникам, находящимся на передовой системы здравоохранения и проводящим НФМ, следует учитывать три фактора: угол и глубину взятия мазка, а также ожидания пациента. Тампон должен располагаться под углом к дну носовой полости, а глубина, необходимая для достижения носоглотки, часто удивляет людей, далеких от отоларингологии, — приблизительно от 9 до 10 см у взрослых. Для многих тампонов это означает, что они вводятся в носовую полость на всю их длину, и лишь маленькая часть тампона остается снаружи носа. Таким образом, и у пациента, и у оператора должны быть надлежащие ожидания в отношении этой процедуры. НФМ неприятен, однако не должен вызвать сильные болевые ощущения. Дискомфорт говорит оператору о том, что имеет место назальная обструкция, такая как искривленная носовая перегородка. В таком случае необходимо изменить траекторию или попробовать применить контралатеральный подход.
Авторы, специализирующиеся в области анатомии носа, участвовали в обучении персонала соответствующих учреждений надлежащим методам проведения НФМ для тестирования на SARS-CoV-2, во время которого обратили внимание на широко распространенные неправильные представления о расположении носоглотки. Хотя, вероятно, во всем мире проводится соответствующее обучение, авторы опасаются, что неправильный забор НФМ может продолжить приводить к ложноотрицательным результатам. Частота ложнонегативных результатов полимеразной цепной реакции с обратной транскриптазой вызывает большое беспокойство, поскольку преуменьшает частоту инфекции SARS-CoV-2, создает у пациентов и работников здравоохранения чувство ложной безопасности, ограничивает возможности общества идентифицировать вирус и проследить его распространение.
Мы надеемся, что указания на расположение носоглотки сзади, а не вверху, может помочь уменьшить количество ложноотрицательных результатов при тестировании на SARS-CoV-2 и другие респираторные вирусы.
Выявление вируса Эпштейна-Барр в носоглотке — метод ранней диагностики назофарингеальной карциномы
Носителями вируса Эпштейна-Барр являются более 90 % взрослого населения. Ни носительство, ни заражение этим вирусом не вызывают каких-либо заболеваний у большинства людей. Однажды проникнув в организм, вирус Эпштейна-Барр сохраняется на всю жизнь в B-клетках циркулирующей крови, ответственных за память иммунной системы, и только в редких случаях возможна его активация, которая может стать причиной серьёзных и даже опасных для жизни заболеваний, в том числе назофарингеальной карциномы. В настоящее время общепринятых программ по массовым обследованиям на предмет выявления таких заболеваний нет, однако их возможные схемы разрабатываются и проверяются в разных странах.
Выявление антител к вирусу Эпштейна-Барр рассматривается в качестве возможного теста для выявления случаев назофарингеальной карциномы на ранних стадиях при массовых обследованиях населения. Отмечено, что содержание антител к этому вирусу у пациентов с назофарингеальной карциномой выше, чем у здоровых людей, даже если опухоль совсем небольшая и не вызывает каких-либо симптомов. В первую очередь это касается антител класса IgA против вирусного белка VCA. Однако этот тест недостаточно точный и даёт много ложноположительных ответов. Из-за этого слишком много пациентов подвергается излишним дорогостоящим и сложным исследованиям на предмет развития злокачественных новообразований в носоглотке, и в итоге только у 4,4 % из них выявляются опухоли. Поскольку антитела класса IgA против вирусного белка VCA часто присутствуют у здоровых людей, данный метод нельзя считать надёжным.
Также при развитии назофарингеальной карциномы в крови пациента отмечается присутствие ДНК вируса Эпштейна-Барр, однако на ранних стадиях её содержание в крови не настолько высоко, чтобы выявить пациентов, у которых развивается заболевание. Источником ДНК в крови являются клетки опухоли в носоглотке, в которых её содержание возрастает уже на предраковых стадиях. Выявление повышенных уровней ДНК вируса Эпштейна-Барр не в крови, а в мазках из носовой полости можно было бы рассматривать как более чувствительный, по сравнению с поиском ДНК вируса Эпштейна-Барр в крови, метод определения группы пациентов, у которых высок риск развития предраковых и злокачественных опухолей носоглотки.
Чтобы оценить пригодность данного подхода для выявления ранних стадий назофарингеального рака, исследователи пригласили здоровых добровольцев принять участие в обследовании. На приглашение откликнулись 22 186 человек, согласившихся сдать на анализ кровь, а также пройти медицинский осмотр на предмет первых симптомов этого заболевания. У 21 116 добровольцев не было выявлено антител к белку VCA или каких-либо симптомов болезни. В последующие три года у них также не было отмечено симптомов назофарингеального рака.
Оставшиеся 1070 добровольцев были отнесены к группе риска на основании того, что в их крови были найдены антитела к VCA. Обследование показало, что у 25 из них уже присутствовали злокачественные опухоли в носоглотке. Остальным 1045 было предложено сдать мазок из носовой полости, на что согласились 917 участников. У 8 человек в этой группе в течение последующих двух лет также развилась назофарингеальная карцинома. При этом количество копий ДНК вируса в мазке из носовой полости и содержание антител к VCA в крови у них были значительно выше, чем среди пациентов, отнесённых к группе риска, у которых заболевание не было выявлено в последующие годы.
Золотым стандартом в диагностике назофарингеальной карциномы остаётся эндоскопия носоглотки с биопсией патологически измененной ткани. Это сложное исследование, требующее соответствующей квалификации медицинского персонала, невозможно использовать для массовых обследований с целью выявления больных на ранних стадиях заболевания. Кроме того, при эндоскопии могут остаться незамеченными небольшие опухолевые очаги, расположенные под поверхностью слизистых оболочек.
Сочетание анализа крови на предмет присутствия антител к белку VCA с последующим исследованием уровня ДНК вируса Эпштейна-Барр в носоглотке среди пациентов, попавших в группу риска на основании первого теста, позволило бы определять те случаи, когда вероятность выявления назофарингеального рака высока, и необходимы сложные инструментальные исследования для его диагностики. Такой подход повысил бы эффективность выявления назофарингеального рака на ранних стадиях.
Chen Y., Zhao W., Lin L. et al. Nasopharyngeal Epstein-Barr Virus Load: An Efficient Supplementary Method for Population-Based Nasopharyngeal Carcinoma Screening // PLoS One. — 2015. — V. 10, N. 7. — e0132669.
Биологический материал со слизистых оболочек верхних дыхательных путей
Сбор материала для культуральных исследований и микроскопии необходимо проводить до назначения специфической противомикробной терапии. Несоблюдение данного условия может привести к ложноотрицательному результату исследования. материал берут натощак или через 3-4 ч после еды. Для более полного открытия глоточного отверстия рекомендуется по время забора материала надавливать шпателем на корень языка. Важно, чтобы при извлечении тампона он не касался зубов, щек, языка. Для сбора мазков из носоглотки и ротоглотки используются стерильные зонды, которые после сбора материала погружают в контейнеры с транспортной средой, обеспечивающей стабильность и сохранение ростовых свойств микроорганизмов. Тип зондов, состав транспортных сред, методику сбора, а также условия хранения и транспортирования клинического материала следует уточнить в инструкции к используемым реагентам.
Допускается лишь однократное замораживание–оттаивание материала.
Мазки со слизистой носоглотки и ротоглотки для выявления РНК/ДНК – рекомендуется совмещать мазки со слизистой носоглотки и ротоглотки в одной пробирке. Для этого сначала берут мазки разными зондами со слизистой нижнего носового хода, а затем из ротоглотки, при этом рабочие концы зондов после взятия мазков у пациента помещаются в одну пробирку с 500 мкл транспортной среды для хранения и транспортировки респираторных мазков, и исследуются как один образец. Материал берется после полоскания полости ротоглотки кипяченой водой комнатной температуры. Если полость носа заполнена слизью, перед процедурой рекомендуется провести высмаркивание. В течение шести часов перед процедурой нельзя использовать медикаменты, орошающие носоглотку или ротоглотку и препараты для рассасывания во рту. Мазки со слизистой носоглотки берут сухим стерильным назофарингеальным велюр-тампоном на пластиковом аппликаторе. Зонд вводят легким движением по наружной стенке носа на глубину 2–3 см до нижней раковины, слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину до носоглотки, делают вращательное движение и удаляют вдоль наружной стенки носа. Общая глубина введения зонда должна составлять примерно половину расстояния от ноздри до ушного отверстия (3–4 см для детей и 5–6 см для взрослых). После забора материала конец зонда с тампоном опускают в стерильную одноразовую пробирку с 500 мкл транспортной среды для хранения и транспортировки респираторных мазков до места слома, при этом гибкая часть зонда сворачивается спиралью, далее, прикрывая сверху пробирку крышкой, рукоятку зонда опускают вниз, добиваясь полного отламывания верхней части зонда. Пробирку герметично закрывают. Мазки из ротоглотки берут сухими стерильными зондами из полистирола с вискозными тампонами вращательными движениями с поверхности миндалин, небных дужек и задней стенки ротоглотки, аккуратно прижимая язык пациента шпателем. После забора материала рабочую часть зонда с тампоном помещают в стерильную одноразовую пробирку с 500 мкл транспортной среды и зондом с мазком из носоглотки. Конец зонда с тампоном отламывают, придерживая крышкой пробирки с расчетом, чтобы он позволил плотно закрыть пробирку.
Смыв из ротоглотки для диагностики эпидемического паротита (выделение РНК). Перед взятием смывов из ротоглотки проводят предварительное полоскание полости рта водой. После этого проводят тщательное полоскание ротоглотки (в течение 10-15 с) 25-40 мл изотонического раствора натрия хлорида. Жидкость собирают через стерильную воронку в стерильный флакон на 50 мл.
Мазки из ротоглотки и носа для диагностики дифтерии, пневмококковой, стафилококковой, стрептококковой инфекции (культуральные исследования) – для взятия материала используется сухой стерильный ватный тампон, вмонтированный в пробку пробирки или готовые транспортные среды, отдельным тампоном из ротоглотки и из носа. Взятие мазков осуществляют натощак или не ранее двух часов после еды, не касаясь тампоном языка, внутренних поверхностей щек и зубов.
Мазки из ротоглотки и носа для диагностики менингококковой инфекции (культуральные исследования) – тампон вводят через ротовую полость ватным концом кверху за мягкое небо в носоглотку и проводят 2–3 раза по задней стенке. При извлечении из ротоглотки тампон не должен касаться окружающих тканей (зубы, слизистая щек, язык, небный язычок). После извлечения тампона содержащуюся на нем слизь засевают на чашки (сывороточный агар и сывороточный агар с линкомицином) или помещают в транспортную среду для немедленной доставки в лабораторию. Допускается применение коммерческих питательных транспортных сред разрешенных к применению в Российской Федерации в установленном порядке.
Мазки из носоглотки для диагностики гриппа (культуральные исследования) собирают стерильными зондами с вискозными тампонами из нижнего носового хода. Зонд с тампоном вводят легким движением по наружной стенке носа на глубину 2–3 см до нижней раковины, слегка опускают книзу, вводят в нижний носовой ход глубоко, делают вращательное движение и удаляют вдоль наружной стенки носа. Общая глубина введения зонда должна составлять примерно половину расстояния от ноздри до ушного отверстия (3–4 см для детей и 5–6 см для взрослых). После взятия материала тампон, не нарушая стерильности, помещают в пробирку с 2,0–5,0 мл вирусологической транспортной среды. Материал хранят в течение 24 ч при температуре 2–8°С, более длительно – при температуре не выше минус 16°С.
Мазки из носоглотки для диагностики коклюша (культуральные исследования) собирают стерильными зонд-тампонами с вискозным наконечником на алюминиевой основе, вмонтированный в пробку и пробирку с транспортной средой AMIES с активированным углем. Зонд извлекают из упаковки, вводят через носовые ходы и удерживают в носоглотке в течение 10 сек, чтобы он пропитался отделяемым слизистой носоглотки. После этого тампон извлекают, делая упор на боковую стенку носа, и немедленно помещают в пробирку с транспортной средой AMIES с активированным углем. Собранный материал необходимо исследовать в день получения (в исключительных случаях – хранить в холодильнике при температуре 2–8°С не более 12 ч).
Заднеглоточные мазки для диагностики коклюша (культуральные исследования) собирают стерильным зонд-тампоном с вискозным наконечником на алюминиевой основе, вмонтированным в пробку, вносят в пробирку с транспортной средой AMIES с активированным углем. Целесообразно использовать готовые комплекты. Зонд извлекают из упаковки, пробирку со средой вскрывают, конец зонда (на расстоянии 2 см от конца с тампоном) помещают в пробирку и изгибают под углом 135°, делая упор на внутренний край пробирки, и извлекают из пробирки. Аккуратно прижимая язык пациента шпателем, вводят изогнутый тампон в ротовую полость ниже язычка и собирают материал с задней стенки глотки, не задевая язык, слизистую оболочку щек и миндалины. Зонд с биоматериалом помещают в пробирку со средой AMIES, следя за тем, чтобы пробка, в которую вмонтирован тампон, плотно закрывала пробирку. Пробирки с транспортной средой AMIES до использования хранят при комнатной температуре. После взятия материала тампон, не нарушая стерильности, помещают в пробирку с 2,0–5,0 мл вирусологической транспортной среды. Собранный материал необходимо исследовать в день получения (в исключительных случаях – хранить в холодильнике при температуре 2–8°С не более 12 ч).
Метод «кашлевых пластинок» для диагностики коклюша (культуральные исследования): чашку со средой (Борде-Жангу или КУА с антибиотиками и добавлением 20% или 10% крови животных соответственно), хранящуюся при температуре 2–8°С, выдерживают при комнатной температуре, подносят на расстоянии 8–10 см ко рту кашляющего ребенка и удерживают ее в течение нескольких секунд (6–8 кашлевых толчков). Собранный материал необходимо исследовать в день получения (в исключительных случаях – хранить при температуре 2–8°С не более 12 ч).
Мазки со слизистой носоглотки для диагностики кори (культуральные и исследования, выделение РНК) – для взятия материала используют стерильный ватный тампон, которым протирают слизистую оболочку носоглотки с достаточным усилием, чтобы снять часть эпителиальных клеток. Тампоны помещают в маркированные стерильные пробирки с завинчивающимися крышками, в которых содержится 2–3 мл транспортной среды для вирусов. Если образец не может быть доставлен в вирусологическую лабораторию в течение 48 часов при температуре 4–8°С, пробирку с тампоном следует энергично встряхнуть так, чтобы смыть клетки, а затем извлечь тампон. Смывы центрифугируют при температуре 4°С при 500g (1500 об./мин) в течение 5 минут, затем осадок ресуспендируют в 2 мл питательной среды для клеточных культур.
Ресуспендированный осадок и надосадочную жидкость хранят раздельно при температуре –70°С и транспортируют в лабораторию на сухом льду в герметично закрытых флаконах, чтобы избежать попадания в них углекислоты.
Мазки из носоглотки для обнаружения антигенов внутриклеточных патогенов собирают стерильными зондами с вискозными тампонами из нижнего носового хода. Зонд с тампоном вводят легким движением по наружной стенке носа на глубину 2–3 см до нижней раковины. Затем зонд слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину глубоко (вплоть до слез у пациента), делают вращательное движение и удаляют вдоль наружной стенки носа. После взятия материала тампон помещают в пробирку с 3 мл 0,1 моль/л фосфатно-солевого буферного раствора. Для получения суспензии клеток тампон в пробирке тщательно отжимают о стенки пробирки, тампон удаляют, пробирку закрывают. Проводят центрифугирование в течение 5 мин при 3000 об/мин для осаждения клеток. Надосадочную жидкость осторожно удаляют, а осадок клеток ресуспендируют в нескольких каплях фосфатно-солевого буферного раствора и наносят на предметные стекла (не менее 3 шт.) раздельными каплями. Препарат высушивают и фиксируют 10 мин в охлажденном до 2–8°С химически чистом ацетоне. Фиксированные предметные стекла хранят при температуре 2–8°С не более 6–7 дней.
Назофарингеальный мазок что это значит
ПЦР (полимеразная цепная реакция) — это вид теста на инфекционные заболевания, который определяет, находится ли в данный момент вирус в организме. Для сравнения, ИФА — определяет, есть ли в организме антитела к данному возбудителю. Для определения заражения вирусом COVID-19 ПЦР — самый предпочтительный вариант теста.
Почему ПЦР-тестирование — лучший метод для COVID-19
Так как метод реагирует именно на РНК вируса, он покажет положительный результат в самом начале заболевания, когда антитела ещё не сформировались. И наоборот, он не будет давать положительный результат сразу после болезни, когда антител в крови полно, а самого вируса уже нет. Следовательно, ПЦР наиболее подходит для определения, болеет ли человек COVID-19 в данный момент и является ли он заразным для окружающих.
Этапы ПЦР
Проверяемое вещество (слизь, слюна и др.) помещают в пробирку и подготавливают к циклическому нагреву. Реакция ПЦР проходит в три этапа, которые поочерёдно повторяются 30 или 40 раз. Автомат быстро нагревает и охлаждает пробирки, выдерживая их в заданном состоянии нужное количество времени. Для каждого этапа нужна своя особая температура.
Как проходит процедура?
Для ПЦР теста на COVID-19 используется образец слизи из носа или горла или слюна. Лучше всего брать длинный мазок со слизистой носа. Медицинский работник забирает материал из носа пациента с помощью гибкой палочки с ватным тампоном. Если мазок берется из горла, то могут быть неприятные рвотные позывы. Тампон на несколько секунд оставляют на слизистой, потом поворачивают и с небольшим нажимом извлекают. После этого его герметично упаковывают в пробирку для отправки на анализ.
Почему возможен ложный результат?
Чаще всего причинами ложных результатов исследования оказываются случайные загрязнения во время забора материала. Также возможно попадание посторонних примесей в реагенты или перекрёстная реакция с другими вирусами.
Как подготовиться к взятию мазка
За 4 часа до забора материала пациент не должен есть, жевать жвачку, пить что-то, кроме воды, чистить зубы и полоскать рот гигиеническими ополаскивателями. Пациенты боятся, что врач увидит нечищенные зубы, естественно, в этом мало приятного, поэтому почистить их нужно за 4 часа до исследования, но не позже.
Посев отделяемого верхних дыхательных путей на микрофлору (нос, зев) в Москве
Микробиологическое исследование биоматериала из зева или носа для диагностики инфекционных заболеваний верхних дыхательных путей.
Приём и исследование биоматериала
Когда нужно сдавать анализ Посев отделяемого верхних дыхательных путей на микрофлору (нос, зев)?
Подробное описание исследования
Инфекции верхних дыхательных путей (ИВДП) распространены среди людей всех возрастов. Заражение ими возможно в любое время, но пик заболеваемости обычно приходится на осенне-зимний период. ИВДП включают ринит (воспаление слизистой оболочки носа), фарингит (воспаление глотки), тонзиллит (воспаление глоточных и небных миндалин) и ларингит (воспаление гортани).
Клиническая картина данных заболеваний может различатьсяв зависимости от того, какой орган поражен. Обычно проявления ИВДП включают:
Это состояние обусловлено инфицированием бактерией Haemophilusinfluenzaeтипа В (гемофильная палочка) и чаще встречается у детей в возрасте 1-5 лет.
Причинами развития ИВДП могут быть как вирусы, так бактерии. Верхние дыхательные пути населяет множество бактерий, которые в норме способствуют устойчивости организма к инфекциям. Среди них выделяют условно-патогенные, такие как некоторые виды стрептококков, стафилококков, коринебактерий и т.д.
В развитии тонзиллита и фарингита важную роль играют β-гемолитические стрептококки группы А. Они являются причиной развития бактериальной ангины, при которой, в отличие от вирусной, необходимо назначение антибактериальной терапии. Воспаление надгортанника, вызванное гемофильной палочкой, также требует назначения антибиотиков. Некоторые люди служат бессимптомными носителями указанных бактерий и очагом их распространения.
Посев отделяемого из зева или носа является стандартом диагностики ИВДП, подтверждающим или опровергающим роль бактерий в развитии данных заболеваний. Своевременное выявление возбудителя ИВДП позволяет назначить необходимое лечение и предотвратить осложнения заболевания.