Как понять что в легких жидкость у человека симптомы
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Отек легких в паллиативной практике
Время чтения: 4 мин.
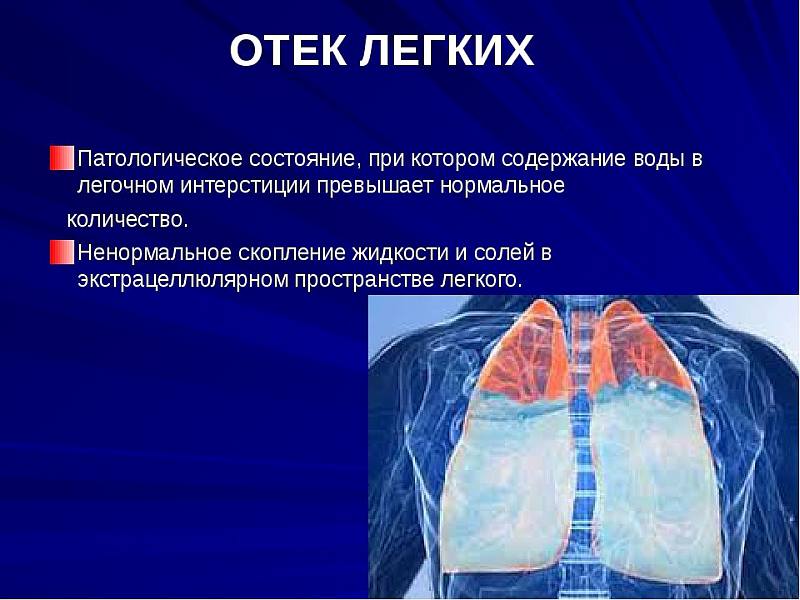
Отек легких — патологическое состояние, при котором в интерстиции и альвеолах легких скапливается жидкость. Отек приводит к нарушению газообмена и дефициту кислорода в организме. Какие виды отека легких бывают, как их диагностируют и лечат, рассказала Варвара Брусницына, врач анестезиолог-реаниматолог, эксперт организационно-методического отдела паллиативной помощи взрослым Московского многопрофильного центра паллиативной помощи.
Как диагностировать отек легких?
Диагностировать отек легких можно по жалобам пациента, результатам общего осмотра и инструментальным методом.
Пациент может жаловаться на:
При осмотре пациента, у которого развивается или присутствует отек легких, наблюдаются:
Виды отека легких
Отек легких может наблюдаться как у пациентов в стадии умирания, так и больных с благоприятным прогнозом продолжительности жизни. Отек легких бывает нейрогенный (в стадии умирания, при травмах, опухолях головного мозга), кардиогенный, некардиогенный и токсический (не в стадии умирания). Они отличаются механизмом возникновения, клинической картиной и способами купирования.
Нейрогенный отек легких
Причиной нейрогенного отека легких могут стать прогрессирующие опухоли мозга, черепно-мозговые травмы, тяжелые судорожные припадки. У паллиативных пациентов в стадии умирания также наблюдается нейрогенный отек легких. В этом случае нейрогенный отек не нужно купировать, он является частью процесса умирания и никак его не ускоряет. Это реакция организма на процесс умирания. Однако важно купировать тягостные симптомы, связанные с ним: головную боль, одышку.
При нейрогенном отеке у пациента важно объяснить родственникам, что происходит, потому что они могут испугаться и решить, что именно это состояние приводит человека к смерти. Подойдите к этому мягко: простыми словами объясните, что это естественная часть процесса умирания. Напомните, что вы делаете все, чтобы облегчить состояние их близкого.
Облегчить состояние человека при нейрогенном отеке легких в стадии умирания можно с помощью:
Кардиогенный отек легких
Кардиогенный отек легких могут вызвать:
При развитии кардиогенного отека легких повышается гидростатическое давление в легочных капиллярах, нарушается проницаемость сосудов. Жидкая часть крови выходит в легкие: сначала заполняет межклеточное пространство, а затем альвеолы. Из-за этого нарушается газообмен.
Что делать при кардиогенном отеке легких?
Шаг 1. Выполнить ЭКГ.
Шаг 2. Ввести диуретики и антиаритмические препараты при диагностированной аритмии.
Шаг 3. Сделать рентген и КТ грудной клетки (для исключения или подтверждения ТЭЛА).
Некардиогенный отек легких
Некардиогенный отек легких могут вызвать:
При некардиогенном отеке легких сначала снижается онкотическое давление крови — возникает разница между давлением крови и межклеточной жидкостью. Чтобы эту разницу выровнять, организм выводит жидкую часть крови из сосуда во внеклеточное пространство. Из-за этого альвеолокапиллярная мембрана повреждается, нарушается ее проницаемость. Жидкость выходит из сосуда в альвеолы.
Токсический отек легких
Токсический отек легких могут вызвать:
Купирование кардиогенного, некардиогенного и токсического отека легких
Чтобы купировать кардиогенный, некардиогенный и токсический отек легких, необходимо использовать:
ПДКВ можно создать и через неинвазивную вентиляцию, масочно — но только после купирования ажитации. В панике задыхающийся пациент не будет дышать в маску.
Коррекция терапии после купирования отека легких
После купирования отека легких нужно скорректировать текущую терапию, чтобы такое состояние не повторилось.
Нитраты уменьшают венозный застой в легких без повышения потребности миокарда в кислороде, вызывают пропорциональную вазодилатацию венозного и артериального русла и уменьшают пред- и постнагрузку на левый желудочек без ухудшения тканевой перфузии.
Нитраты нельзя применять при:
При необходимости нужна консультация с кардиологом/реаниматологом. В идеале перевести пациента в специализированный стационар.
Вам может быть интересно:
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи. Какие виды дыхательной недостаточности существуют и почему важно их различать.
Основы респираторной поддержки в паллиативной практике. Оборудование, базовые методики, практические рекомендации.
Практические рекомендации по лечению одышки. О методах устранения обратимых причин одышки, в том числе в последние дни и часы жизни пациента, а также — о том, что нужно объяснить родственникам пациента, страдающего одышкой.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Отек легких – как распознать и лечить?
Андрей Леонидович
Провизор
Отек легких – патологическое, смертельно опасное состояние, которое связанно с проникновением в легочные ткани отечной жидкости. Это, в свою очередь, приводит к инфильтрации альвеол и нарушению нормального газообмена. При отсутствии своевременной медицинской помощи легочный отек становится причиной гипоксии организма и летального исхода. Причины острой легочной недостаточности разнообразны. Лечение такой патологии проводится в отделении интенсивной терапии.
Отек легких: две основных разновидности
Причины
Перворичины развития такой опасной патологии многообразны. В кардиологии легочными отеками характеризуются разнообразные патологии:
Довольно часто легочный отек возникает на базе пороков сердца. В пульмонологии патология может стать осложнением таких заболеваний, как:
Отек легких может прогрессировать как осложнение передающихся инфекционным путем болезней, сопровождающихся тяжелой интоксикацией организма:
В нефрологии легочная отечность нередко сопровождает такие опасные патологии, как:
Прогрессирует отек легких и вследствие нарушения проходимости кишечника, цирроза, острого панкреатита. Экзогенные факторы, способствующие нарушению обмена газами в легких:
Симптомы
У отека легких отсутствует специфическая симптоматика, однако есть признаки, по которым можно заподозрить развитие легочной недостаточности:
При дыхании и откашливании изо рта могут появиться пенистые выделения розоватого оттенка. Прогрессирование отека сопровождается общей заторможенностью, неясностью сознания, обмороком. Если больному не оказана экстренная медицинская помощь, он погибает от асфиксии.
Диагностика
Диагностика отека легких
Диагностикой и лечением легочной отечности занимается врач-пульмонолог. При необходимости может понадобиться консультация других узкопрофильных специалистов. Для подтверждения диагноза назначается комплексное исследование, включающее такие лабораторные и инструментальные методы:
Лечение
Больного с подтвержденным отеком легких немедленно госпитализируют и помещают в отделение реанимации и интенсивной терапии, где проводятся экстренные мероприятия, способствующие нормализации состояния.
Как лечить легочную недостаточность?
По показаниям могут назначаться следующие группы препаратов:
Иногда, несмотря на прием медикаментозных средств, состояние больного не удается стабилизировать из-за недостаточной оксигенации крови. В таких ситуациях для устранения легочного отека проводится интубация, которая обеспечивает нормальную проходимость дыхательных путей. Дополнительно может потребоваться поддержка дыхания аппаратом ИВЛ. После того, как состояние пациента полностью стабилизируется, проводится лечение заболевания, которое спровоцировало отек легких. Если первопричина отека легких не будет своевременно устранена, вероятность того, что приступ повториться вновь, существенно возрастает.
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Что показывает КТ легких при коронавирусе?
Компьютерная томография (КТ) при коронавирусе показывает участки инфильтрации и воспаления легких — вирусную пневмонию.
Легочная ткань обладает белковыми рецепторами ACE2, к которым прикрепляется вирион, благодаря прочным белковым шипам, по аналогии с пневмовирусом SARS-CoV-1, впервые обнаруженным у летучих мышей.
Помимо удушья и острого респираторного дистресс-синдрома (ОРДС), высокий риск смертности от COVID-19 сопряжен и с другими, нелегочными осложнениями: миокардитом, тромбозом внутренних органов, ДВС-синдромом. Однако по данным Уханьского технологического университета, у 92 из 100 китайских пациентов, госпитализированных по поводу коронавируса, компьютерная томография выявляет повреждение легких. Большую опасность для жизни и здоровья представляет острый респираторный дистресс-синдром (ОРДС) — это обширный двусторонний воспалительный процесс с полисегментарный очагами инфильтрации, который приводит к отеку легких и острой дыхательной недостаточности.
Коронавирус проникает в организм человека через носовую полость, слизистую глаз или рот и, когда достигает легких, провоцирует у большинства больных обширный воспалительный процесс — альвеолы (воздушные пузырьки легочной ткани) заполняются жидким экссудатом или соединительной тканью. Эти пораженные участки легких, более не участвующие в дыхательном процессе, врачи видят на посрезовой КТ легких в виде «матовых стекол», симптома «булыжной мостовой». Также коронавирус часто сопровождается плевральным выпотом.
По результатам томографии также оценивают тяжесть заболевания, то есть степень поражения легких: КТ-0, КТ-1, КТ-2, КТ-3, КТ-4. Подробнее о «рисунке» коронавирусной пневмонии и диагностических возможностях компьютерной томографии — в этой статье.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ).
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Как коронавирус выглядит на КТ?
При коронавирусе на КТ отчетливо и ясно визуализируются инфильтраты в легких — участки, заполненные экссудатом (жидкостью, кровью, гноем), вследствие чего дыхание затруднено.
Особенно наглядно они представлены на 3D-реконструкции дыхательных путей. Такое изображение получается после компьютерной обработки сканов. Эти данные тоже записываются на диск, и пациент может посмотреть визуализацию его собственных легких.
По данным актуальных исследований, публикуемых в журнале Radiology, вирусная пневмония, вызванная COVID-19, чаще всего проявляется на КТ изображениях в виде двухсторонних затемнений по типу «матового стекла» и уплотнений легочной ткани, например, утолщения альвеолярных перегородок. На томограммах это, напротив, более светлые участки, поскольку они свидетельствуют о повышенной плотности легочной ткани, а она хуже пропускает рентгеновские лучи.
Наличие одиночного очага поражения по типу «матового стекла» в правой нижней доле легкого может быть интерпретировано как начальное, самое первое проявление вирусной пневмонии.
Отметим, что «матовые стекла» не являются специфическим признаком пневмонии при коронавирусе. Этот признак характерен для опухолей, кровоизлияний и других инфекций. По результатам КТ легких возможна лишь первичная дифференциальная диагностика пневмоний (бактериальной, вызванной пневмококком, грибками и др.). «Рисунок» этих заболеваний может лишь незначительно различаться. Чтобы врачи могли правильно поставить диагноз, пациенту следует пройти дополнительное обследование, например, сделать ПЦР. Лабораторная диагностика поможет выявить специфического возбудителя воспаления легких.
Когда заболевание переходит в более позднюю стадию, рисунок становится более специфическим. Коронавирусную пневмонию на КТ легких определяют по следующим признакам.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.
«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.
Консолидация матовых стекол
Признак, который чаще всего наблюдается при среднетяжелом поражении легких. Матовых стекол уже достаточно много, и на некоторых участках можно наблюдать их объединение. Видимость воздушных просветов бронхов сохраняется, но сосуды и стенки бронхов в зоне уплотнения не видны.
Симптом булыжной мостовой
Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Симптом воздушной бронхограммы
Воздушная бронхограмма — рентгенологический термин, который означает, что на фоне плотной и безвоздушной ткани легких с инфильтратами («матовых стекол» с консолидацией), сохраняется воздушное пространство в просвете бронхов. Этот отдел дыхательных путей полностью или частично визуализируются на КТ.
С одной стороны, воздушная бронхограмма говорит о проходимости проксимальных дыхательных путей, с другой — указывает на масштабную обструкцию легких, при которой практически отсутствует альвеолярный воздух.
Фиброз легких
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. У некоторых пациентов организм таким образом реагирует на инфекционное воспаление или механическую травму. Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Симптом обратного гало
Симптом «обратного ободка» или «гало» представляет собой уплотнение легочной ткани вокруг очага воспаления. Свидетельствует о прогрессирующей пневмонии. На томограммах визуализируется светлым кольцом или ободком, опоясывающим «матовое стекло» в форме практически правильного круга или эллипса.
Симптом плеврального выпота
Плевральный выпот — это скопление жидкого экссудата в плевральной полости. Плевра представляет собой серозную оболочку, которая покрывает поверхность легких и внутреннюю часть грудной клетки. Патологическая жидкость скапливается в пространстве между легкими и грудной клеткой. В норме здесь содержится немного жидкости, около 3-5 мл, — она необходима для амортизации и уменьшения трения дыхательного органа о ребра. Дополнительная жидкость затрудняет дыхание и вызывает сдавление легких.
Важно! Интерпретировать результаты КТ легких может только врач-рентгенолог. Компьютерная томография показывает поражение легких при вирусной пневмонии. Чтобы достоверно определить тип инфекционного возбудителя воспаления легких, пациенту следует сделать ПЦР.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.