Мерцательная аритмия сердца что это чем опасен для человека
Чем опасна мерцательная аритмия?
Мерцательная аритмия является очень распространенной сердечной проблемой, которая вызывает быстрое, нерегулярное сердцебиение. Она возникает у пожилых людей и при структурных заболеваниях сердца, таких как болезни клапанов и сердечная недостаточность.
Причины
Возраст является одним из наиболее важных факторов риска. Друга причина, которая приводит к появлению мерцательной аритмии – наличие сердечно-сосудистых заболеваний, гипертония, ишемическая болезнь сердца.
Существуют также следующие факторы риска развития мерцательной аритмии:
Симптомы
Если мерцательная аритмия не вызывает ускорения основной частоты сердечных сокращений, называемой тахикардией, она может остаться незамеченной. Однако в большинстве случаев это заболевание сопровождается частотой сердечных сокращений около 120-130 ударов в минуту, вызывая сердцебиение, дискомфорт в груди, головокружение, усталость и одышку.
Пожилые пациенты, чье сердце уже ослаблено, могут не переносить тахикардию, возникающую при фибрилляции предсердий. Она может сопровождаться повышением сердечных ударов до 150 ударов в минуту, падением кровяного давления и сильным недомоганием. Если у пациента уже есть ишемическая болезнь сердца, тахикардия может усугубить её, вызывая стенокардию или даже инфаркта миокарда.
Осложнения и диагностика
Основной проблемой фибрилляции предсердий является повышенный риск развития инсульта. Так как предсердие не сжимается должным образом, кровь может создать своего рода образования внутри, что способствует появлению сгустков. Если один из них оторвется, то он может попасть в любую точку тела по кровотоку.
Диагноз фибрилляции предсердий легко сделать с помощью электрокардиограммы. В случаях пароксизмальной фибрилляции предсердий может потребоваться исследование под названием Холтер. Для этого пациенту устанавливают электрокардиограммы, которые прикрепляют к телу на 24-48 часов.
Эхокардиограмма (своего рода УЗИ сердца) также способна обнаружить мерцательную аритмию. Его большим преимуществом является возможность оценить размер желудочков и предсердий.
Лечение
Лечение мерцательной аритмии может иметь 3 направления:
Электрическая кардиоверсия выполняется с помощью устройства, которое вызывает шок, аналогично тому, как это делается в некоторых случаях остановки сердца. Она проводится в более тяжелых случаях, когда пациент страдает от гипотонии или риска острого инфаркта миокарда. Фармакологическая кардиоверсия определяется с использованием венозных антиаритмических препаратов. Основным риском кардиоверсии является эмболизация сгустка в мозг. Альтернативой является проведение эхокардиограммы через пищевод для поиска сгустков в левом предсердии.
В случаях длительной фибрилляции предсердий и у пожилых пациентов с больным сердцем кардиоверсия, как правило, не используется, поскольку вероятность ее успеха низкая. В этих случаях лечение направлено только на контроль сердечного ритма.
Все пациенты с фибрилляцией предсердий должны получать лекарства с антикоагулянтными препаратами, чтобы предотвратить образование сгустков в левом предсердии.
Фибрилляция предсердий (мерцательная аритмия) – что должен знать пациент
Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
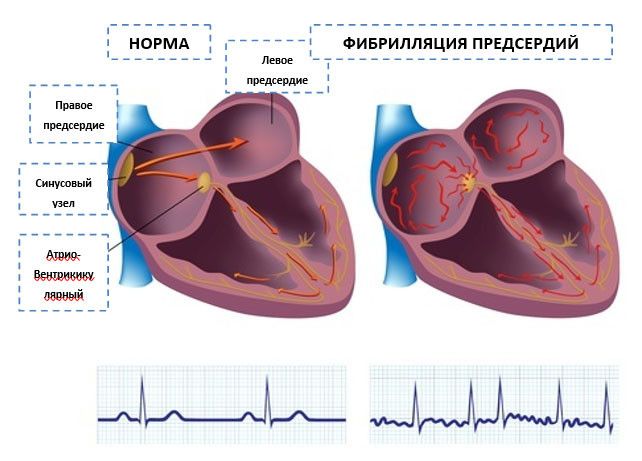
Что такое фибрилляция предсердий?
Формы
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.
Может ли фибрилляция предсердий быть опасной для здоровья?
Симптомы фибрилляции предсердий (мерцательной аритмии)
Причины мерцательной аритмии (фибрилляции предсердий)
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Очень подробно и наглядно о фибрилляции предсердий рассказывает следующий ролик (на английском языке):
Также частой причиной фибриляции предсердий является злоупотребление алкоголем. Частый прием алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния очень важны при работе любых мышц, но в первую очередь – сердечной) и оказывает прямое токсическое действие на сердце, приводя к расширению предсердий и желудочков, снижению сократительной функции. Возможно появление мерцательной аритмии у пациентов с хроническими заболеваниями легких, на фоне общих тяжелых заболеваний, патологии желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) – это тоже одна из причин фибрилляции предсердий, или мерцательной аритмии.
Фибрилляция предсердий: что делать, как лечить?
Диагностика мерцательной аритмии (фибрилляции предсердий) основывается на записи электрокардиограммы (ЭКГ). Иногда фибрилляция предсердий протекает бессимптомно и выявляется случайно, например, когда ЭКГ записывают при проф. осмотре или во время стационарного лечения по поводу другого заболевания. Однако чаще всего пациент обращается к врачу с жалобами на перебои в работе сердца, приступы учащенного неровного сердцебиения, которые могут сопровождаться слабостью, одышкой, потливостью, головокружением, чувством «внутренней дрожи», болями в области сердца и снижением артериального давления. Когда приступ случается внезапно, следует обязательно обратиться к врачу или вызвать бригаду «скорой помощи». Очень важно, чтобы запись ЭКГ была сделана именно в время приступа – врач сможет точно определить характер аритмии, поставить диагноз и назначить правильное лечение.
Если приступы случаются достаточно часто, но их не удается «поймать» на обычной ЭКГ, пациента направляют на суточное мониторирование ЭКГ (холтер, холтеровское мониторирование). В течение 24 часов (и более, в зависимости от аппарата) регистрируется ЭКГ больного и в электронном виде записывается специальным прибором размером с ладонь, который пациент носит с собой. Запись обрабатывается на компьютере, и если за время проведения обследования у пациента случались приступы аритмии, они будут зафиксированы и документально подтверждены. Врач получит всю необходимую информацию.
Может случиться, что во время проведения холтеровского мониторирования приступ не возникнет. Потребуется повторное исследование, и так до тех пор, пока аритмию не «поймают». Если приступы случаются редко, это сделать очень сложно. В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
Пароксизм фибрилляции предсердий – что делать?
Если приступ неровного учащенного сердцебиения возник у вас впервые, необходимо сразу же обратиться к врачу или вызвать бригаду «скорой помощи». Даже если вы хорошо себя чувствуете. Помните – очень важно зафиксировать приступ на ЭКГ. Приступ может закончиться самостоятельно через некоторое время, но восстанавливать правильный ритм необходимо в течение первых двух суток. Чем больше времени пройдет от начала пароксизма, тем сложнее сердцу восстановить нормальную работу и выше риск образования тромбов в камерах сердца. Если от начала приступа прошло больше двух суток или вы точно не знаете время его возникновения, восстанавливать сердечный ритм необходимо только под наблюдением врача после обследования камер сердца на эхокардиографии, ЭхоКГ (для исключения уже сформировавшихся тромбов) и специальной подготовки препаратами, разжижающими кровь (для предотвращения тромбообразования).
Если пароксизмы мерцательной аритмии (фибрилляции предсердий) возникают часто, необходимо вместе с врачом разработать план ваших действий во время приступа. При хорошей переносимости аритмии и при коротких (не более 24 часов) приступах аритмии, которые часто заканчиваются самостоятельно, можно не предпринимать специальных действий. Необходимо продолжать прием препаратов, рекомендованных врачом, не изменяя дозы. Ваш врач может рекомендовать при возникновении приступа разовый прием антиаритмического препарата в дополнение к базовой терапии или временное увеличение дозы уже принимаемых медикаментов. Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Что «лучше» – приступы или постоянная мерцательная аритмия (фибрилляция предсердий)?
Долгое время врачи считали, что единственным оптимальным результатом лечения является восстановление правильного, синусового ритма. И сейчас в большинстве случаев врач посоветует вам всеми способами восстанавливать и удерживать синусовый ритм. Однако не во всех случаях. Исследования показали, что в случае невозможности эффективного сохранения восстановленного синусового ритма (когда сердце постоянно «срывается» в фибрилляцию предсердий), постоянная фибрилляция предсердий (мерцательная аритмия) с медикаментозным контролем частоты сердечных сокращений около 60 ударов в минуту – безопаснее, чем частые пароксизмы мерцательной аритмии (особенно затяжные, требующие введения высоких доз антиаритмических препаратов или проведения электроимпульсной терапии).
Решение о целесообразности восстановления синусового ритма или сохранения постоянной формы фибрилляции предсердий принимает врач. В каждом случае такое решение индивидуально и зависит от причины развития аритмии, заболевания, на фоне которого она возникла, от ее переносимости и эффективности проводимого для удержания правильного ритма лечения мерцательной аритмии.
Затянувшийся более двух суток приступ необходимо лечить только под наблюдением врача, после специальной подготовки. В случае удачного восстановления синусового ритма врач проведет коррекцию постоянной антиаритмической терапии и посоветует прием препаратов, разжижающих кровь, как минимум в течение месяца после кардиоверсии.
Лечение фибрилляции предсердий (мерцательной аритмии)
Существует несколько способов лечения фибрилляции предсердий (мерцательной аритмии) – восстановления синусового ритма. Это прием антиаритмических препаратов внутрь, введение антиаритмических препаратов внутривенно и кардиоверсия (электроимпульсная терапия, ЭИТ). Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.
Кардиоверсия проводится под внутривенным наркозом, поэтому электрический разряд безболезненный для пациента. Успешность восстановления ритма зависит от многих факторов: длительность приступа, размеры полостей сердца (в частности, левого предсердия), достаточное насыщение организма антиаритмическим препаратом), и т.д. Эффективность ЭИТ приближается к 90-95%.
Если пароксизм фибрилляции предсердий длится более двух суток, восстанавливать ритм возможно только после специальной подготовки. Основные этапы – это прием препаратов, разжижающих кровь, под контролем специального анализа (МНО) и проведение чреспищеводной эхокардиографии (ЧПЭхоКГ) перед ЭИТ для исключения тромбов в полостях сердца.
Приступы мерцательной аритмии – как предотвратить?
Для того чтобы пароксизмы мерцательной аритмии не возобновлялись, пациент должен постоянно принимать антиаритмический препарат. С целью профилактики. На сегодняшний день существует немало антиаритмиков, выбор препарата должен сделать врач. Пациенту с мерцательной аритмией необходимо наблюдение кардиолога, при котором проводится регулярное обследование (например, ЭхоКГ раз в год, или суточное холтеровское мониторирование при необходимости, для оценки эффективности лечения), коррекция лечения. Подбор медикаментозной терапии всегда, при любом заболевании, очень кропотливое занятие, которое требует грамотности и упорства со стороны врача и понимания и исполнительности со стороны пациента. Индивидуальной может быть не только эффективность, но и переносимость лечения.
Неэффективность медикаментозной терапии фибрилляции предсердий может быть показанием к хирургическому лечению. В левом предсердии (около впадения легочных вен) располагаются зоны, в которых формируются электрические импульсы, способные запускать фибрилляцию предсердий. Повышенная электрическая активность этих зон может быть выявлена с помощью специального электрофизиологического обследования (ЭФИ). Специальный катетер вводится в полость сердца, полученная информация позволяет составить электрическую «карту» и определить триггерные («пусковые») участки. Исследование проводится под местной анестезией и достаточно безопасно для больного. После определения «пусковых» участков проводится операция – радиочастотная аблация триггерных зон (РЧА). Катетер с помощью высокочастотного тока разрушает эти участки и нарушает запуск аритмии. В четырех случаях из пяти мерцательная аритмия больше не возобновляется. В анимированном виде процесс РЧА триггерных зон при фибрилляции предсердий представлен в ролике.
Фибрилляция предсердий стала постоянной
У определенной части пациентов, страдающих приступами фибрилляции предсердий, рано или поздно наступает время, когда восстановить синусовый ритм уже не удается. Мерцательная аритмия переходит в постоянную форму. Как правило, это случается у больных со значительно увеличенными размерами левого предсердия (4,5 см и более). Такое расширенное предсердие просто не в состоянии удерживать синусовый ритм. При постоянной форме пациенту также необходимо наблюдение врача.
Цели лечения – удержание частоты сердечных сокращений в пределах 60-70 ударов в минуту в состоянии покоя, профилактика образования тромбов в полостях сердца и снижение риска тромбоэмболических осложнений.
Контроль частоты сердечных сокращений проводят бета-блокаторами, дигоксином или антагонистами кальция (группа верапамила), подбирая индивидуальную дозу препарата по принципу «чем выше доза, тем реже ЧСС». На оптимальной дозе титрование заканчивают, и пациент получает ее ежедневно. Оценить эффективность контроля над ЧСС можно с помощью суточного холтеровского мониторирования ЭКГ. Если снижения частоты ритма не удается достичь таблетками, врачи прибегают к хирургическим методам. Хирург-аритмолог изолирует предсердия от желудочков и имплантирует электрокардиостимулятор, который программируется на определенное число сердечных сокращений в покое и адаптируется к нагрузкам.
Для предотвращения тромбообразования применяют препараты, «разжижающие» кровь, то есть замедляющие процессы свертывания крови. С этой целью используют аспирин и антикоагулянты (чаще всего варфарин). На сегодняшний день подход к тактике антикоагулянтной терапии определен на основании оценки риска тромбоэмболических осложнений и риска кровотечений на фоне приема этих препаратов, и утвержден в Национальных Российских рекомендациях ВНОК.
Многие пациенты боятся начать прием препаратов, так как в инструкции указаны такие осложнения, как кровотечение. Вы должны знать, что перед назначением антикоагулянтов врач всегда взвешивает пользу и риск лечения препаратом, и назначает только тогда, когда полностью уверен, что польза значительно превышает риск. Четкое соблюдение рекомендаций и регулярный контроль анализов крови (международное нормализованное отношение (МНО) для пациентов, получающих варфарин) плюс Ваша информированность об основных механизмах действия препарата и тактике Ваших действий при первых признаках кровоточивости делают такое лечение полностью предсказуемым и максимально безопасным.
Предварительно анализируются данные компьютерной томографии. Для доступа производится пункция и катетеризация бедренной вены. По проводнику инструменты проводят в правое предсердие, после выполнения позиционирования производится пункция межпредсердной перегородки и через этот прокол проводник попадает в левое предсердие. Затем производится выбор места имплантации и подбор размера окклюдера. Окклюдер устанавливается в устье ушка левого предсердия, прекращая кровоток в нем и, таким образом, исключается появление тромбов в этом анатомическом образовании. В Красноярске такие операции выполняются в Краевой клинической больнице.
Кардиологи «Центра Современной Кардиологии» обладают не только всеми современными функциональными и лабораторными методами диагностики заболеваний, вызывающих фибрилляцию предсердий, но и огромным опытом диагностики и лечения различных форм мерцательной аритмии.
Кажется, у меня аритмия. Главные вопросы о фибрилляции предсердий
Пересказ вебинара с кардиологом Тамазом Гаглошвили
Эксперт: Тамаз Гаглошвили — врач-кардиолог, автор популярного медицинского канала @blog_kardiologa, который в 2020-м году был отмечен Минздравом РФ как «лучший блог о кардиологии глазами пациентов».
Одним из самых популярных вебинаров весны стал эфир с кардиологом Тамазом Гаглошвили о фибрилляции предсердий. Редакция Медэк Старз еще раз послушала запись эфира и составила подробный пересказ самых главных тезисов эксперта о мерцательной аритмии — как обнаружить фибрилляцию предсердий, за какими параметрами здоровья необходимо следить, какие лекарства жизненно важны, а какие опасны.
| Важно: материал носит рекомендательный характер. Терапию при аритмии, антикоагулянты и антиаритмические препараты врач может назначать только индивидуально при личной встрече после изучения данных исследований. Снижение или увеличение дозировки, перерывы в терапии необходимо согласовывать с лечащим врачом. |
Что такое фибрилляция предсердий?
Фибрилляция предсердий — самый распространенный вид аритмии, при котором предсердия сокращаются хаотично и нерегулярно.
Синусовый узел, располагающийся в правом предсердии, продуцирует импульс частотой 60-80 в минуту, который передается по всей проводящей системе сердца. Орган сокращается, образуя синусовый ритм. При фибрилляции предсердий в них возникает много очагов электровозбуждения, в результате чего предсердие очень быстро сокращается, и в этот момент синусовый узел не работает. Пароксизмы (эпизоды) ФП могут быть короткими и бессимптомными, а могут продолжаться несколько дней или месяцев. ФП сама по себе не опасна, но в трети всех случаев приводит к развитию ишемического инсульта.
Чем опасна фибрилляция предсердий?
Среднестатистический российский пациент с фибрилляцией предсердий — это человек 72 лет с ишемической болезнью сердца. Сама по себе ФП не является угрожающим жизни состоянием, но может привести к развитию тяжелой клинической ситуации.
Ишемический инсульт
75% всех инсультов — это ишемические инсульты. Каждый третий ишемический инсульт случается в результате ФП. Как это происходит? При фибрилляции предсердий кровь в сердце имеет турбулентный ход, в левом предсердии возникает тромбоз. Этот тромб забивает сосуды и вызывает инфаркт головного мозга.
Инфаркт миокарда
6 из 10 пациентов с ФП имеют в анамнезе ишемическую болезнь сердца. Если есть ФП и ИБС, то риск развития инфаркта миокарда увеличивается в 5 раз.
Инвалидность и смерть
Европейские исследования, основанные на данных 4000 пациентов, показали, что каждый третий человек, перенесший ишемический инсульт на фоне ФП и не принимавший антикоагулянты, умирал в течение трех месяцев. Исследование показало повышение риска инвалидизации на 43%, это происходит из-за длительной реабилитации.
В 2020-м году Европейское общество кардиологов выработало
ABC- алгоритм действий при фибрилляции предсердий:
А — антикоагулянты
В — контроль частоты сердечных сокращений
С — контроль образа жизни человека
Как узнать, что у меня фибрилляция предсердий?
Самые частые симптомы ФП — чувство сердцебиения, одышка и общая слабость. Не стоит доверять субъективным ощущениям — необходимо сделать кардиограмму или провести суточный мониторинг ЭКГ по Холтеру.
Холтер поможет более точно определить наличие пароксизмов. Если пароксизм длится от 30 секунд — можно обращаться к врачу за антикоагулянтами. В сутки проходит 40 тысяч сердечных сокращений, из них может быть 400 экстрасистол (сердцебиений вне ритма) — это норма.
Бывает что человек не ощущает пароксизмы — к примеру, когда они случаются ночью. Это плохо, потому что могут образовываться небольшие тромбы, которые будут закупоривать мелкие сосуды головного мозга. Нарушение кровоснабжения некоторых участков приведет к их отмиранию, что значительно повышает риск развития деменции.
У молодых людей экстрасистолы могут иметь внесердечные причины — необходимо проверить показатели ферритина, гемоглобина, гормонов щитовидной железы, исследовать желудочно-кишечный тракт с целью исключения рефлюкса-эзофагита, который также вызывает срывы ритма, в том числе и фибрилляцию предсердий. Людям с ФП раз необходимо в 6 месяцев сдавать анализы показателей печени, почек, общий анализ крови.
Существует три формы фибрилляции предсердий:
— Постоянная форма
— Персистирующая форма (ФП проходит с медицинской помощью)
— Пароксизмальная форма (ФП появляется и проходит самостоятельно)
Главные препараты для профилактики инсульта при ФП — это антикоагулянты
Главные препараты для пациентов с ФП, профилактирующие инсульт, — антикоагулянты, воздействие которых снижает свертываемость крови. Они предотвращают образование тромбов и следовательно, снижают риск развития инсульта. Свертываемость является нормальной защитной реакцией организма на повреждение сосудистой стенки. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Самые известные в России антикоагулянты — «Эликвис», «Ксарелто» и «Прадакса».
Также некоторым пациентам можно принимать «Варфарин» (с контролем МНО). Его назначают при низкой скорости клубочковой фильтрации (или клиренса креатинина — показателя работы почек) или при протезированных клапанах.
Принимая «Варфарин», необходимо контролировать МНО в крови (Международное Нормализованное Отношение) — показатель должен быть от 2.0 до 3.0.
Главные препараты для пациентов с ФП, профилактирующие инсульт — антикоагулянты, воздействие которых снижает свертываемость крови. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Принимать антикоагулянты можно только по назначению врача
Стандартная дозировка:
«Ксарелто» 20 мг / 1 раз в день
«Эликвис» 5 мг / 2 раза в день
«Прадакса» 150 мг / 2 раза в день
Исследования показывают, что пациентам удобнее принимать «Ксарелто» — прием 1 раз в день легче запомнить, особенно пожилым людям.
«Вафарин»: пить по одной таблетке вечером, через 3–4 дня сдать МНО. Если МНО не достигло 2.0, то доктор должен увеличить дозировку. МНО следует сдавать раз в 3–4 дня, пока нужный уровень не будет достигнут. Затем нужно сдавать МНО раз в 3 недели.
Важно: все препараты и их дозировка назначаются строго на очном приеме у врача! Данная информация носит ознакомительный характер и не может быть руководством к действию. Самолечение при аритмии недопустимо и может иметь серьезные последствия для здоровья.
Снижение дозировки антикоагулянтов в основном зависит только от трех параметров:
— Показатель клиренс-креатинина меньше 50.
— Вес пациента меньше 65 кг.
— Возраст пациента больше 85 лет.
В остальных случаях снижение дозировки грозит риском инсульта.
Антикоагулянты разжижают кровь — это опасно?
Как и любые кроворазжижающие препараты, антикоагулянты могут вызвать кровотечение. Однако, риск кровотечения в 10 раз ниже риска инсульта. Если у человека спонтанные синяки, кровь из носа, обильные менструации, кровь в моче — это не показатель того, что нужно снижать дозировку. От мелких кровотечений не умирают, в отличие от инсульта. При вышеуказанных симптомах кровотечений нужно прийти на осмотр к лечащему врачу — гинекологу, урологу и, обязательно, к кардиологу.
Если человек принимает антикоагулянты, он должен раз в 6 месяцев сдавать общий анализ крови, креатинин, скорость клубочковой фильтрации (клиренс–креатинин), калий, натрий, АЛТ, АСТ.
Другие типы лекарств: бета-блокаторы
При постоянной форме ФП частота сокращений не должна превышать 110 ударов в минуту на фоне препаратов. Тогда дополнительных назначений не требуется. Частоту сокращений контролируют с помощью бета-блокаторов — их назначение возможно только по рецепту врача.
Другие типы лекарств: антиаритимические препараты
Если у человека не постоянная, а периодическая ФП, ему назначают антиаритмические препараты. Существует много АА-препаратов — врач подбирает их индивидуально на основе данных «холтера» и «биохимии». Ни в коем случае не стоит назначать себе антиаритмические препараты самостоятельно — они могут обладать проаритмогенным действием — то есть, вызывать аритмию.
Опасные или бесполезные препараты
● 50% инсультов при ФП связано с тем, что человек принимает аспирин. Ни аспирин, ни «Клопидогрел», ни их комбинация, не защищают человека от развития ишемического инсульта.
● Многие пьют кровь-разжижающие препараты, когда к этому нет причин, другие готовы заменять антикоагулянты «Кардиомагнилом», «Милдронатом», «Рибоксином» — так делать нельзя.
● «Предуктал» может вызвать экстрасистолию и усилить аритмию, его применяют только при ишемической болезни сердца.
● Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон.
Почему нужно контролировать образ жизни?
Потому что он отражается на размере левого предсердия. Чем выраженнее ожирение, тем размер левого предсердия выше. Если у человека есть лишний вес, давление в сердце увеличивается, увеличивается объем циркулирующей крови, растягивается левое предсердие. Чем больше левое предсердие от нормы (400 мм), тем выше риск развития фибрилляции предсердий.
Ситуации
При нормальном размере левого предсердия эффективность радиочастотной абляции может достигать 70%. Чем больше размер левого предсердия, тем эффективность РЧА ниже.
● Если пациент проходит радиочастотную абляцию, важно помнить: чем больше отклонений от нормы в работе предсердия, тем выше риск рецедива мерцательной аритмии.
● Когда у человека сбивается сердечный ритм, во время проведения УЗИ обращают внимание на размер левого предсердия: если оно незначительно расширено, имеет смысл попытаться восстановить этот ритм с помощью медикаментозных методов или электроимпульсной терапии. Но если левое предсердие значительно расширено, особого толка восстанавливать ритм нет — рано или поздно он опять сорвется.
Что делать?
● Контролировать вес.
● Отказаться от алкоголя — алкоголь увеличивает риск кровотечения и утяжеляет течение аритмии либо увеличивает частоту срывов этой аритмии.
● Отказаться от курения.
● Отказаться от приема БАДов — большинство из них может усилить действие антикоагулянтов.
● Увеличить физические нагрузки.
● Контролировать состояние щитовидной железы у эндокринолога.
Возраст — фактор риска?
Возраст — огромный фактор риска
Чем старше человек, тем риск инсульта больше. Каждый четвертый пациент с ФП старше 88 лет в течение полугода получает ишемический инсульт, если не принимает антикоагулянты.
В пожилом возрасте очень важно контролировать давление. С годами сосуды становятся жесткими, регидными, в них откладывается кальций и развивается атеросклероз.
Большая разница между систолическим («верхним») и диастолическим («нижним») давлением, так же как и резкий перепад, могут повысить риск возникновения инсульта. Если у пожилого человека возникает гипертонический криз, не нужно резко снижать давление — при показателе 200 снижаем не более чем до 160 за сутки.
(Систолическое давление — кровь проталкивается в камерах сердца и артериях; диастолическое давление — сердце расслабляется, наполняется кровью, расслабляются стенки сосудов).
Анализы: высокая разница между «верхним» и «нижним» давлением — сдать липидограмму, сделать УЗИ сосудов верхних конечностей. Маленькая разница — немедикаментозное лечение.
«Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон. Всем желаю крепкого здоровья и синусового ритма», —Тамаз Гаглошвили.