Мочевой синдром это что
Мочевой синдром
Мочевой синдром проявляется у больных комплексом нарушений мочеиспускательной системы и отклонением от стандартных значений количества мочи, ее состава и качества. На начальных этапах развития патологии человек может не знать о развитии патологических процессов, так как отсутствуют внешние проявления нарушений, что в последующем требует использования наиболее сложных методов лечения.
Юсуповская больница, расположенная в Москве, является современным медицинским учреждением, в котором пациентам оказывают широкий спектр услуг. Специалисты клиники терапии проводят эффективное лечение мочевого синдрома, после которого пациенты могут вернуться к активной жизни без неприятных ощущений и стеснения.
Признаки мочевого синдрома
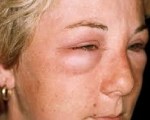
Заболевания мочевыделительной системы, на фоне которых развивается мочевой синдром, имеют длительное начало. При данном синдроме больной длительное время может испытывать слабость, вялость, незначительное повышение температуры тела до 37◦С. Кроме этого, могут появляться симптомы, которые не связаны с приемом пищи: тошнота, рвота и головокружение. При прогрессировании заболевания возникает бессонница, повышенная чувствительность к запахам и свету, а также повышается артериальное давление. Характерными проявлениями мочеполового синдрома являются отеки в области лица и шеи, которые уменьшаются через несколько часов после пробуждения.
Мочевой синдром имеет характерные проявления, которые выявляются в ходе лабораторных исследований:
Пациенты, обращающиеся в Юсуповскую больницу с признаками заболеваний мочеполовой системы, проходят комплексную диагностику, после которой, в случае подтверждения диагноза, разрабатывается индивидуальный план лечения. Объем терапевтических мероприятий и их стоимость всегда сообщаются пациенту до начала лечения.
Причины развития мочевого синдрома
При мочевом синдроме изменяются физические и биохимические характеристики мочи. Данный синдром свидетельствует о развитии в организме заболеваний различного характера. Мочевой синдром, при котором изменяются только показатели мочи, является изолированным. При комбинированной разновидности заболевания у пациентов отмечаются как проявления синдрома, так и общая интоксикация организма.
Развитие данной патологии может быть связано с различными факторами, которые разделены специалистами на три группы:
Выявление причин мочеполового синдрома необходимо для определения наиболее подходящей тактики лечения. Специалисты Юсуповской больницы не используют устаревшие и неэффективные методики диагностики, так как они не позволяют в полной мере охарактеризовать патологический процесс.
Мочевой синдром: клинические рекомендации
Специалисты Юсуповской больницы, которые диагностируют и лечат мочеполовой синдром, клинические рекомендации используют при взаимодействии с пациентами. Так, одним из принципов лечения является сочетание различных методов: медикаментозных и физиотерапевтических для достижения положительного результата.
Мировыми специалистами сформулированы также профилактические меры:
Пациенты Юсуповской больницы получают не только качественные медицинские услуги, но и уважительное и доброжелательное отношение сотрудников. Специалисты Юсуповской больницы оказывают помощь каждому обратившемуся пациенту с деликатной проблемой.
Высокоточная диагностика в Юсуповской больнице
Специалистам Юсуповской больницы для выявления причин нарушений мочеполовой системы и постановки диагноза необходимо провести комплексное обследование, включающее:
В Юсуповской больнице при обследовании пациентов используется европейское оборудование, отличающееся высокой точностью и минимальным временем обработки результатов, поэтому мочевой синдром выявляется быстро. В сложных диагностических случаях специалисты могут обращаться к коллегам, работающих в крупных исследовательских лабораториях Москвы.
Лечение мочевого синдрома в Москве
Пациенты, которые обращаются в Юсуповскую больницу, могут быть уверены в том, что специалисты помогут им в решении деликатной проблемы. В рамках комплексного лечения, проводимого в клинике терапии, пациентам назначаются: лекарственные препараты, физиотерапевтические процедуры, а также специальная диета для снижения нагрузки на мочевыделительную систему.
Специалисты Юсуповской больницы используют только сертифицированные на территории РФ препараты. Самолечение при мочевом синдроме может привести к прогрессированию основного заболевания и развитию последствий. Народные средства не используются в Юсуповской больнице, так как специалисты руководствуются мировыми стандартами медицины.
После лечения мочевого синдрома в Юсуповской больнице пациенты отмечают улучшение качества жизни, так как их не беспокоят неприятные симптомы. Кроме этого, пациенты отмечают высокий уровень сервиса и доброжелательное отношение персонала, готовность к решению любых организационных моментов.
Если вам необходима консультация опытных врачей, которым известно, как диагностировать и лечить мочевой синдром, свяжитесь по телефону с сотрудниками Юсуповской больницы для записи на прием.
Мочевой синдром
1. Общие сведения
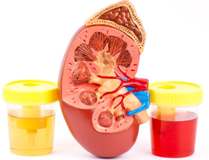
С давних пор люди знают о том, что любая циркулирующая или выводимая из организма субстанция (кровь, лимфа, сперма, кал, желудочный сок и т.д.) при правильно назначенном, выполненном и прочитанном анализе может стать источником неоценимой информации, причем не только о «своей» ткани или органе, но и о состоянии организма в целом. Не случайно одним из двух первых (и зачастую наиболее информативных) лабораторных анализов, назначаемых при любом обследовании, является клинический анализ мочи. Существует множество методологических модификаций такого анализа, применяемых в зависимости от клинической ситуации, и не меньшее число разнообразных «формул мочи», т.е. специфических для различных заболеваний пропорций и концентраций входящих в ее состав веществ. Естественно, в первую очередь результаты анализа мочи отражают состояние почек и всей мочевыделительной системы.
Прошло уже без малого сто лет с тех пор, как выдающийся отечественный терапевт, академик Е.М.Тареев предложил и подробно обосновал понятие «нефротический синдром», в основе диагностики которого лежит именно анализ мочи: протеинурия, гипопротеинемия, гиперлипидемия. На более понятном языке это означает одновременное повышение в составе мочи концентраций белков и жиров при пониженном уровне белка в крови. Нефротический синдром сопровождается, как правило, выраженной склонностью к отекам и рядом других характерных изменений – в частности, т.н. мочевым синдромом.
В широком смысле слова, мочевой синдром – это совокупность нарушений мочеиспускания, физических и биохимических параметров мочи.
2. Причины
Мочевой синдром, выраженный в той или иной степени, выявляется при различных патологических процессах и/или состояниях мочевыделительной системы, и считается одним из важнейших диагностических признаков нефропатологии. Так, его обнаруживают при острых и хронических гломерулонефритах (воспаление клубочковых структур почечного фильтра), пиелонефритах (воспаление канальцевых элементов нефрона), уретритах (воспаление мочеиспускательного канала), почечном амилоидозе (дегенеративно-дистрофическое обменное заболевание), мочекаменной болезни, онкологических заболеваниях.
3. Симптомы и диагностика
При выявлении мочевого синдрома, по результатам осмотра (значение имеет внешнее состояние кожи и волос, соотношение массы тела и роста, общий соматический статус), сбора жалоб и анамнеза – назначают дополнительные инструментальные исследования, выбор которых определяется наиболее вероятной клинической гипотезой: стандартом является уроцистоскопия, различные виды контрастного рентген-исследования, томографическая или ультразвуковая визуализация.
4. Лечение
Безусловно, подход к лечению онкологических процессов отличается, скажем, от терапии почечных воспалений настолько, что говорить о едином лечении мочевого синдрома было бы совершенно неправомерно. Он купируется по мере устранения обусловивших его причин: в одних случаях это достигается антибиотиками, противовоспалительными и нефропротективными консервативными средствами, щадящей диетой, витаминотерапией и нормализацией суточного потребления жидкости, в других – методом выбора является безотлагательное хирургическое вмешательство.
Однако нельзя не подчеркнуть: нефрология относится к той сфере, где самолечение многим кажется самым простым и эффективным решением проблем (дескать, достаточно «купить мочегонное» или «попить травки»), но в действительности нередко приводит к смертельно опасным осложнениям. Поэтому при любых нарушениях в данной области следует обязательно проконсультироваться с врачом, прежде чем предпринимать какие бы то ни было шаги.
Мочевой синдром
Мочевой синдром – это лабораторный синдром, который включает протеинурию, гематурию, лейкоцитурию и цилиндрурию. Перечисленные нарушения возникают все вместе либо проявляются в разнообразных сочетаниях из 2-3 признаков. Патология наблюдается при гломерулонефритах, пиелонефритах, мочекаменной болезни и других видах поражения почек. Основные симптомы: отеки на лице, боли в зоне поясницы или внизу живота, дизурические явления. Для диагностики причины синдрома назначается УЗИ, МРТ почек, рентгенологические исследования (КТ, экскреторная урография, реносцинтиграфия). Лечение подбирается с учетом основного и сопутствующих заболеваний.
МКБ-10
Общие сведения
В широком смысле понятие «мочевой синдром» включает все количественные и качественные изменения мочи, которые определяются при лабораторном исследовании. Однако в практической урологии и нефрологии врачи пользуются более узкой трактовкой термина. Традиционно он включает 4 показателя: увеличение содержания в моче белка (протеинурия), эритроцитов (гематурия), лейкоцитов (лейкоцитурия) и цилиндров (цилиндрурия). Мочевой синдром занимает ведущее место у пациентов с поражениями почек, является основным признаком острой и хронической патологии мочевыделительной системы.
Причины
Бессимптомный мочевой синдром может иметь физиологическое происхождение, особенно при выявлении изолированной протеинурии. Он развивается при интенсивном физическом и психоэмоциональном напряжении, лихорадочных состояниях, употреблении большого количества белковой пищи. Спектр патологических причин лабораторного синдрома разнообразен, чаще всего изменения мочи возникают при следующих группах заболеваний:
Патогенез
В норме почки имеют анатомический барьер, который включает сложный гломерулярный фильтр, не пропускает крупные молекулы и клетки. Диаметр пор составляет до 4 нм, поэтому сквозь них могут проходить только легкие цепи протеинов. При патологических состояниях поры увеличиваются в размерах, вследствие отложения иммунных комплексов и развития воспаления повышается проницаемость сосудистой стенки для макромолекул.
Механизм формирования гематурии до конца не выяснен. Значительную роль в развитии этот симптома имеет вовлечение мезангия, поражение ткани интерстиция и эпителия извитых канальцев. По данным электронограмм, эритроциты способны изменять свою форму и проникать в мочу через мельчайшие разрывы базальной мембраны. Второй вариант гематурии связан повреждениями слизистой мочевыводящих путей при урологических заболеваниях.
Появление лейкоцитурии связывают с воспалительными процессами в любом отделе мочевыделительной системы, в ответ на который происходит миграция иммунных клеток к патологическому очагу. От активности заболевания зависит число лейкоцитов в поле зрения – от незначительной лейкоцитурии (8-10 клеток) до пиурии (лейкоциты покрывают более половины поля зрения). Появление цилиндров указывает на патологические процессы в почечных канальцах.
Симптомы мочевого синдрома
Клинические проявления зависят от первопричины лабораторных изменений и тяжести заболевания у конкретного пациента. При внешнем осмотре обращает на себя внимание «facies nephritica» – одутловатое лицо с бледной кожей, опухшими веками и суженными глазными щелями. При длительном существовании отеков кожа становится сухой и истонченной, покрывается светлыми полосами растяжения. Для амилоидоза типична восковая бледность кожных покровов.
Многие болезни, появляющиеся мочевым синдромом, вызывают боли в области поясницы. Пациенты жалуются на тупые ноющие боли при гломерулонефрите и хроническом пиелонефрите, сильные схваткообразные ощущения с иррадиацией в промежность при камнях в почках. Симптомы усиливаются при обильном питье, тряской езде, физической нагрузке. Заболевания мочевых путей проявляются болями в нижних отделах живота при мочевыделении.
Еще один типичный признак поражения мочевыделительной системы – нарушения процесса мочеиспускания. Пациенты отмечают учащение походов в туалет, усиление болей во время процесса, императивные позывы. Характерно изменение количества, цвета и плотности мочи, при гнойно-воспалительных процессах появляется резкий неприятный запах. Красный и бурый оттенок мочи указывает на гематурию, коричневый цвет – симптом желтухи.
Осложнения
Наиболее опасным последствием мочевого синдрома является развитие почечной недостаточности. По патогенезу и клинической симптоматике она бывает острой и хронической. Острая почечная недостаточность (ОПН) отражает некроз эпителия канальцев и тяжелые нарушения кровообращения в органе. При своевременно начатом лечении смертность составляет 10-15%, без оказания медицинской помощи – более 50%, у пациентов с тяжелой сопутствующей патологией – до 80%.
При продолжающихся более 3 месяцев анатомо-функциональных поражениях диагностируется хроническая болезнь почек (ХБП). Это опасное неуклонно прогрессирующее заболевание, которое сопровождается постепенным снижением скорости клубочковой фильтрации (СКФ). Финальной стадией ХБП является терминальная почечная недостаточность, которая зачастую сопровождается жизнеугрожающими сердечно-сосудистыми и инфекционными осложнениями.
Диагностика
Для установления факта мочевого синдрома необходимы показатели стандартного лабораторного анализа. При выявлении патологических отклонений от нормы пациенту требуется обследование у врача-нефролога или уролога для выявления первопричины нарушений. Сначала проводится общеклинический осмотр, пальпация поясницы, сбор анамнеза жизни. Расширенная программа диагностики включает такие виды исследований:
Лечение мочевого синдрома
Фармакотерапия
При подборе методов лечения учитывается основная патология, после устранения которой исчезают патологические изменения, характерные для мочевого синдрома. Пациентам рекомендуется соблюдение диеты с ограничением количества поваренной соли, строгим контролем уровня белка и потребляемой жидкости. Для лечения болезни почек и нормализации функций органа используются следующие группы медикаментов:
Экстракорпоральные методы детоксикации
Для коррекции системных проявлений почечной недостаточности и замещения утраченной функции органа проводится гемодиализ ежедневно или через день при ОПН, регулярно 1-3 раза в неделю при хроническом заболевании почек. По показаниям применяются другие экстракорпоральные методы: плазмаферез для удаления токсинов и продуктов метаболизма из плазмы крови, процедуры непрерывной терапии (гемофильтрация и гемодиафильтрация).
Хирургическое лечение
При хронической недостаточности функций почек рассматривается возможность радикальных мер – трансплантации органа. Пересадка является наиболее эффективным способом коррекции заболевания, она позволяет значительно продлить жизнь пациентам. Помощь хирургов может потребоваться для коррекции врожденных аномалий развития, нарушающих работу почек, для устранения сосудистых патологий в бассейне почечных артерий.
Прогноз и профилактика
Отдаленные риски для пациента зависят от первопричины отклонений в анализе мочи и правильности лечения. При отсутствии признаков почечной недостаточности и других соматических заболеваний удается полностью ликвидировать проблему методами консервативного лечения. После перенесенной ОПН до 50% выздоровевших имеют снижение функций почек, около 5% нуждаются в постоянной почечно-заместительной терапии. ХПН требует пожизненного поддерживающего лечения.
Поскольку мочевой синдром не является самостоятельной нозологией, суть превентивных мер сводится к предупреждению развития болезней почек. Пациентам рекомендуется придерживаться здорового питания с ограничением жиров и соли, избегать переохлаждений, своевременно лечить инфекции нижних мочевыводящих путей. Для профилактики токсических поражений почек врачам необходимо рационально подходить к подбору фармакотерапии, избегать полипрагмазии.
Расстройство процесса мочеиспускания у женщин и мужчин
Расстройства мочеиспускания (дизурические расстройства) не представляют угрозу для жизни, но значительно ухудшают ее качество и приводят к психологическому дискомфорту. Люди, столкнувшиеся с этой проблемой, нередко стесняются обратиться к специалисту, чем еще больше усугубляют ход болезни. В норме количество мочеиспусканий в день составляет до 8.
Виды расстройств мочеиспускания
Причины развития патологии
Расстройство процесса мочеиспускания провоцируют такие факторы:
Диагностика расстройства мочеиспускания
Расстройство мочеиспускания у мужчин и женщин должен лечить врач-уролог. Диагностика основывается на анализе данных анамнеза, симптоматической картины, лабораторных и инструментальных методах исследования. Врач проведет осмотр пациента и выслушает его жалобы. В ряде случаев потребуются дополнительные исследования:
Для уточнения диагноза может потребоваться консультации узких специалистов: гинеколога, уролога, андролога, невролога, эндокринолога, венеролога.
Методы лечения
Лечение функциональных расстройств мочеиспускания предполагает комплексный подход и направлено на устранение основного заболевания. Пациент сможет рассчитывать на благоприятный прогноз в том случае, если основная причина возникновения расстройства диагностирована и пролечена до поражения почек.
Если проблема с мочеиспусканием длится больше двух дней, появилась сильная боль в животе и поднялась температура – необходимо как можно скорее обратиться за медицинской помощью. Врачи Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии) помогут вылечить урологические заболевания любой сложности. Для лечения пациентов применяются такие методы: слинговые операции при недержании мочи у женщин, открытая аденомэктомия с высокой эффективностью результата, лапароскопическое удаление аденомы простаты и др. Полное обследование будет проведено в день обращения.
Публикации в СМИ
Cиндромы нефрологические
Данные синдромы характерны только для заболеваний почек и мочевых путей, поэтому их обнаружение свитетельствует о почечной патологии. Они могут возникать изолированно или сочетаться между собой.
Синдром нефротический характеризуется массивной протеинурией (>3,5 г/сут), гипоальбуминемией, отёками, гиперлипидемией.
Синдром остронефритический — проявляется остро возникающей гематурией, средней или массивной протеинурией и артериальной гипертензией.
Синдром мочевой (бессимптомные нарушения состава мочи) — гематурия, протеинурия (ниже нефротического диапазона), стерильная лейкоцитурия.
ОПН — острое, потенциально обратимое нарушение функций почек с азотемией, развивающееся под воздействием повреждения клубочков, канальцев, интерстиция или почечных сосудов.
ХПН — постепенно развивающееся при хронических заболеваниях почек снижение функций почек с уремией.
Синдром канальцевых нарушений проявляется полиурией, никтурией, канальцевой протеинурией, метаболическим ацидозом, электролитными нарушениями.
Инфекция мочевых путей — инфекционные заболевания верхних (почки) или нижних (мочевой пузырь, мочеиспускательный канал) мочевых путей или бессимптомная бактериурия.
Нефролитиаз — мочекаменная болезнь, проявляющаяся почечной коликой, гематурией.
Синдром обструкции мочевых путей — нарушение оттока мочи, приводящее к постепенной атрофии почечной паренхимы.
Код вставки на сайт
Cиндромы нефрологические
Данные синдромы характерны только для заболеваний почек и мочевых путей, поэтому их обнаружение свитетельствует о почечной патологии. Они могут возникать изолированно или сочетаться между собой.
Синдром нефротический характеризуется массивной протеинурией (>3,5 г/сут), гипоальбуминемией, отёками, гиперлипидемией.
Синдром остронефритический — проявляется остро возникающей гематурией, средней или массивной протеинурией и артериальной гипертензией.
Синдром мочевой (бессимптомные нарушения состава мочи) — гематурия, протеинурия (ниже нефротического диапазона), стерильная лейкоцитурия.
ОПН — острое, потенциально обратимое нарушение функций почек с азотемией, развивающееся под воздействием повреждения клубочков, канальцев, интерстиция или почечных сосудов.
ХПН — постепенно развивающееся при хронических заболеваниях почек снижение функций почек с уремией.
Синдром канальцевых нарушений проявляется полиурией, никтурией, канальцевой протеинурией, метаболическим ацидозом, электролитными нарушениями.
Инфекция мочевых путей — инфекционные заболевания верхних (почки) или нижних (мочевой пузырь, мочеиспускательный канал) мочевых путей или бессимптомная бактериурия.
Нефролитиаз — мочекаменная болезнь, проявляющаяся почечной коликой, гематурией.
Синдром обструкции мочевых путей — нарушение оттока мочи, приводящее к постепенной атрофии почечной паренхимы.