На ушах волдыри что это
На ушах волдыри что это
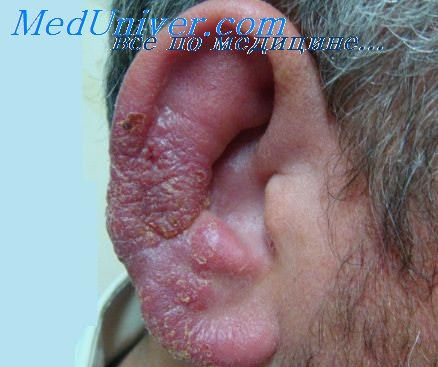
Опоясывающий лишай — вирусное заболевание, характеризующееся высыпанием на эритематозных участках кожи туловища, ушной раковины, наружного слухового прохода и даже на барабанной перепонке сгруппированных маленьких красных папул, переходящих в пузырьки с серозным содержимым. Пузырьки локализуются на задней поверхности ушной раковины или на ушной мочке или же на козелке и его окружности.
Повреждение задней или передней поверхности раковины зависит от того, поражен ли n. trigeminus или n. auricularis magnus, по ходу которых отмечается невралгическая боль. Вскоре пузырьки бледнеют и лопаются, а потом засыхают с образованием корок (через 5—7 дней); в дальнейшем корки отпадают через 2—3 недели.
Иногда эпидермис и даже сосочковый слой кожи некротизируются, при отхождении которых остаются большие дефекты кожи (herpes zoster gangraenosus).
Высыпанию пузырьков предшествует общее недомогание, головная боль, озноб, повышение температуры, боль в окружности раковины. Иногда вслед за этим, обычно через 5—6 дней, может развиться паралич лицевого и слухового нервов. После высыпания через несколько дней (максимальный срок 14 дней) наблюдается припухакие лимфатических узлов в окружности ушной раковины, расстройство чувствительности. В случае некроза заболевание протекает с более резко выраженными общими и субъективными симптомами; оно затягивается на продолжительное время.
В дальнейшем на месте некротических участков остаются рубцы.
Явления неврита охватывают иногда не только n. trigeminus, но и пп. cochlearis, facialis, glossopharyngeus, vagus и III—IV шейные с поражением их узлов.
Заболевание впервые описано Кернером (Кбгпег, 1904); по аналогии с herpes ophthalmicus предложено назвать эту болезнь herpes zoster oticus. Herpes zoster oticus — редкое заболевание. Иане (A. Jahnae, 1914) собрал в мировой литературе 15 случаев и сам привел одно наблюдение; Хайман описал еще 7 наблюдений, а Гюттих (Giittich, 1922)—10. А. М. Медовой (1924) и Н.М. Асписов (1934) описали по одному наблюдению. В зависимости от распространения процесса Хайман различает четыре формы: 1) высыпание пузырьков без поражения лицевого и слухового нервов; 2) herpes zoster в сочетании с параличом лицевогонерва;3) herpes zoster и паралич лицевого и слухового нервов; 4) herpes zoster и паралич слухового нерва.
Н. М. Асписов (1934) привел наблюдение с поражением п. vestibularis, п. facialis с сохранением слуховой функции. Аналогичное наблюдение описал С. Я. Языков (1948).
Некоторые авторы считали, что болезнь возникает на почве простуды, вызывающей неврит черепных нервов. Гюттих считал, что в основе заболевания всегда лежит серозный менингит, вовлекающий в процесс нервные стволы. При пункции Гюттих как будто имел возможность доказать это. Однако в последнее время никто не сомневается в вирусном происхождении болезни. По мнению ряда авторов. herpes zoster — вирусное заболевание, являющееся разновидностью вируса ветряной оспы; оно оставляет после себя иммунитет и не заразно для подопытных животных. Herpes simplex же очень часто дает рецидивы и заразителен для кроликов и морских свинок.
Диагноз. Диагноз основывается на вышеописанной клинической картине не представляет особых затруднений. При дифференциальной диагностике между опоясывающим и простым пузырчатым лишаем решающим симптомом в пользу первого является зональное расположение сыпи и невралгическая боль.
Прогноз. При herpes zoster прогноз довольно серьезный, так как явления со стороны нервов имеют стойкий характер; слух, если пропадает, обычно безвозвратно.
Лечение. Против боли внутрь назначают анальгин, пирамидон, аспирин или антипирин. Поскольку болезнь носит воспалительный характер, применяют антибиотики (пенициллин, ауреомицин и др.), позже дибазол, 5% раствор витамина В1 в виде инъекций, одновременно 2% раствор витамина В, в виде ионизации (носовая рефлексотерапия). Пораженные места кожи густо присыпают порошком дерматола или ксероформа. При образовании больших корок назначают цинковую пасту. В последнее время стали назначать вливания прокаина (новокаина), аскорбиновой кислоты и адреналина внутривенно. Одновременно дают ауреомицин.
Вокруг очагов высыпания производят также внутрикожное введение 1—2% раствора новокаина по типу циркулярной блокады. Хорошо действует гипноз или внушение в сочетании с физиотерапевтическими процедурами (ультрафиолетовые облучения, синий свет, дарсонвализация).
Наружный отит
Этиология и патогенез
Эпидемиология
Распространённость воспалительных заболеваний наружного уха составляет от 17 до 30% среди всей отиатрической патологии. Способствуют росту данной патологии ухудшение экологической обстановки, нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, нерациональное лечение острой воспалительной патологии, несвоевременное обращение к врачу-оториноларингологу (ЛОР-врачу) и ряд других моментов.
Наружный отит является достаточно распространенным заболеванием, однако эпидемиология еще недостаточно изучена, в том числе и в связи с различным обозначением одного и того же вида патологического процесса. Воспалительные заболевания наружного уха встречаются во всех странах и регионах земного шара, но наиболее часто наблюдаются в жарких и влажных климатических районах, в тёплое время года отмечается увеличение заболеваемости. В среднем каждый 10-й человек на протяжении жизни минимум один раз переносит данное заболевание, а 3 – 5% населения страдает хронической формой наружного отита. Острым наружным отитом в среднем ежегодно заболевают 0,4% населения. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Наружный отит встречается во всех возрастных группах, наибольшая распространённость отмечается в старшем детском и молодом возрасте, затем несколько нарастает после 65 лет. Частота встречаемости воспалительных заболеваний наружного и среднего уха у мужчин и женщин примерно одинакова. Расовых различий в эпидемиологии наружных отитов не выявлено.
Классификация
Разновидность заболевания определяется локализацией и характером воспалительного процесса. Среди нозологических форм различают диффузный (экзема, дерматит, рожистое воспаление, герпес, перихондрит, хондроперихондрит, злокачественный наружный отит и ряд других видов и ограниченный наружный отит (фурункул, абсцесс).
Симптомы
Основной жалобой при наружном отите является дискомфорт и боль в ухе, в ряде случаев усиливающиеся при пальпации и жевании. При выраженном воспалительном процессе в ухе возможна иррадиация боли в глаз, зубы, глотку, височную область. Снижение слуха характерно в случае полной обтурации слухового прохода воспалительно изменёнными тканями или патологическим отделяемым. В ряде клинических случаев отмечаются зуд и/или отделяемое из уха.
Возможны системные проявления:
При наружном отите, вызванном герпетической инфекцией, так называемом опоясывающем герпесе уха (синдром Рамсея-Ханта) появляется характерная герпетическая сыпь и пузырьки на задней поверхности ушной раковины, на мочке на задней стенке слухового прохода, парез лицевого нерва, потеря вкусовой чувствительности языка и сухость глаза.
Диагностика
Чтобы установить диагноз, достаточно осмотра у ЛОР-врача.
Местные проявления наружного отита:
Важно определить, воспален только наружный слуховой проход или также затронуто среднее ухо и нет ли перфорации (отверстия) в барабанной перепонке. Если диагноз наружного отита не вызывает сомнений, то лечение в большинстве случаев заключается в использовании местных препаратов – ушных капель. Антибиотики (в таблетках или инъекциях) не должны назначаться при неосложненных формах наружного отита.
Если диагноз вызывает сомнение – есть подозрение на воспаление среднего уха либо возникли признаки осложнений, врач может назначить компьютерную томографию (КТ) височных костей. КТ – это рентгенологическое исследование, когда исследуемый орган как бы нарезается на множество тонких слоев толщиной 1 мм, и формируется трехмерное изображение. Компьютерная томография имеет высокую информативность при диагностике заболеваний уха и помогает поставить правильный диагноз в неясных случаях.
Дополнительную информацию при диагностике может дать мазок из наружного слухового прохода для бактериологического исследования. При этом исследовании определяют, какая бактерия или вид грибка стали причиной инфекции и какой препарат лучше всего подходит для лечения. Результаты посева обычно готовы через 5–7 дней, и они могут оказаться очень полезными, если предыдущее лечение не было эффективным.
Лечение
Первое, с чего начинают лечение, – это купирование боли в ухе. И лучше всего с этим справляются банальные обезболивающие препараты. Ни антибиотики, ни капли в уши не подавляют боль так эффективно, как анальгетики. Названия препаратов и дозировку назначает лечащий врач.
Основное лечение – это капли в ухо, назначенные ЛОР-врачом (от 3 до 4 раз в день). Как правило, при наружном отите назначают капли, содержащие и антибиотик, и/или противогрибковое средство. Перед применением необходимо согреть флакончик в руке, лечь на противоположный бок и ввести 3–4 капли в слуховой проход Затем нужно полежать 3–5 минут, чтобы дать возможность препарату протечь по слуховому проходу.
Важно регулярно посещать ЛОР-врача для проведения очищения наружного слухового прохода – туалета уха и контроля за течением заболевания. Не стоит самостоятельно пытаться чистить ухо- это может привести к травматизации кожи наружного слухового прохода и усугублению воспалительного процесса.
Ни в коем случае не стоит прерывать лечение, даже при улучшении самочувствия. Это может вызвать устойчивость бактерий к лечению и ухудшить течение заболевания. Минимальный срок лечения – 7 дней.
Важно беречь ухо от попадания воды до полного выздоровления. Вода, попавшая при мытье головы или купании, может способствовать воспалению, и лечение может оказаться неэффективным. При водных процедурах достаточно закрывать слуховой проход ватой, смазанной жирным кремом или мазью для гидрофобного (водоотталкивающего) эффекта. Постоянно ходить с ватой в ухе не нужно.
В случае формирования фурункула или злокачественного наружного отита может потребоваться хирургическое вмешательство.
Как правильно закапывать капли в ухо?
Чтобы лечение было эффективным, важно правильно закапывать капли в ухо. Наилучший способ – попросить это сделать кого-нибудь из близких. Необходимо лечь на противоположный бок и закапать капли так, чтобы они заполнили слуховой проход (3–4 капли). Не менять положения тела в течение 3–5 минут – это важно для того, чтобы капли попали в место назначения и впитались. Чтобы улучшить их впитывание, можно слегка понажимать на козелок (небольшой хрящевой выступ в передней части ушной раковины) либо подвигать ушную раковину вверх-вниз. После этого можно вставать, а излишки препарата промокнуть салфеткой.
Что должно насторожить при лечении наружного отита?
Сильное жжение и усиление боли при закапывании капель в ухо. Так может проявляться индивидуальная непереносимость лекарства или тот факт, что препарат попал в среднее ухо. Это означает, что возникла перфорация барабанной перепонки. Большинство ушных капель обладает ототоксичным эффектом, и, попав в среднее ухо, они могут вызвать необратимое снижение слуха.
Ощущение вкуса лекарства при закапывании. Этот симптом может свидетельствовать о наличии перфорации (отверстия) в барабанной перепонке.
Усиление боли в ухе или покраснение вокруг ушной раковины, ухудшение общего состояния, головокружение.
Отсутствие эффекта от лечения в течение 48–72 часов.
При возникновении вышеперечисленных признаков следует незамедлительно прекратить закапывание капель и обратиться к ЛОР-врачу.
Что делать не надо если у Вас возникла боль в ухе?
Как минимизировать риск возникновения наружного отита?
Не используйте ватные палочки или иные предметы для очищения уха: во-первых, вам это не удастся – скорее, вы протолкнете серу глубже, во-вторых, есть риск травмы кожи слухового прохода и барабанной перепонки. В результате травмы в ухо может попасть инфекция и развиться отит.
При попадании воды в ухо при купании или мытье головы сушите уши феном. А если вас время от времени терзают наружные отиты, развился хронический наружный отит или отомикоз, то вообще избегайте попадания воды в уши. Используйте беруши.
Не стремитесь во что бы то ни стало очистить слуховой проход от ушной серы! Сера защищает ухо от инфекций поэтому ее отсутствие – один из факторов риска развития наружного отита.
Наружный отит
Воспалительные заболевания ушной области составляют около 17% от всех оториноларингологических патологий. При этом более 50% отита связано с поражением наружной части уха.
Отит наружного уха протекает очень болезненно, но редко служит причиной длительной утраты трудоспособности. Однако при сопутствующих иммунодефицитных состояниях, сахарном диабете возможно развитие злокачественной формы.
Что это такое
Под наружным отитом понимают воспаление тканей ушной раковины и начальной части слухового канала — вплоть до барабанной перепонки. Костно-хрящевой канал физиологически защищен изнутри от инфекционных возбудителей слоем серы. Её недостаток и переизбыток (в том числе и из-за попадания воды внутрь уха) способствует развитию заболевания.
После инфицирования возникает поверхностное воспаление и отек, что и вызывает определенную клинику. В редких случаях инфекция может проникать глубже в мягкие ткани, и даже затрагивать височную кость, провоцируя остеомиелитные изменения.
Острый отит делят на:
Ограниченный. Развивается в результате внедрения инфекционного агента (часто из-за мелкой травмы) в протоки сальных желез или волосяные фолликулы. Выглядит как локализованный фурункул, карбункул
Диффузный. Возникает при попадании внутрь уха воды, а также при попытке прочистить ухо тампоном или палочкой. Другой причиной является хронический дерматит, представляющий идеальную среду для внедрения бактерий и грибов в кожу.
Если заболевание рецидивирует от 4-х раз в году и более, либо его продолжительность превышает месяц, наружный отит переходит в хроническую форму. Основная причина хронизации — некачественное лечение или отсутствие такового, а также регулярная механическая чистка слухового прохода. «Гигиенические» процедуры приводят к травматизации, огрублению, утолщению кожи и последующему стенозу слухового канала.
По этиологии различают:
Кроме того, существует геморрагическая форма, которая возникает как осложнение на фоне инфицирования вирусом гриппа. Из-за резкого снижения проницаемости стенки мелких капилляров в слуховом проходе появляется выпот и высыпания в виде багрово-фиолетовых геморрагических пузырьков. Другой редкий вариант, злокачественный, развивается при диабете или слабом иммунитете и сопровождается остеомиелитом височной кости.
По степени тяжести отит наружного уха бывает легкий, умеренный и разлитой.
Рожистое воспаление наружного уха.
Основным диагностическим признаком которого является достаточно невыразительные симптомы:
Повышение (максимум 39–40 °С) температуры.
Лихорадка с дрожью.
Эритематозную. При этой под формы, отмечается яркое покраснение всех кожных покровов ушной раковины c отеком и выраженными краями, в том числе и мочки уха. При надавливании определяется выраженная болезненность.
Буллезную. Патогенетическим симптомом является покраснение ушной раковины на фоне образования пузырей, содержащих серозную жидкость.
Буллезно-геморрагическую. При последней форме определяются те же симптомы, что и в предыдущей только пузыри содержат серозно-геморрагическим жидкость.
Необходимо отметить, что одним из вариантов классического течения стрептококковой инфекции, вызванной S. pyogenes., является рожистое воспаление.
Возможно также распространение этого заболевания на барабанную перепонку, при этом возникает рожистый средний отит.
При прогрессировании заболевания, возможно, появление гнойных выделений. Происходит деформация ушной раковины по причине расплавления хряща с отторжением некротизированных тканей. При этом дифференциальный диагноз проводят с рожистым воспалением и отогематомой.
Основным свойственным фактором, приводящим к воспалению наружного уха, являются травматическое повреждение кожных покровов наружного слухового прохода.
Зачастую во время самостоятельного туалета наружного слухового прохода с «гигиеническими» целями.
Буллезный отит
Одной из наиболее распространённых ушных болезней является буллезный отит (он же — вирусный или гриппозный).
Что это такое
Отличительной особенностью вирусного отита является образование специфичных кровянистых пузырей на барабанной перепонке, которые называются буллами.
Для диагностирования острого среднего буллезного отита используются жалобы пациента, данные анамнеза отоскопической картины и результаты лабораторных или инструментальных исследований. Чаще всего с этой целью назначается определение титров к вирусам герпеса 1 и 2, а также изучение сыворотки человека на присутствие вируса Эпштейн-Бара. В большинстве случаев этой информации достаточно для подтверждения буллезного отита и подбора оптимальной тактики лечения. Для исключения других возможных диагнозов применяется анализ крови на антитела, отомикроскопия содержимого буллы, камертонная проба (помогает оценить степень потери слуха) и аудиометрия.
Причины
Симптомы
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Осложнения
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Габедава Виктория Александровна
Врач-отоларинголог высшей квалификации, кандидат медицинских наук
Лечение
Автор статьи: Ефимова Софья Павловна
СПЕЦИАЛЬНОСТЬ: Врач-оториноларинголог, лор
Когда появляются волдыри на ухе и за ним
Наша кожа – первый барьер, защищающий организм от вредного воздействия окружающей среды. Негативные процессы, происходящие в организме, также сказываются на состоянии кожных покровов. Кожа может покраснеть, шелушиться, покрыться сыпью и волдырями.
Волдыри, пожалуй, самое неприятное явление из всех вышеперечисленных. Они не просто портят эстетический вид, но причиняют дискомфорт в виде зуда, и даже могут вызвать болевые ощущения.
Особенно неприятно, когда появляется волдырь на ухе, ушной раковине или на тонкой коже за ними. В этом случае даже прикосновение к подушке может вызвать боль и неприятные ощущения.
Причины появления волдырей на ухе и за ним
Волдыри на ушах могут быть как самостоятельными образованиями на коже, так и симптомами серьезных заболеваний. Причинами появления волдырей (единичных или множественных) могут выступить:
Волдыри от солнечных ожогов или укусов насекомых не несут в себе особой угрозы, кроме того, что в редких случаях могут привести к кожным инфекциям.
Пузыри, появляющиеся вследствие заражения вирусами или образования очага воспаления в организме, несут в себе куда большую опасность и нуждаются в особом внимании со стороны заболевшего.
Если вы точно знаете, что вас не могло укусить какое-либо насекомое или вы не съели ничего из того, что могло бы вызвать аллергию,
Можно ли чесать волдыри
При желании почесать зудящий волдырь стоит помнить о том, что такое механическое воздействие на пузырь, может привести к его разрыву. В этом случае может остаться шрам после исцеления, а в худшем – можно занести в образовавшуюся рану инфекцию или запустить процесс гноения.
Что делать при обнаружении волдыря на ухе
Если возможности сходить к врачу нет, а болевые ощущения от волдыря не дают покоя, можно облегчить состояние, выполнив следующие шаги:
Что нельзя делать с волдырями на ухе и за ним
Какова бы ни была первопричина появления волдыря, его ни в коем случае нельзя:
Профилактика – лучшее лечение
Чтобы избежать повторного появления волдырей на ухе, необходимо:
Как избавиться от грибка, чтобы не появились волдыри, расскажет это видео:
И не стоит забывать про соблюдение правил личной гигиены
Конечно, соблюдение гигиены не предупредит появление волдырей, являющихся симптомами аллергии или вирусных и инфекционных заболеваний, таких как ветряная оспа, рожа, опоясывающий лишай или герпес и другие
Предотвратить появление прыщей на ушных раковинах, в ушах и за ними гигиена вполне способна.
Как лечить, если появления волдыря избежать все-таки не удалось
На помощь заболевшим приходят современные аптечные средства и рецепты народной медицины.
Медицинские препараты в борьбе с недугом
Такие противомикробные мази широкого спектра действия, как Тетрациклиновая, Эритромициновая, мазь Левомеколь первопричина появления волдыря неизвестна, т.к. они действуют практически на любые группы бактерий.
Обеззаразить поверхность кожи поможет раствор Фурацилина.
Лечение волдырей, вызванных вирусом герпеса
При лечении волдырей, вызванных вирусом герпеса, используются противовирусные мази. Они действуют точечно, быстрее достигают очага воспаления, многие из них обладают заживляющим свойством.
Чаще всего назначаются Оксолиновая мазь, Виферон, Зовиракс, Циклоферон.
Лечение волдырей-признаков аллергии
Помощь при волдырях, образовавшихся на месте ожога
В лечении волдырей от ожогов хорошо себя зарекомендовала крем-пена Пантенол, у нее легкая текстура, позволяющая нанести средство, избегая усиленного трения поврежденной кожи.
Всем известный бальзам Спасатель из натуральных компонентов способствует ускоренному восстановлению защитных свойств обожженного участка кожи.
Так же эффективны гели ОжоговНет и Апполо, они не просто обладают антисептическим свойством, но и оказывают ранозаживляющее и обезболивающее действие.
Как правильно следить за ушами, смотрите в этом видео:
Лечение волдырей-симптомов грибкового заболевания уха
Чтобы избавиться от волдыря, образовавшегося на фоне грибка уха, надо в первую очередь вылечить сам грибок. Если грибок вызван приемом антибиотиков или гормональных препаратов, следует прекратить их применение.
Витаминотерапия поможет в поднятии иммунитета, снижение которого также могло привести к образованию грибка уха и, как следствие, волдыря.
Противогрибковые средства должен назначить лор-специалист в зависимости от вида грибка (дрожжеподобный, плесневый, особо патогенный). Обычно назначаются Нитрофунгин, Эконазол.
Само назначение антибиотических препаратов для внутреннего применения при лечении любого из недугов категорически запрещен. Помните, антибиотики может назначить только лечащий врач. Занимаясь самолечением, вы можете нанести серьезный вред своему здоровью.
Народная медицина спешит на помощь
Если травить свой организм медицинскими препаратами не хочется, можно обратиться к средствам народной медицины. Рецептов избавиться от различных видов волдырей в ней множество.
Череда – натуральное антигистаминное средство
Отличными антибактериальными и ранозаживляющими свойствами обладает череда. К тому же это растение с давних времен известно как натуральное антигистаминное средство.
При аллергии употреблять череду можно и внутрь. На стакан кипятка заварить 1 ложку высушенной травы, настоять 20 минут и выпить теплым. Но такой настой не следует употреблять более 2-3 раз в сутки.
Ромашка – отличное противовоспалительное средство

Полезно делать при волдырях на ушах примочки из ромашкового настоя.Такая примочка еще и облегчит болевые ощущения за счет успокаивающих свойств ромашки. Такой же эффект даст приложенный к волдырю растертый лист алоэ вера.
Яблочный уксус – недорогое средство из холодильника
Он так же полезен при ожогах: разведенной холодной водой, уксус будет забирать тепло от ожога, тем самым облегчая боль и жжение.
Заключение
Средств, и народных, и аптечных, облегчающих боль и зуд при волдырях на ухе и за ним, достаточно много, но все-таки это все же не стоит откладывать поход к врачу, который назначит компетентное лечение на основе ваших анализов.