Нарушение гликемии натощак что
Нарушенная гликемия натощак
Нарушение гликемии натощак – это процесс изменения толерантности глюкозы в крови. Это так называемое преддиабетическое состояние, которое может спровоцировать развитие сахарного диабета и КВЗ у взрослых людей.
При гликемии резко понижается уровень сахара в крови. Этот дисбаланс может определить доктор после сдачи анализа крови на сахар. Уровень глюкозы повышен или понижен в утренние часы, поэтому данный анализ сдается только натощак.
Причины гликемии натощак
Одной из главных причин заболевания у взрослых являются инсулиномы. Это опухоли, которые могут возникнуть сами по себе либо являться частью эндокринного аденоматоза (опухоль поджелудочной железы).
Недуг может развиваться на фоне острых заболеваний печени, к которым относятся цирроз печени, гематома и другие.
Болезнь может начать развитие из-за изменения привычного образа жизни: повышение физических нагрузок, соблюдение всевозможных диет. Причиной может стать повышенный вес.
У детей причинами развития гликемии натощак могут быть врожденная недостаточность печени. Заболевание также могут провоцировать врожденные нарушения окисления жирных кислот и нарушений кетогенеза.
Симптомы гликемии натощак
Гликемия натощак характеризуется следующим комплексом симптомов:
Иногда появляются более серьезные симптомы заболевания: бессонница и депрессивное состояние.
Диагностика гликемии натощак
Диагностика недуга проводится лабораторным методом. На протяжении суток проводится анализ уровня глюкозы в крови, чтобы выявить степень тяжести гликемии натощак. Сравниваются анализы крови венозной и капиллярной, только после этого побирается необходимое лечение.
Лечение гликемии натощак
Если вам поставлен диагноз «гликемия натощак», не следует паниковать. Начинать лечение можно, не выходя из дома. Для этого нужно принять 15 гр углевода или 120 гр фруктового несладкого сока. Это так называемая простая форма углевода. Она содержится в безалкогольных диетических напитках.
Если заболевание начинает прогрессировать в более тяжелую форму, рекомендуется увеличить дозу принимаемого углевода до 20 гр. Спустя некоторое время принять дополнительную дозу сложного углевода (20 гр): хлеб или сухое печенье.
Профилактика гликемии натощак
Если среди ваших родственников есть больные, подверженные гликемии из-за изменения уровня сахара в крови, необходимо постоянно напоминать им о необходимости приема медпрепаратов и о недопущении их передозировки. Больным гликемией следует обратиться к врачу за консультацией. Доктор должен доступным языком объяснить, как самостоятельно проводить тест на уровень глюкозы в крови, когда и в каком объеме принимать соответствующие препараты.
Каждый больной гликемией должен понимать, что, прежде чем сесть за руль, он должен проверить уровень сахара в крови. Если он окажется ниже нормы, то вести машину нельзя без приема необходимого количества углеводов.
Лечение ранних нарушений углеводного обмена
Cпециальной резолюцией Организации Объединенных Наций (ООН) от 20 декабря 2006 года стремительный рост заболеваемости диабетом объявлен чрезвычайной угрозой для всего мирового сообщества, а Всемирный день борьбы против диабета, отмечае
Cпециальной резолюцией Организации Объединенных Наций (ООН) от 20 декабря 2006 года стремительный рост заболеваемости диабетом объявлен чрезвычайной угрозой для всего мирового сообщества, а Всемирный день борьбы против диабета, отмечаемый ежегодно 14 ноября, стал официальным днем ООН. По мнению экспертов ВОЗ, на борьбу с диабетом в различных странах расходуется от 2,5% до 15% годового бюджета систем здравоохранения, а косвенные затраты на эти цели в пять раз выше.
Именно поэтому в настоящее время все большее количество исследований посвящено ранним нарушениям углеводного обмена (РНУО), к которым относят: нарушенную толерантность к глюкозе (НТГ) и нарушенную гликемию натощак (НГН), а также их сочетание (НТГ+НГН) [1]. Ряд авторов объединяют данные нарушения общим термином «предиабет», что подчеркивает их неблагоприятную прогностическую направленность [2, 3].
По данным обзора McMaster, относительный риск развития сахарного диабета 2-го типа (СД 2-го типа) у человека с НТГ в шесть раз выше, чем у человека с нормальной толерантностью к глюкозе (и в двенадцать раз выше при сочетании НТГ и НГН). У лиц с НТГ относительный риск общей смертности в 1,48 раза выше, чем в норме, причем относительный риск фатальных сердечно-сосудистых событий повышается в 1,66 раза [4]. По данным этого же автора, риск развития СД 2-го типа при наличии НГН в 4,7 раза выше, чем при нормальной толерантности к глюкозе. НГН ассоциируется с повышенным риском развития сердечно-сосудистых событий и смертности от всех причин [5]. Таким образом, повышение риска сердечно-сосудистых осложнений наблюдается уже на предиабетическом уровне гликемии [6, 7, 8, 9, 10], соответственно и активное вмешательство должно проводиться уже на этапе НГН и НТГ, предотвращая развитие СД 2-го типа.
Скрининг (от англ. screening— «просеивание») позволяет максимально рано выявить НТГ, НГН и СД 2-го типа, что способствует своевременному началу лечения, а значит, и предотвращению развития серьезных осложнений и инвалидизации больного в будущем [11, 12].
Основой лечения ранних нарушений углеводного обмена является модификация образа жизни (гипокалорийная диета и повышение физической активности). Это подтверждается результатами ряда крупных международных исследований, таких как DPS, USDPP, Da Qing, XENDOS, STORM, STOP-NIDDM и др. [13, 14, 15, 16, 17, 18]. Так, в исследовании DPP в группе интенсивной модификации образа жизни риск развития снизился на 58% по сравнению с группой контроля [20]. Однако, к сожалению, многие пациенты с предиабетом не готовы к радикальному изменению пищевых предпочтений и регулярной физической активности. Поэтому необходим регулярный мониторинг гликемии для оценки состояния углеводного обмена. При этом оральный глюкозо-толерантный тест (ОГТТ) следует проводить каждые 6 месяцев. Если на фоне диеты и регулярных физических нагрузок при повторном проведении ОГТТ через 6 месяцев сохраняются НТГ и/или НГН, следует задуматься об усилении терапии.
Для коррекции гипергликемии на стадии предиабета, помимо модификации образа жизни [13, 15, 20], в литературных источниках имеются указания на успешное применение медикаментозных сахароснижающих препаратов, в частности бигуанидов (метформина) [16, 20] и ингибиторов альфа-глюкозидаз (акарбоза) [21, 22, 23], хотя в настоящее время данные препараты не прошли лицензирование по использованию для лечения НТГ и НГН.
В настоящее время не выработано четко сформулированных показаний к выбору той или другой группы пероральных сахароснижающих препаратов у больных с РНУО, поэтому изучение патофизиологических механизмов у данной категории больных представляется весьма актуальным [24]. Использование внутривенного теста толерантности к глюкозе (ВТТГ) у лиц с РНУО позволяет оценить изменение продукции глюкозы печенью и скорости утилизации глюкозы из крови на фоне назначения различных сахароснижающих препаратов. С этой целью применяется математический анализ с определением показателя скорости элиминации глюкозы из крови (k-индекс) и показателя продукции глюкозы печенью (Н-индекс) [24, 25, 26, 27].
Целью исследования было оценить влияние терапии метформином и акарбозой в сочетании с модификацией образа жизни на развитие СД 2-го типа у больных с РНУО с применением нового метода оценки параметров кинетики глюкозы в ходе ВТТГ.
Материал и методы
ВТТГ проводился исходно и через 6 месяцев следующим образом: внутривенно болюсно вводился раствор 50% глюкозы (из расчета 0,6 г глюкозы на кг массы тела) с последующим забором крови для определения уровня глюкозы. Схема забора крови: –20, —10, 0 (точка введения глюкозы), 2, 3, 4, 5, 6, 8, 10, 14, 19, 22, 24, 27, 30, 40, 50, 70, 90, 120, 150, 180 минута. В каждой точке глюкоза определялась в условиях биохимической лаборатории МОНИКИ. В последующем производился математический анализ результатов (с помощью специально разработанной компьютерной программы, доступной в сети Интернет [29]) с определением показателя скорости элиминации глюкозы из крови (k-индекс) и показателя продукции глюкозы печенью (Н-индекс).
Уровни инсулина, С-пептида, гликированного гемоглобина (HbA1c), аминотрансфераз (АЛТ, АСТ) оценивались при включении в исследование и через 6 месяцев участия в программе. Определение биохимических показателей (глюкоза, АЛТ, АСТ) проводилось в условиях биохимической лаборатории МОНИКИ (биохимический анализатор Hitachi 912, Hoffmann-La Roche Ltd/Roche Diagnostics GmbH, Швейцария-Германия), определение HbA1c производилось на автоматическом анализаторе гликированного гемоглобина Диастат (Био-Рад Лабораториз, США). Инсулин и С-пептид определялись РИА-методом с помощью тест-систем Immunotech RIA (Чехия).
Инсулинорезистентность оценивалась с помощью индекса HOMA-2 [30], который рассчитывался с помощью компьютерной программы HOMA2 Calculator, доступной в сети Интернет [31].
Статистическая обработка результатов исследования проводилась с помощью компьютерной программы SPSS 11.0. Все результаты представлены в виде средних значений (М)± стандартное отклонение (SD), а также целых значений (n) и процента (%). Для сравнения числовых данных (после проверки данных на нормальное распределение с помощью критерия Колмогорова–Смирнова) использовался метод дисперсионного анализа ANOVA для нескольких групп. Анализ количественных данных, изменяющихся в динамике, осуществлялся с помощью критерия Стьюдента для связанных совокупностей. Различия считали статистически значимыми при p 0,05), по частоте нормализации углеводного обмена между группами лечения метформином и акарбозой статистически достоверной разницы не было, а в сравнении с группой контроля разница статистически достоверна (р
А. В. Древаль, доктор медицинских наук, профессор И. В. Мисникова, кандидат медицинских наук И. А. Барсуков МОНИКИ им. М. Ф. Владимирского, Москва
Предиабет: современное состояние проблемы и возможности коррекции
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Нарушенная толерантность к глюкозе и нарушенная гликемия натощак представляют собой ранние нарушения углеводного обмена, распространенность которых в России и во всем мире ежегодно растет. Данные состояния в последующем влекут развитие сахарного диабета 2 типа (СД2). Предиабет сегодня представляет особый интерес в отношении критериев его диагностики и механизмов формирования. Зачастую в основе развития ранних нарушений углеводного обмена лежат избыточная масса тела и ожирение. Следствием предиабета являются ранние сердечно-сосудистые риски, атеросклеротическое поражение сосудистого русла и такие тяжелые осложнения, как острая коронарная патология, сердечная недостаточность. Пристальное внимание сегодня необходимо обращать не только на показатели гликемического контроля в качестве скрининга на предиабет, но и на индекс массы тела, особую актуальность приобретают значения окружности талии, окружности бедер и их соотношение. Понимание критериев диагностики предиабета, механизмов его развития, выявление групп риска, знание о возможной патогенетической терапии позволят своевременно выявлять, применять на практике рекомендации по изменению образа жизни, медикаментозную терапию, предупреждать или же отодвигать дебют СД2 и сердечно-сосудистые заболевания.
Ключевые слова: предиабет, нарушенная толерантность к глюкозе, нарушенная гликемия натощак, пероральный глюкозотолерантный тест, инсулинорезистентность, инкретиновый дефект, метаболический синдром, висцеральное ожирение.
Для цитирования: Демидова Т.Ю., Кишкович Ю.С. Предиабет: современное состояние проблемы и возможности коррекции. РМЖ. Медицинское обозрение. 2019;3(10(II)):60-67.
T.Yu. Demidova, Yu.S. Kishkovich
Pirogov Russian National Research Medical University, Moscow
Impaired glucose tolerance (IGT) and impaired fasting glycemia (IFG) are early disorders of carbohydrate metabolism, the prevalence of which is growing annually in Russia and worldwide. These conditions subsequently lead to the progression of type 2 diabetes mellitus (DM2). Prediabetes today is of particular interest in terms of criteria for its diagnosis and formation mechanisms. Often at the heart of the early disorder’s development of carbohydrate metabolism is overweight and obesity. And as a consequence of prediabetes — early cardiovascular risks, atherosclerotic lesions of the blood stream and such severe complications as acute coronary pathology and heart failure. Nowadays, special attention needs to be paid not only to the glycemic control indicators as a screening for prediabetes, but also to an assessment of such parameters like body mass index, and of particular relevance the assess ment of waist circumference, hip circumference and their ratio. Understanding the criteria for prediabetes diagnosis, risk groups among patients, its development mechanisms, knowledge of possible pathogenetic therapy will allow timely identification, practical application of recommendations for lifestyle changes, drug therapy, prevention or delay of the DM2 onset, cardiovascular diseases.
Keywords: prediabetes, impaired glucose tolerance, impaired fasting glycemia, oral glucose tolerance test, insulin resistance, defective incretin, metabolic syndrome, visceral obesity.
For citation: Demidova T.Yu., Kishkovich Yu.S. Prediabetes: the current state of the problem and the adjustment possibility. RMJ. Medical Review. 2019;10(II):60–67.
Статья посвящена вопросам диагностики предиабета, механизмам его развития, выявления групп риска и возможностям патогенетической терапии
Определение и эпидемиология
Предиабет — это раннее нарушение углеводного обмена, предшествующее развитию сахарного диабета 2 типа (СД2), при котором показатели гликемии уже превышают норму, однако еще не достигли показателей СД2 [1]. К предиабету относят любое из ранних нарушений углеводного обмена, такие как нарушенная гликемия натощак (НГТ), нарушенная толерантность к глюкозе (НТГ) [2].
Во всем мире насчитывается около 352,1 млн человек с нарушением толерантности к глюкозе. К 2045 г. ожидается увеличение числа людей с НТГ в возрасте 20–79 лет до 587 млн, что составит 8,3% взрослого населения [1].
NATION — первое национальное эпидемиологическое кросс-секционное исследование распространенности СД2 на территории Российской Федерации — показало, что ранние нарушения углеводного обмена, такие как НТГ и НГТ, зафиксированы у 19,3% (около 20,7 млн) взрослого населения России в возрасте 20–79 лет [3]. Согласно различным исследованиям особое значение в углеводном обмене имеет именно НТГ. Так, например, по данным исследования DECODE, в котором были представлены результаты 10 европейских когортных исследований, которые включали более чем 22 тыс. пациентов, регистрировалась повышенная смертность среди пациентов с НТГ, выявленной при проведении глюкозотолерантного теста, тогда как корреляция между изменением уровня глюкозы плазмы натощак и смертностью отсутствовала [4].
В настоящее время активно обсуждается роль ожирения в формировании ранних нарушений углеводного обмена. Нарушения углеводного обмена встречаются более чем у половины пациентов с ожирением В современном мире ожирение стало одной из наиболее важных медицинских и социальных проблем, поскольку показывает высокую распространенность и требует значительных финансовых затрат на лечение ассоциированных с ожирением заболеваний. Распространенность избыточной массы тела и ожирения в Российской Федерации составляет 59,2 и 24,1% соответственно. По данным 7-го доклада ООН, в 2013 г. Российская Федерация занимала 19-е место среди всех стран мира по распространенности ожирения. По данным многоцентрового (охватившего 11 регионов РФ) наблюдательного исследования ЭССЕ-РФ («Эпидемиология сердечно-сосудистых заболеваний и их факторов риска в регионах Российской Федерации»), в котором приняли участие 25 224 человека в возрасте 25–64 лет, показано, что распространенность ожирения в популяции составила 29,7%. Ожирение является важнейшим фактором риска сердечно-сосудистых заболеваний (ССЗ) и СД2 (по данным ВОЗ, избыточная масса тела и ожирение лежат в основе развития до 44–57% всех случаев СД2). Значительно выше вероятность развития в дальнейшем сахарного диабета у лиц с ожирением и НТГ. Ежегодная конверсия НТГ в сахарный диабет наблюдается у 5–10% пациентов и у 20–34% за 5-летний период, а при сочетании НГТ и НТГ — у 38–65% [5].
Сегодня накопленные данные свидетельствуют, что предиабет значимо повышает риск развития не только сахарного диабета, но и кардиоваскулярных заболеваний на всех этапах сердечно-сосудистого континуума от эндотелиальной дисфункции до сердечной недостаточности (СН). В исследовании М.В. Шестаковой и соавт. (2016) продемонстрирована распространенность СД2 у пациентов с различными ССЗ. Выявлено, что распространенность СД2 среди пациентов с ССЗ составляет 8–14%, а предиабета — 14,6–36,4%, что оказалось выше аналогичных показателей в популяции, полученных в исследовании NATION — 5,4% и 19,3% для СД2 и предиабета соответственно [6]. В ходе 14-летнего наблюдения за 11 057 лицами, исходно не имевшими СД2, продемонстрировано увеличение риска развития СН на 40% у пациентов c предиабетическим уровнем HbA1c (6,0–6,5%) по сравнению с лицами, имевшими нормогликемию [7].
Однако, несмотря на вышеперечисленные риски, существует низкая настороженность специалистов в отношении предиабета и СД2. Интересные данные получены в исследовании PARADIGM-FH, в котором показано, что среди 8274 пациентов с систолической СН только у 35% имелось указание на СД2 в анамнезе. Проведенное перед началом исследования обследование выявило дополнительно 13% пациентов с СД2 (HbA1c >6,5%) и 25% с предиабетом (HbA1c 6,0–6,4%). То есть у 38% пациентов с развившейся СН с фракцией выброса левого желудочка ≤40% не были вовремя выявлены клинически значимые нарушения углеводного обмена (предиабет и СД2) [8].
Таким образом, все приведенные данные свидетельствуют о том, что предиабет индуцирует развитие серьезных заболеваний и состояний, значительно ухудшающих качество жизни больного и прогноз.
Факторы риска и скрининг
Исследование NATION продемонстрировало корреляцию нарушений углеводного обмена с возрастом, индексом массы тела (ИМТ), малоподвижным образом жизни, артериальной гипертензией [3].
Таким образом, были определены основные факторы риска развития СД2: предиабет, возраст старше 45 лет, избыточная масса тела и ожирение, отягощенный семейный анамнез по СД, низкая физическая активность, гестационный СД или рождение крупного плода в анамнезе, артериальная гипертензия (≥140/90 мм рт. ст. или медикаментозная антигипертензивная терапия), холестерин ЛПВП ≤0,9 ммоль/л и/или уровень триглицеридов ≥2,82 ммоль/л, синдром поликистозных яичников, наличие ССЗ. Cкрининг с целью выявления ранних нарушений углеводного обмена, таких как НТГ и НГТ, должны проходить все пациенты в возрасте старше 45 лет, а также пациенты любого возраста с избыточной массой тела и наличием одного из факторов риска [2].
Учитывая роль ожирения в формировании ранних нарушений углеводного обмена, в настоящее время активно изучают особенности распределения жира с помощью компьютерной и магнитно-резонансной томографии. На основании полученных данных жировую ткань разделяют на висцеральную (интраабдоминальную) и подкожную. Именно повышение количества интраабдоминального жира зачастую сочетается с гиперинсулинемией и инсулинорезистентностью, что лежит в основе развития ранних нарушений углеводного обмена.
Характер распределения жировой ткани в организме оценивают с помощью отношения окружности талии к окружности бедер (ОТ/ОБ) пациента, измеренных с помощью сантиметровой ленты. При повышении этого соотношения более 1,0 у мужчин и 0,8 у женщин необходимо говорить об абдоминальном типе ожирения.
Отмечено 10-кратное повышение риска сахарного диабета у лиц с высокими значениями ОТ по сравнению с имеющими максимально низкие значения ОТ. На основании анализа целого ряда крупных проспективных эпидемиологических исследований в различных популяциях (европейских и азиатских) среди различных возрастных групп сделаны примечательные выводы. Абдоминальное ожирение, оцениваемое по ОТ и соотношению ОТ/ОБ, ассоциировано с повышенным риском смерти от любой причины на всем диапазоне значений ИМТ. В целом как ОТ, так и ОТ/ОБ являются более значимыми маркерами риска общей смертности, чем ИМТ. Особенно это свойственно для пожилых лиц, у которых зачастую отмечается обратная ассоциация между ИМТ и смертностью. По мнению авторов, ОТ может заменить как ИМТ, так и ОТ/ОБ в качестве маркера риска смерти от любой причины [9, 10].
В 2015 г. в ходе проспективного Фрамингемского исследования оценивалось содержание висцерального и подкожного жира с помощью мультидетекторной компьютерной томографии, выборка включала 3324 больных ожирением. Было продемонстрировано, что каждая 1 SD лишнего объема жировой ткани ассоциирована с увеличением общей смертности, а также смертности вследствие онкологических заболеваний. Авторами исследования сделан вывод, что выявленная взаимосвязь обусловлена системным воспалением, вызванным высоким уровнем макрофагов, провоспалительных цитокинов, фиброзом внеклеточного матрикса [11].
Основой ведения пациентов с ранними нарушениями углеводного обмена, безусловно, является ИОЖ, но, к сожалению, как показывают крупномасштабные исследования, результативность данных мероприятий далеко не всегда удовлетворяет врачей и пациентов. Так, например, в исследовании Look AHEAD, несмотря на идеально разработанный дизайн и высокие затраты (200 млн долларов США), лишь 46% больных снизили массу тела на 5% [28].
Поэтому наряду с ИОЖ фармакотерапия является неотъемлемым этапом программы ведения этих пациентов.
Согласно алгоритмам диагностики и лечения СД, предложенным РАЭ, препаратом выбора для лечения ранних нарушений углеводного обмена является метформин. Связываясь с фосфолипидами клеточных мембран, метформин:
снижает продукцию глюкозы печенью;
увеличивает поглощение глюкозы периферическими тканями (преимущественно скелетными мышцами). В связи с этим эффект метформина можно охарактеризовать не как гипогликемический, а как антигипергликемический. В итоге под действием метформина происходит уменьшение ИР;
снижает концентрацию СЖК в плазме и уровень триглицеридов;
замедляет всасывание глюкозы в тонком кишечнике;
активирует фибринолиз и снижает агрегационные свойства тромбоцитов путем подавления активности ингибитора активатора тканевого плазминогена 1.
Применение метформина в дозе 500–850 мг 2 р./сут (в зависимости от переносимости) может быть рассмотрено у лиц с предиабетом, особенно у лиц моложе 60 лет с ИМТ >30 кг/м 2 [2, 25].
В упомянутом выше исследовании DPPOS получены данные, которые говорят о том, что среди мужчин в группе терапии метформином частота развития и выраженность атеросклероза коронарных артерий, который оценивался по индексу коронарного кальция, были достоверно ниже, чем в группе плацебо и группе ИОЖ. Причем антиатерогенный эффект метформина в этом исследовании не зависел от демографических, антропометрических или метаболических факторов, использования статинов и от того, развился ли СД2 в последующем. Такой эффект метформина может быть обусловлен не столько гипогликемическим, сколько дополнительным кардиопротективным действием [27]. Также для пациентов с предиабетом продемонстрирована эффективность метформина в снижении систолического АД (особенно у лиц с НТГ и ожирением) и уменьшении гипертрофии миокарда левого желудочка [29].
Однако, несмотря на то, что назначение метформина клинически значимо для метаболического здоровья, минимальная динамика снижения веса на его фоне (1–5 кг в год) не позволяет его использовать в качестве монотерапии пациентов с предиабетом, и рекомендовано комбинировать его с другими препаратами, зарегистрированными для снижения веса [30].
Отличительной особенностью терапии сибутраминсодержащими препаратами является положительное влияние на модификацию пищевого поведения, что способствует сохранению достигнутых результатов снижения веса. Так, показано, что через 8 мес. после отмены терапии сибутрамином 79% пациентов смогли сохранить сниженную массу тела. Сибутрамин и его метаболиты не влияют на высвобождение моноаминов, не ингибируют моноаминооксидазу, не обладают сродством к большому числу нейромедиаторных рецепторов, поэтому не способствуют развитию привыкания, лекарственной зависимости и синдрома отмены, а следовательно, сибутрамин не снижает своей терапевтической эффективности на протяжении всего курса лечения [31–33].
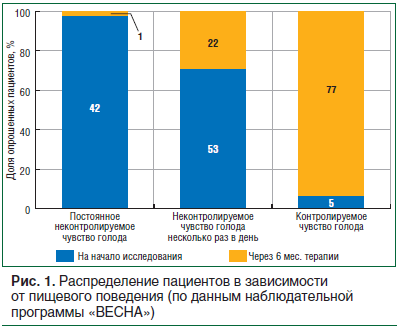
В рамках Всероссийской наблюдательной программы «ВЕСНА», которая проводилась в 2011–2012 гг. (N=34 719), было продемонстрировано, что применение комбинированного препарата сибутрамин + целлюлоза микрокристаллическая в течение 6 мес. приводит к клинически значимому снижению веса, уменьшению ОТ, что лабораторно обеспечило положительную динамику показателей липидного профиля и гликемического контроля. Шестимесячный курс приема препарата сибутрамин + целлюлоза микрокристаллическая (Редуксин ® ) позволил пациентам научиться контролировать объем потребляемой пищи (рис. 1), выработать правильные привычки питания, снизить калорийность суточного рациона [34].
Наблюдательная программа «ПримаВера», проведенная в 2012–2015 гг. под руководством Эндокринологического научного центра и РАЭ, ставила перед собой цель изучить эффективность и безопасность применения препарата сибутрамин + целлюлоза микрокристаллическая (Редуксин ® ) у большой разноплановой популяции пациентов в рамках клинической практики врачей различных специальностей. В этой программе приняли участие почти 100 тыс. пациентов, наблюдавшихся у 3095 врачей различных специальностей из 142 городов нашей страны. Среди указанной выборки 13 167 человек страдали СД2. Длительность применения препарата составила от 3 до 12 мес.
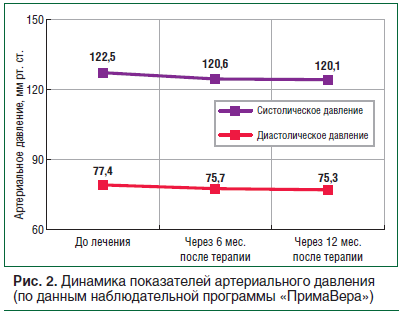
92,4% пациентов продемонстрировали снижение массы тела на 5% от исходной в течение 3 мес. лечения. Более длительная терапия в течение 12 мес. позволила добиться снижения веса более 10% у 94,2% пациентов, включая больных СД2. При тщательном анализе динамики показателей сердечно-сосудистой системы и частоты развития нежелательных явлений было показано, что длительная терапия комбинированным препаратом сибутрамин + целлюлоза микрокристаллическая характеризуется благоприятным профилем безопасности даже у пациентов с высоким риском развития побочных реакций (пациенты с СД2, МС, контролируемой артериальной гипертензией), но не имеющих противопоказаний (рис. 2). Отметим, что частота возникновения нежелательных явлений была незначительной и не превысила 3,2% [35]. Таким образом, в рамках широкомасштабного изучения применения препарата Редуксин ® в рутинной клинической практике врачей различных специальностей было подтверждено, что польза от терапии превышает возможные риски [36].
В рамках терапии пациентов с различными нарушениями углеводного обмена на фоне ожирения обоснованной является комбинация сибутрамина с метформином, которая обеспечивает синергическое действие компонентов и возможность воздействия на различные аспекты нарушений углеводного обмена, способствует не только снижению массы тела (в среднем на 11,5 кг за полгода), но и улучшению показателей углеводного обмена (снижение HbA1c на 0,5%) и липидного профиля [37, 38].
Препарат Редуксин ® Мет представляет собой нефиксированную комбинацию сибутрамина (капсулы, содержащие 10 мг или 15 мг) и метформина (таблетки по 850 мг) в одной упаковке и предназначен для снижения веса у пациентов с алиментарным ожирением и СД2 или предиабетом с дополнительными факторами риска развития СД2, у которых ИОЖ не привело к нормализации гликемии. Целесообразность использования препарата в комплексной терапии пациентов с СД2 изучена в рамках наблюдательной программы «АВРОРА», которая проводилась в 2016–2018 гг. и включала 5812 пациентов. Было показано, что включение препарата в терапию пациентов с СД2 и ожирением не только способствовало эффективному снижению веса, но и оказывало положительное влияние на липидный и углеводный обмен, способствуя снижению гликированного гемоглобина, достижению его целевых значений, нормализации индекса атерогенности. Данный эффект наблюдался у 50% пациентов. В целом по результатам программы «АВРОРА» был сделан вывод о том, что комбинация метформина и сибутрамина обеспечивает длительный метаболический контроль СД2, а также способствует снижению риска развития осложнений [39].
Полученные в ходе наблюдательной программы «АВРОРА» результаты, а также имеющиеся в настоящее время данные мировой литературы свидетельствуют о потенциальной клинической эффективности и безопасности применения комбинации сибутрамина с метформином для коррекции метаболических нарушений и снижения веса, особенно у пациентов с ранними нарушениями углеводного обмена, поскольку данная комбинация обладает [40]:
изученным механизмом действия компонентов;
понятным режимом дозирования, удобным способом применения;
отсутствием сведений о повышении частоты нежелательных явлений и прогнозируемыми побочными эффектами;
наличием достоверных данных об эффективности совместного применения сибутрамина и метформина у больных с факторами риска СД2 и у пациентов с МС;
комплексным многофакторным воздействием на основные звенья развития заболеваний, ассоциированных с ожирением.
В 2019 г. в России зарегистрирован препарат Редуксин ® Форте, представляющий собой фиксированную комбинацию сибутрамина и метформина в одной таблетке. Подобная терапия позволит одновременно воздействовать на различные патогенетические факторы формирования и прогрессирования патологических процессов, развивающихся при ожирении, что, с одной стороны, обеспечивает интенсификацию метаболического контроля, а с другой — повышает приверженность лечению пациентов и эффективность терапии в целом, что способствует профилактике развития осложнений и неинфекционных заболеваний на фоне ожирения.
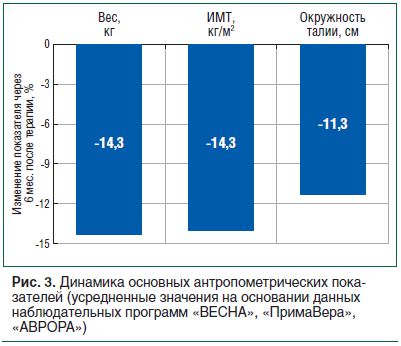
Обобщенные результаты применения сибутраминсодержащих препаратов в широкомасштабных наблюдательных исследованиях в реальной клинической практике показывают, что данная терапия позволяет достичь клинически значимого снижения веса и уменьшения ОТ у пациентов без противопоказаний вне зависимости от пола, возраста и наличия сопутствующих заболеваний. Эффективность терапии пропорциональна длительности лечения (рис. 3).
Таким образом, убедительно доказано, что применение сибутраминсодержащих препаратов у пациентов без противопоказаний к ним является эффективным и безопасным [41].
Заключение
Терапия ранних нарушений углеводного обмена сегодня стоит во главе профилактической медицины в отношении предупреждения развития СД2. Существует еще много вопросов относительно механизма патогенеза дисфункции β-клетки, парадоксального инкретинового дефекта, а также участия других систем и органов, таких как ЦНС, почки, в запуске и формировании ранних нарушений углеводного обмена. Однако сегодня совершенно ясно, что развитие предиабета имеет обратимый характер, и, понимая все компоненты и механизмы развития ранней гипергликемии, мы можем предупредить или значительно отодвинуть во времени дебют СД2. Снижение массы тела является одним из основных шагов в достижении контроля над прогрессированием ранних нарушений углеводного обмена у пациентов с ожирением. Даже небольшое уменьшение массы тела (на 5–7%) приводит к улучшению гликемических показателей, метаболических исходов и снижению сердечно-сосудистых рисков. Включение в клиническую практику препаратов, удовлетворяющих принципам превентивной и персонализированной медицины, поможет лечащему врачу повысить продолжительность и качество жизни пациентов.
Только для зарегистрированных пользователей