Нарушение преаналитических требований гемолиз что
Что такое гемолиз?
Гемолиз
Что такое гемолиз? Гемолиз, как лабораторное понятие, — это разрушение эритроцитов («красных кровяных клеток») в образце крови, с выходом из них различных биологически активных веществ и, что самое главное, гемоглобина в плазму.
Почему происходит гемолиз? Гемолиз чаще всего обусловлен физиологическими особенностями организма человека, сдавшего кровь, а также нарушением методики забора крови.
Причины, связанные с методикой забора крови, приводящие к гемолизу:
Следует также отметить, что в образцах капиллярной крови гемолиз возникает в два раза чаще. В связи с этим рекомендуется для выполнения всех лабораторных исследований использовать венозную кровь.
Почему по гемолизированной крови выполнить анализ, зачастую, невозможно?
Выполнению анализа «мешают» те вещества, которые выходят в плазму из эритроцитов. Главным образом — это гемоглобин. При выполнении многих тестов приборы для их проведения могут неправильно интерпретировать полученный результат и выдать неправильный результат.
Как выявить гемолиз образца крови? Основным признаком гемолиза крови служит изменение ее окраски (см. рисунок). Степень изменения окраски напрямую соответствует степени гемолиза. Однако слабый гемолиз не всегда может быть заметен визуально. Поэтому в нашей лаборатории все образцы крови, подозрительные на гемолиз, подвергаются специальному исследованию, которое позволяет оценить примерное количество свободного гемоглобина в крови, а, следовательно, точно определить степень гемолиза.
Медицинской сестре следует всегда обращать внимание на окраску сыворотки после взятия крови. В случае если образец крови имеет признаки гемолиза, его лучше не отправлять в лабораторию, так как есть вероятность того, что выполнить исследования по такой крови не удастся. В этом случае необходимо взять кровь на анализ повторно.
Как избежать гемолиза в образцах крови? Для этого необходимо строго следовать правилам взятия крови и четко и аккуратно выполнять все необходимые преаналитические действия с полученным образцом.
Вот основные правила, которым необходимо следовать в процессе взятия крови:
Нарушение преаналитических требований гемолиз что
Медицинская компания ОМБ, Москва
Взятие венозной крови: некоторые вопросы преаналитики
Журнал: Лабораторная служба. 2012;(2): 34-38
Сапенко Т. П. Взятие венозной крови: некоторые вопросы преаналитики. Лабораторная служба. 2012;(2):34-38.
Sapenko T P. Venous blood sampling: some issues of preanalytics. Laboratory Service. 2012;(2):34-38.
Медицинская компания ОМБ, Москва
Медицинская компания ОМБ, Москва
Преаналитический этап начинается гораздо раньше, чем обычно описывается в учебных пособиях. Необходимо помнить, что любой лечебный процесс включает не только оценку диагностической ценности теста, но и необходимость назначения контролирующих, сопутствующих и дополнительных процедур и исследований. Поэтому назначение исследования и подготовку пациента к взятию биоматериала также следует рассматривать как составляющие преаналитического этапа.
В настоящее время большинство клиник применяет вакуумный способ взятия венозной крови. Этот способ максимально удобен как для пациента, так и для медицинского персонала.
Современные требования к получению биоматериала подробно описаны в Национальных Стандартах, однако, выполняя эти требования, медицинский персонал часто сталкивается с целым рядом сложностей:
1. Кровь не поступает в пробирку.
Возможно несколько причин этого, и для каждой из них существует свой способ решения:
2. При венепункции внезапно ток крови быстро прекращается, не наполнив пробирку.
В данном случае медицинский персонал должен обращать внимание на следующие возможные причины и знать пути решения проблемы:
3. Гемолиз в пробирке.
Подробнее остановимся на процедуре «прямого» переноса крови из шприца в вакуумную пробирку, когда пробку прокалывают иглой шприца, и кровь с усилием выдавливают поршнем. Данная процедура имеет ряд недостатков:
1. Перенос образца происходит под избыточным давлением, что приводит к вспениванию крови, гемолизу и денатурации белков.
— искажает результаты, связанные с определением активности и концентрации всех белков и ферментов, активность которых напрямую зависит от сферической конфигурации молекулы белка;
— приводит к повышению мутности образца, что искажает результаты фотометрических методик;
2. Перенос образца крови в пробирку с реагентами обусловливает необходимость точного дозирования, при выдавливании крови поршнем часто пробирка переполняется.
3. Манипуляции с открытой иглой несут риск ранения персонала контаминированной иглой.
Использование специального держателя для безопасного переноса крови из шприца в пробирку позволяет избежать этих проблем.
Держатель для переноса крови из шприца в пробирку из линии продукции VACUETTE предназначен для корректного переноса проб крови из шприцев. Конструкция держателя исключает риск травмы медицинского персонала и облегчает перенос крови без дополнительных манипуляций. Держатель соответствует рекомендациям H3-A5 CLSI (Институт клинических и лабораторных стандартов). Выполните следующие действия: наберите пробу крови в шприц, используя процедуру, принятую в Вашем медицинском учреждении (рис. 2, а), 


Кроме того, при исследовании ряда показателей возможны другие ошибки, связанные с невыполнением специальных требований к преаналитическому процессу для данного параметра.
1. Определенное время взятия крови. В некоторых случаях кровь необходимо брать в определенное время: при приеме некоторых лекарственных препаратов, натощак и/или вследствие суточных колебаний биологических параметров (циркадного ритма). Важно, чтобы взятие таких проб производилось в течение строго установленного промежутка времени. Следует дать необходимые указания персоналу, проводящему венепункции, чтобы он точно соблюдал эти правила.
Примеры исследований, при которых требуется взятие крови в определенный промежуток времени:
— исследования показателей, изменяющихся в течение суток (например, глюкоза, кортикостероиды и другие гормоны, железо сыворотки крови);
— мониторинг терапии (например, протромбиновое время, АЧТВ, концентрация салициловой кислоты, дигоксина и других лекарственных препаратов).
Во многих из перечисленных ситуаций необходимо точно записывать на бланке направления дозу препарата и время его последнего приема, а также время взятия крови.
2. Особенности взятия крови для отдельных исследований:
— определение содержания алкоголя в крови. При взятии пробы для определения содержания алкоголя в крови дезинфекцию места венепункции следует проводить не содержащим спирт веществом (например, мылом);
— образцы для культивирования крови. При взятии, транспортировке и хранении образцов для культивирования крови необходимо соблюдать определенные временные и температурные условия. Кроме того, существуют различия в объеме крови, необходимой для культивирования. Обычно на один анализ необходимо взять 10-20 мл крови взрослого и 1-2 мл крови новорожденного;
— микроэлементы. В линии продукции VACUETTE представлены специальные пробирки для определения концентрации микроэлементов.
3. Особенности взятия крови с помощью катетеров. Существует ряд систем, качество которых имеет большое значение при проведении лабораторной диагностики у пациентов в клиниках ургентных состояний. В первую очередь это касается катетеров и фистул.
Возможные ошибки
Постоянные катетеры обычно устанавливаются пациентам, находящимся в тяжелом состоянии, получающим массивную инфузионную терапию. Взятие проб крови из постоянных катетеров может привести к ошибочным результатам исследований из-за неполного промывания всей длины катетера. Это приводит к контаминации образца лекарственными средствами и/или разбавлению образца крови (рис.3). 
Промывание катетеров
Если пациенту в экстренной ситуации при неотложной терапии установлена игла-бабочка с металлической силиконизированной иглой для внутривенного введения лекарственных препаратов или для взятия крови, то ее можно оставлять в вене на срок от 36 до 48 ч. Иглы-бабочки системы VACUETTE компании «Greiner Bio-One» (Австрия) предназначены для взятия венозной крови у детей и пациентов с труднодоступными венами для проведения быстрой и безболезненной венепункции. В линии продукции VACUETTE для взятия венозной крови есть как стандартные иглы-бабочки, так и иглы-бабочки SAFETY с механизмом защиты от укола иглой (рис. 4). 
Инфузионная терапия
Если пациенту внутривенно вводятся растворы, по возможности не следует брать кровь из этой же руки. Показано, что кровь, взятая проксимальнее места внутривенной инфузии, разбавлена вводимым раствором. Кроме того, раствор может содержать исследуемый аналит. Результаты исследования крови в этом случае будут ошибочными. Необходимо найти место для взятия крови на другой руке. Иногда внутривенная инфузия может проводиться с обеих рук.
Удовлетворительные образцы могут быть получены при взятии крови дистальнее места внутривенной инфузии. Для этого рекомендуется следующее:
— отключить капельницу как минимум за 2 мин до венепункции;
— наложить жгут дистальнее места инфузии;
— выбрать вену, в которую не проводится инфузия;
На бланке направления должно быть отмечено, что этот образец брался из руки, в которую проводилась внутривенная инфузия.
Если вены недоступны, рекомендуется взять капиллярную кровь.
Из-за возможного возникновения ошибок при исследованиях следует избегать взятия крови из места внутривенной инфузии в течение первых 2 сут после ее отмены (рис. 5). 
В заключение следует отметить, что в данной статье мы рассмотрели только некоторые вопросы, влияющие на преаналитический этап. Проблемы, связанные с преаналитическим этапом лабораторных исследований, не могут быть решены одним сотрудником и требуют совместных действий врачей, медицинских сестер и другого персонала лаборатории, участвующих в рабочем процессе лечебного учреждения. Надеемся, что рассмотренные выше ошибки, которые возникают при работе с вакуумными пробирками, и способы их решения, а также особенности взятия венозной крови позволят читателям произвести правильную оценку и повысить качество исследований.
НАРУШЕНИЕ ПРЕАНАЛИТИЧЕСКОГО ЭТАПА ЛАБОРАТОРНОЙ ДИАГНОСТИКИ
УДК 616-07:614.2
Д. Т. Кикбаева
Заведующий клинико-диагностической лабораторией БСНП г.Алматы
Кафедра лабораторной диагностики и молекулярной медицины КазНМУ
Врачи клинической лабораторной диагностики уже давно осознали, что на преаналитическом этапе многие факторы способны повлиять на результаты лабораторных исследований. Клиницисты же, большей частью, не знают об их влиянии. Незнание факторов оказывающих влияние на лабораторные исследования могут привести к неправильной интерпретации полученного результата и соответственно предпринять в отношении пациента неверные действия.
Ключевые слова: Преаналитика, лабораторные анализы, нарушение
Часто у лечащего врача возникают претензии к лабораторным анализам, т. е. происходит не совпадение клинической картины с лабораторными показателями. Нарушение преаналитики является одной из самых частых причин этой проблемы. Данная статья поможет разобраться с этой нелепой, но весьма серьезной задачей.
Что такое преаналитика? Преаналитика – это все процедуры, выполняемые до начала проведения лабораторных исследований, которые непосредственно влияют на результат лабораторного анализа.
Оптимально проведенная преаналитическая подготовка является основным условием точной и полной лабораторной диагностики.
Зачем нужно врачам знать преаналитику? При нарушении преаналитического этапа врачи собственноручно готовят предпосылки для заведомо ложных результатов лабораторного анализа.
Затраты времени на этапах лабораторного исследования:
Преаналитическии этап вне лаборатории – 20,20%
Преаналитическии этап в лаборатории – 37,10%
Аналитическии этап – 25,10%
Постаналитическии этап – 13,60%
Отправка результатов – 4%
Анализ ошибок показывает, что около 40% ошибок совершается на преаналитическом этапе при выполнении исследований в плановом порядке и около 60% ошибок происходит на преаналитическом этапе при неотложных анализах. (M.Plebani, P.Carraro, 1997).
Из чего состоит преналитическии этап вне лаборатории?
— Подготовка пациента (психологическая и физическая)
— Хранение и доставка биоматериала.
На каждом из выше указанных составных может быть допущена ошибка.
Общие правила при подготовке к исследованию крови:
1. Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров.
2. Показатели крови могут существенно меняться в течение дня, поэтому рекомендуется все анализы сдавать в утренние часы.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 — 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
Влияние некоторых факторов на результат анализов.
Степень влияния психического стресса (страх перед взятием крови, предоперационный стресс и т.д.) на лабораторные результаты часто недооценивается. Между тем, под его влиянием может наблюдаться увеличение секреции гормонов (альдостерона, ангиотензина, катехоламинов, кортизола, пролактина, ренина, соматотропина, ТСГ, вазопрессина) и повышение концентрации альбумина, фибриногена, глюкозы, инсулина, лактата и холестерина.
Что происходит, когда жгут накладывается на весь период времени при взятии пробы? При использовании давления ниже уровня систолического, внутри капилляров поддерживается эффективное фильтрационное давление. Как следствие, жидкость и низкомолекулярные соединения перемещаются из внутрисосудистого пространства в интерстициальное. Макромолекулы, вещества, связанные с белками и клетки крови не проникают через стенку капилляров, таким образом, их концентрация заметно возрастает, тогда как концентрации низкомолекулярных веществ не изменяются.
Длительность наложения жгута и изменения уровней исследуемых параметров
Нарушение преаналитического этапа лабораторной диагностики
Лабораторная медицина LABORATORY MEDICINE
УДК 616-07:614.2
Д. Т. Кикбаева
Заведующий клинико-диагностической лабораторией БСНП г.Алматы
Кафедра лабораторной диагностики и молекулярной медицины КазНМУ
Нарушение преаналитического этапа лабораторной диагностики
Врачи клинической лабораторной диагностики уже давно осознали, что на преаналитическом этапе многие факторы способны повлиять на результаты лабораторных исследований. Клиницисты же, большей частью, не знают об их влиянии. Незнание факторов оказывающих влияние на лабораторные исследования могут привести к неправильной интерпретации полученного результата и соответственно предпринять в отношении пациента неверные действия.
Ключевые слова: Преаналитика, лабораторные анализы, нарушение
Часто у лечащего врача возникают претензии к лабораторным анализам, т. е. происходит не совпадение клинической картины с лабораторными показателями. Нарушение преаналитики является одной из самых частых причин этой проблемы. Данная статья поможет разобраться с этой нелепой, но весьма серьезной задачей.
Что такое преаналитика? Преаналитика – это все процедуры, выполняемые до начала проведения лабораторных исследований, которые непосредственно влияют на результат лабораторного анализа.
Оптимально проведенная преаналитическая подготовка является основным условием точной и полной лабораторной диагностики.
Зачем нужно врачам знать преаналитику? При нарушении преаналитического этапа врачи собственноручно готовят предпосылки для заведомо ложных результатов лабораторного анализа.
Затраты времени на этапах лабораторного исследования:
Преаналитическии этап вне лаборатории – 20,20%
Преаналитическии этап в лаборатории – 37,10%
Аналитическии этап – 25,10%
Постаналитическии этап – 13,60%
Отправка результатов – 4%
Анализ ошибок показывает, что около 40% ошибок совершается на преаналитическом этапе при выполнении исследований в плановом порядке и около 60% ошибок происходит на преаналитическом этапе при неотложных анализах. (M.Plebani, P.Carraro, 1997).
Из чего состоит преналитическии этап вне лаборатории?
— Подготовка пациента (психологическая и физическая)
— Хранение и доставка биоматериала.
На каждом из выше указанных составных может быть допущена ошибка.
Общие правила при подготовке к исследованию крови:
1. Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров.
2. Показатели крови могут существенно меняться в течение дня, поэтому рекомендуется все анализы сдавать в утренние часы.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 — 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
Влияние некоторых факторов на результат анализов.
Степень влияния психического стресса (страх перед взятием крови, предоперационный стресс и т.д.) на лабораторные результаты часто недооценивается. Между тем, под его влиянием может наблюдаться увеличение секреции гормонов (альдостерона, ангиотензина, катехоламинов, кортизола, пролактина, ренина, соматотропина, ТСГ, вазопрессина) и повышение концентрации альбумина, фибриногена, глюкозы, инсулина, лактата и холестерина.
Что происходит, когда жгут накладывается на весь период времени при взятии пробы? При использовании давления ниже уровня систолического, внутри капилляров поддерживается эффективное фильтрационное давление. Как следствие, жидкость и низкомолекулярные соединения перемещаются из внутрисосудистого пространства в интерстициальное. Макромолекулы, вещества, связанные с белками и клетки крови не проникают через стенку капилляров, таким образом, их концентрация заметно возрастает, тогда как концентрации низкомолекулярных веществ не изменяются.
Длительность наложения жгута и изменения уровней исследуемых параметров
Преаналитический этап лабораторных исследований в практике медицинских сестер. Венозная кровь
Преаналитический этап лабораторных исследований в практике медицинских сестер. Венозная кровь
М.О. Егорова
д-р мед. наук, проф. кафедры КЛД ГОУ ВО Российский национальный исследовательский медицинский университет имени Н.И. Пирогова Минздрава России, руководитель отдела развития технологий и обучения Компании «ОМБ»,
Т.П. Сапенко
канд. мед. наук, ведущий специалист отдела развития технологий и обучения Компании «ОМБ»,
Н.В. Патругина
специалист по продукции отдела развития технологий и обучения Компании «ОМБ»
В статье подробно рассмотрены факторы преаналитического этапа, оказывающие влияние на результат лабораторного исследования проб крови, о которых необходимо знать медицинским сестрам. К ним относятся: заполнение бланка-заявки, подготовка пациента к исследованиям, время суток и положение пациента при взятии проб, условия хранения и доставки пробы в лабораторию и многое другое. Представленный материал позволит учесть факторы преаналитического этапа и подготовить стандартные операционные процедуры взятия венозной крови, что повысит качество результатов лабораторных исследований.
Клиническая лабораторная диагностика – постоянно развивающаяся область медицины, основная задача которой – получение объективных данных о состоянии здоровья пациента.
Клинические решения основаны на результатах лабораторных исследований, что определяет ответственность лаборатории в соблюдении технологии аналитического этапа. Значительную часть преаналитического этапа выполняют вне лаборатории, однако ошибки, возникающие в этот период, ведут к искажению результатов лабораторного исследования. Выбор необходимых для обследования пациента лабораторных тестов, соблюдение процедуры взятия крови, идентификации пациента и образца зависит от врача-клинициста и процедурной медицинской сестры. Стандартизация процедур преаналитического этапа – задача, решаемая совместно врачом-клиницистом, медицинской сестрой процедурного кабинета, лабораторией и поставщиком медицинской продукции для обеспечения преаналитического и аналитического этапов лабораторного исследования.
На преаналитический этап приходится не менее 50% общего числа лабораторных ошибок [2], которые могут привести к неправильной постановке диагноза и последующему назначению неадекватной терапии. Ценой такой ошибки может стать жизнь пациента.
Одной из основных задач преаналитического этапа является адекватный отбор проб крови и обеспечение стабильности (сохранности) образца.
Практика показывает, что именно стандартизация преаналитического этапа позволяет сократить ошибки диагностики. Важным условием стандартизации преаналитического этапа служит не только соблюдение протокола, но и использование сертифицированных и одноразовых расходных материалов для взятия крови.
Правила заполнения бланка направления
Первый шаг при инициации лабораторного обследования пациента – формирование направления. Бланк-направление в лабораторию для проведения исследований должен содержать информацию о пациенте (Ф. И. О., пол, возраст, домашний адрес, номер страхового полиса), об источнике получения крови (тип образца: венозная, артериальная, капиллярная). Необходимо также указать дату и время взятия крови и, конечно, перечень необходимых исследований.
Источник получения крови (как и возраст) определяет соответствующие референтные значения. Например, существуют различия между концентрацией глюкозы капиллярной и венозной крови. Капиллярная кровь – среда, содержащая интерстициальную жидкость и артериальную кровь, поэтому концентрация глюкозы в капиллярной крови (в среднем 5,4 ммоль/л) выше, чем в венозной (в среднем 4,1 ммоль/л).
Маркировка времени взятия крови на бланке позволяет оценить сохранность компонентов пробы крови до исследования. Наряду с традиционным периодом доставки крови, в течение часа после получения пробы, есть ряд исследований, которые необходимо выполнить в течение 10 мин после взятия крови. Для подобных исследований бланк-направление в лабораторию может иметь специальную пометку и указание способа доставки (вакуумная почта, например) и условий сохранности содержимого пробы. Например, пробы для исследования гемостаза, наиболее чувствительные к условиям хранения,
должна доставлять в лабораторию медицинская сестра клинического отделения. Дополнительно можно предусмотреть предварительное центрифугирование пробы (в случае использования пробирок с разделительным гелем). Это обеспечит последующую сохранность содержимого сыворотки или плазмы до 48 ч при необходимости длительной транспортировки.
Последний момент – перечень необходимых исследований.
Врач, направивший больного на обследование с рукописным бланком, может упустить необходимые и желаемые исследования. Использование лабораторной информационной системы упрощает заполнение бланка, позволяя сделать выбор из списка. Кроме того, по результатам считывания штрихкода в направлении можно получить всю информацию, заключенную в бланке, как о пациенте, так и о направившем его враче.
Факторы, влияющие на результат анализа
В утреннее и вечернее время содержание многих компонентов крови отличается. Суточные биоритмы определяют концентрацию и активность биологических процессов и, например, максимальную экскрецию с мочой фосфатов, катехоламинов, кортизола, альдостерона отмечают в вечерние часы, а натрия – в утренние. Содержание в сыворотке крови гормонов АКТГ, кортизола, адреналина, норадреналина, ренина максимально в утренние часы, тогда как тиреотропного, соматотропного гормона, железа, калия – в вечерние часы [7].
Взятие крови для исследования в утренние часы в одно и тоже время важно и с точки зрения последующего сравнения результатов исследования в динамике. Оценить, что послужило причиной изменения содержания компонента в крови – суточные колебания или влияние терапии, – сложно, если нет развернутой информации о времени исследования, условиях взятия крови, лекарственной терапии, составе пи-
тания, предшествующей физической нагрузке и других факторах. Поэтому по умолчанию кровь берут у пациента утром натощак [7], до любых физиотерапевтических процедур, рентгенодиагностики и УЗИ. Необходимо исключить прием алкоголя и курение за 24 ч до времени сдачи анализа. Курение и прием кофе влияют на результаты исследования многих компонентов (например, С-реактивный белок, билирубин и многие др.). [7, 9]
Физические нагрузки изменяют значения некоторых лабораторных показателей в крови: в первую очередь концентрацию лактата, креатинина, белков и активность ферментов.
После прекращения физической нагрузки длительно, в течение 24 ч и более, сохраняется повышенная активность креатинкиназы и ЛДГ. [9]
Лабораторное обследование выполняют, как правило, неоднократно. Врачу-клиницисту важно получить и увидеть эффект терапии в динамике. Поэтому необходимо выполнять
исследование каждый раз в одно и то же время (учитывая суточные колебания) и получать кровь пациента в одной и той же позиции (в положении лежа или сидя).
От положения тела зависит интенсивность диффузии жидкости в тканевое пространство. В положении сидя концентрация белка, кальция, гормонов, количество клеток в образце будет выше. В некоторых случаях отличия при исследовании проб одного и того же пациента, взятых при разных положениях тела, будут значительными (табл. 1)[3]. Чаще всего горизонтальное положение тела при венепункции предпочтительнее, т. к. при вертикальной позиции происходит отток жидкости из сосудов, изменяя концентрацию аналитов на 5–9% и более.[8]
Изменение некоторых биохимических аналитов при смене положения пациента: из горизонтального в вертикальное
| Параметр | Увеличение, % |
| Гемоглобин | 5 |
| Лейкоциты | 7 |
| Гематокрит | 13 |
| Эритроциты | 15 |
| Кальций | 5 |
| АСТ активность | 6 |
| Tироксин | 7 |
| IgG | 7 |
| IgA | 8 |
| IgM | 6 |
| Белок | 9 |
| Tриглицериды | 9 |
| Холестерин ЛПВП | 10 |
| Aльдостерон | 15 |
| Эпинефрин | 48 |
| Ренин | 60 |
Фактором, существенно изменяющим или затрудняющим лабораторное исследование образца, служит липемия (хилез), возникающий физиологически в течение 12 ч после приема пищи. Липемия определяется как мутность, видимая невооруженным глазом, в жидкой надосадочной части исследуемых образцов; в крови возникает мутность за счет наличия хиломикронов, носителей экзогенных (пищевых) липидов. [5]
Традиционно используемое понятие «натощак» означает, что последний прием пищи был не позднее 12 ч до времени взятия крови. Отдельные пациенты, например страдающие сахарным диабетом, не могут выдержать столь длительный перерыв в еде. Минимально короткий возможный перерыв (при приеме нежирной пищи) составляет 4 ч. В таком случае можно полагать, что хиломикроны, поступающие из кишечника в кровь, будут уже метаболизированы.
Причин изменения состава образца крови, не связанных с патологическими состояниями пациента, может быть несколько. Нарушение времени последнего приема пищи, поглаживание руки пациента, наложение жгута на период более 1 мин, длительная «работа кулаком» для пациента с фиксированной жгутом веной приводят к гемолизу и гиперкалемии.
Спектральная интерференция (влияние на получаемый результат), вызываемая липемией, в корне отличается от интерференции, возникающей при гемолизе и иктеричности.
Липемия создает помехи за счет присутствия в образце жиросодержащих компонентов, которые, рассеивая свет, образуют молочный или мутный вид образца сыворотки/плазмы крови. Степень рассеяния света зависит от количества, размера и показателя преломления взвешенных частиц (хиломикроны и липопротеиды очень низкой плотности), которые образуют мутность и создают белую окраску сыворотки, называемую хилезом или липемией (рис. 1b).
Гемолиз
Одной из проблем, препятствующей исследованию образца, является гемолиз – нарушение целостности эритроцитов и последующее увеличение во внеклеточном пространстве концентрации внутриклеточных компонентов. Внутриклеточная концентрация некоторых клеточных компонентов в 10 раз выше их внеклеточной концентрации. Гемолиз, обнаруживаемый в плазме/сыворотке крови, служит причиной увеличения концентрации таких аналитов, как калий, лактатдегидрогеназа, аспартатаминотрансфераза, магний.
Спектральная интерференция гемолиза (рис. 1c) определяется выходом внутриэритроцитарного гемоглобина в сыворотку/плазму крови. Гемоглобин отличается высоким поглощением света при характерной для него длине волны.
Отмеченное увеличение или уменьшение результатов при гемолизе зависит от метода и концентрации аналита.
Наличие гемолиза распознают по появлению различной выраженности красноватого окрашивания плазмы или сыворотки крови после центрифугирования. Основные причины гемолиза указаны в табл. 2.
Кроме хилеза и гемолиза, наиболее частую интерференцию результатов исследования может повлечь повышенный уровень билирубина в крови пациента (гипербилирубинемия), обуславливающий иктеричность сыворотки (рис. 2).
Гемолиз в пробе (за исключением исследований, не чувствительных к гемолизу) служит критерием для отказа в принятии лабораторией биоматериала на исследования (ГОСТ Р 53079.4-2008. Технологии
лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа). [6]
Процедура взятия крови зависит не только от опыта и навыка процедурной сестры, но и от используемого расходного материала для венепункции и получения образца. Пациенты в отделении химиотерапии, пожилые больные требуют специальных приспособлений для комфортной венепункции, таких как игла-бабочка и иглы большего диаметра.
Условия, в которых будет получен адекватный результат, следует оговорить и сообщить пациенту, указав в направлении.
Так, чтобы исключить возможность ложноположительных результатов при исследовании PSA и его растворимой фракции, взятие крови следует проводить не ранее чем через 5 сут после таких манипуляций, как пальцевое ректальное исследование, массаж простаты, трансректальное ультразвуковое исследование (когда датчик вводят в прямую кишку) и после любых других механических воздействий на предстательную железу (клизма, тепловые процедуры и т. п.). Рекомендуют также избегать эякуляции за 2–3 дня до исследования, езды на велосипеде или на лошади, а также употребления алкоголя. [1]
Нельзя забывать, что принимаемые лекарства могут существенно менять состав исследуемого образца. Например, прием единичной дозы железосодержащего препарата накануне исследования может повысить концентрацию железа в исследуемой сыворотке пациента на 300–500 мкг/100 мл, и этот эффект часто маскирует дефицит железа. [4]
В таблице 3 отражены ограничения для некоторых лабораторных исследований. Каждый раз, внедряя новый лабораторный тест, лаборатория изучает инструкцию и сообщает условия взятия биоматериала врачам-клиницистам, медицинским сестрам, в направлении или памятке для пациента.
(Продолжение материала в мартовском номере издания. Следите за новостями!)
Список литературы
1. Говоров А.В. ПСА в деталях // Урология сегодня. 2011. № 6. С. 2–4.
2. Гудер В.Г., Нарайанан С., Виссер Г., Цавта Б. Проба: от пациента до лаборатории / Пер. с англ. Меньшикова В.В. Мюнхен: GIT VERLAG GmbH. 2003. 105 с.
3. Егорова М.О. Биохимическое обследование в клинической практике. М.: Практическая медицина. 2008. 144 с.
4. Тиц Н. Клиническое руководство по лабораторным тестам / Пер. с англ. под редакцией Меньшикова В.В. М.: Юнимед-пресс. 2003. 570 с.
5. Tомас Л., Гиньска E., Митчел C.A., Мэй К. Сывороточные индексы: сокращение ошибок в лабораторной медицине. Результат, которому можно доверять. ООО «РОШ Диагностика Рус». 2013. 12 с.
6. ГОСТ Р 53079.4-2008. Технологии лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа. 2009.
7. Справочное пособие. Обеспечение качества лабораторных исследований. Преаналитический этап / Под. ред. В.В. Меньшикова. М.: ЛАБИНФОРМ, 1999. 316 с.
8. Blick K.E., Liles S.M. Principles of Clinical Chemistry. NY.: Wiley and Sons. 1985. Р. 697.
9. McCall E., Tankersley M. Phlebotomy essentials. 3-rd edition. Lippincott Williams & Wilkins. 2003. Р. 306.
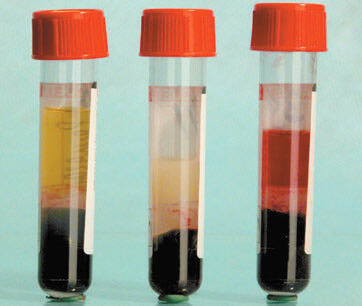
Рис. 1. Вид сыворотки крови после
центрифугирования:
а – сыворотка, пригодная для исследования;
b – образец хилезной сыворотки;
c – образец гемолизной сыворотки

Рис. 2. Вид пробы с различными компонентами
интерференции:
a – хилез;
b – лаковый гемолиз;
c – гипербилирубинемия 100 мкмоль/л;
d – билирубинемия 9 мкмоль/л;
e – билирубинемия 3 мкмоль/л
а b c а b c d e



