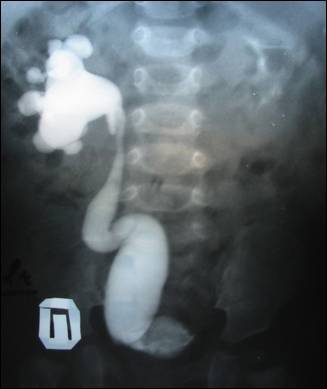
Мегауретер у новорожденного что это
Мегауретер
Что такое мегауретер?
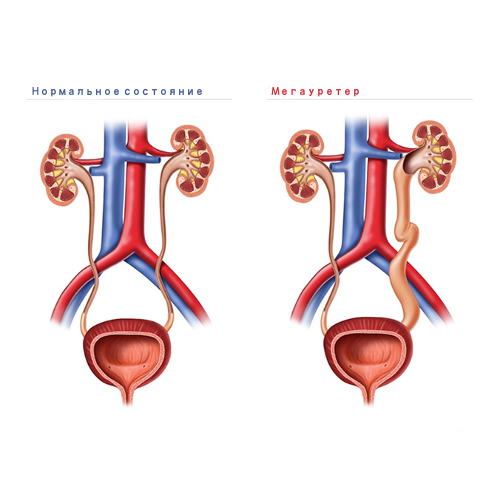
Мегауретер это врожденное расширение мочеточника, сопровождающееся нарушением его опорожнения. Мочеточники это два трубчатых органа, расположенных между почечными лоханками и мочевым пузырем и их основной функцией является траспорт мочи из почек в мочевой пузырь.
В чем опасность мегауретера?
В детской практике мегауретер – одно из заболеваний, приводящих к нарушению функции почки, причем, при двухстороннем процессе вплоть до почечной недостаточности. При расширении мочеточника страдает его транспортная функция и возникает невозможность быстрого перемещения мочи в мочевой пузырь и выведения проникающей в мочевые пути микробной флоры, вызывающей хроническое воспаление почек (пиелонефрит). Другим опасным следствием застоя мочи в мочеточнике является повышение давления в почечной лоханке и чашечках, служащее причиной нарушения почечного кровообращения. Исходом хронического воспаления и нарушения почечного кровообращения является рубцевание почечной ткани (паренхимы) с потерей функции (вторичное сморщивание почки, нефросклероз).
Каковы причины мегауретера?
Двухсторонний мегауретер чаще бывает следствием нарушения оттока мочи по уретре, вследствие наличия врожденного клапана в уретре или стойкого спазма уретрального сфинктера, встречающегося при неврологических расстройствах. Такой мегауретер называют вторичным.
Как проявляется мегауретер?
Мегауретер, как правило, диагностируется при УЗИ плода. После рождения при отсутствии патологии мочевого пузыря и мочеиспускательного канала мегауретер обычно не проявляет себя клинически. В дальнейшем, если диагноз не был поставлен внутриутробно, заболевание может проявить себя неожиданной атакой пиелонефрита. У старших детей иногда отмечаются жалобы на боли в животе или в поясничной области, примесь крови в моче, прощупываемое в животе опухолевидное образование, недержание мочи и образование камней в мочевых путях.
Как устанавливается диагноз?
Первый раз о наличии мегауретера обычно сообщает специалист по УЗИ диагностике. Если у ребенка при УЗИ обнаружен мегауретер, надо приготовиться к полному урологическому обследованию для определения причины, прогноза и тактики лечения.
Какие формы мегауретера встречаются?
Обследование на рефлюкс и нарушение проходимости мочеточника (обструкцию) позволяет отнести мегауретер к одному из четырех основных вариантов:
Как делится мегауретер по степени тяжести?
После оценки функции почек по данным радиоизотопного исследования и биохимии крови доктор может оценить тяжесть поражения почки, ее ресурс и прогнозировать перспективы лечения и угрозы для дальнейшей жизни (при двухсторонней аномалии).
Легкая степень: небольшое расширение мочеточника (уретерэктазия). Чаще сопровождается умеренным расширением лоханки (пиелоэктазия) Иногда бывает расширен только нижний отдел мочеточника (ахалазия).
Средняя степень – мегауретер. Расширение мочеточника обычно сопровождается умеренным расширением почечных лоханки и чашечек.
Тяжелая степень – резко выраженное расширение лоханки и мочеточника носит название уретерогидронефроз или гидроуретеронефроз. Уретерогидронефроз почти всегда сопровождается снижением функции почки.
Какие дополнительные исследования могут потребоваться?
Уродинамическое функциональное исследование накопительной и эвакуаторной функций мочевого пузыря очень часто бывает полезно для выбора обоснованной тактики и адекватной терапии мегауретера. Проводится путем измерения давления в мочевом пузыре при введении в него жидкости через уретральный катетер. Повышенное давление в мочевом пузыре может поддерживать расширение мочеточника или вызывать его дальнейшее прогрессирование.
Ошибки при выполнении различных исследований не являются редкостью, затрудняя верную интерпретацию результатов, а иногда и провоцируя хирурга на выполнение неоправданных вмешательств или излишне длительное наблюдение. Поэтому проверка сомнительных исследований требуется довольно часто.
Является ли диагноз мегауретера срочным показанием к операции?
Диагноз мегауретера в большинстве случаев не является срочным показанием для хирургического лечения, поэтому есть время, чтобы свести воедино все результаты исследований, верифицировать диагноз и определиться с лечением. Исключение составляют наиболее тяжелые формы мегауретера, осложненные острым пиелонефритом или почечной недостаточностью, требующие срочных действий (5-10% от общего числа больных).
У детей первого года жизни обоснованные показания к операциям ставятся, как правило, лишь в результате наблюдения и оценки, происходящих с течением времени изменений (динамики процесса). Оценка динамики выполняется при стандартных (!) УЗИ с наполненным и пустым мочевым пузырем, каждые 2 – 3 месяца.
Как лечится мегауретер?
Выбор метода лечения или режима наблюдения зависит от тяжести патологии, возраста ребенка, наличия пиелонефрита, степени нарушения функции почки.
Заболевание может разрешиться самостоятельно при умеренной обструкции, нерезком расширении мочеточника (уретерэктазии, ахалазии), или пузырно-мочеточниковом рефлюксе (ПМР) небольшой интенсивности. При измененной функции мочевого пузыря, инфекции мочевых путей, для достижения положительного эффекта требуется подбор и проведение лекарственной терапии. Оценка изменений (динамики) проводится при контрольных обследованиях (1 раз в 2-6 месяцев) и по результатам анализов.
Хирургическое лечение необходимо у детей с более тяжелыми формами мегауретера негативно влияющими на функцию почки. Показания к хирургическому лечению при внутриутробной диагностике мегауретера обычно устанавливаются после периода наблюдения. от 1 до 6 месяцев после рождения.
В чем суть операций при мегауретере?
Основной вид выполняемых при мегауретере пластических операций называется реимплантация мочеточника. Смысл операции сводится к отсечению мочеточника от мочевого пузыря выше сужения, и созданию нового соединения (анастомоза), свободно пропускающего мочу сверху вниз и препятствующего забросу мочи (рефлюксу) в почку. Для предотвращения рефлюкса нижнюю часть мочеточника проводят в туннеле под слизистой мочевого пузыря, в результате чего образуется клапан, смыкающийся при заполнении мочевого пузыря. Во время вмешательства в мочеточники и мочевой пузырь устанавливаются дренажные трубочки, обеспечивающие хорошее заживление анастомоза и предотвращающие просачивание мочи через швы. Мочевые дренажи удаляются на 7 –14 сутки послеоперационного периода. Хорошие результаты лечения по нашим данным составляют более 90%.
В особенно тяжелых случаях двухстороннего мегауретера (чаще это вторичный мегауретер), может потребоваться этапное лечение. Первым этапом мочеточник пораженной почки выводится на кожу (уретеростома) для обеспечения свободного оттока мочи, устранения инфекции и максимального восстановления функции почки. При рефлюксирующем гидроуретеронефрозе возможно отведение мочи из мочевого пузыря посредством катетера или путем формирования везикостомы – временного трубчатого канала между мочевым пузырем и кожей.
Что такое эндоскопическое лечение мегауретера?
В некоторых клиниках используются эндоскопические методы лечения при обструктивном мегауретере – бужирование (расширение суженного отдела мочеточника) и установку в него на длительный срок трубочки – стента. Однако, по нашим данным, при прогрессирующем мегауретере этот метод значительно уступает по эффективности хирургическому лечению, так как порочный суженный участок мочеточника продолжает создавать препятствие оттоку мочи. Привлекательной особенностью метода является его малая травматичность. Но при этом следует учитывать, что зачастую требуется неоднократная установка стента, что увеличивает риск инфекций, количество госпитализаций, наркозов, курсов антибиотиков и т.д.
Каковы составляющие успешного лечения мегауретера?
Тщательное исходное и выполняемое в процессе наблюдения обследование, наряду с обоснованным и качественно проведенным лечением, а также внимательное ведение послеоперационного периода исключительно важны для всех детей с мегауретером, чтобы достичь оптимального результата. Цель состоит в определении проблемы, ее активном упреждающем лечении, и обследовании для выявления новых обстоятельств и их коррекции.
В чем состоят особенности мегауретера новорожденных?
В первые 2 года жизни и в особенности в течение первых 6-12 месяцев степень расширения мочеточника при мегауретере может значительно меняться. Причем у значительного количества пациентов происходит матурация (дозревание) и улучшение функции почки и мочеточников (до 40 %), у части детей идет прогрессирующее ухудшение (20-30%), а в оставшейся группе состояние верхних мочевых путей остается без изменений. К сожалению метода, позволяющего точно прогнозировать динамику процесса, в настоящее время не существует. Таким образом, у младенцев лишь регулярный контроль состояния верхних мочевых путей позволяет уточнить тренд (тенденцию развития) заболевания и определиться с лечебной тактикой.
Консультации
Oбструктивный мегауретер
Robert A Mevorach, MD
В 1923, Caulk обнаружил у пациента расширение мочеточника в дистальном отделе без признаков гидронефроза и назвал это состояние мегалоуретер. Тридцать лет спустя Swenson сформулировал нейрогенные причины возникновения мегаколон и мегауретера и лечил своих больных отведением мочи, выведением мочеточника на кожу, кишечной аугментацией и принудительной перистальтикой. Stephens, Nesbitt и Withycombe рекомендовали наблюдение, удвоение питьевой нагрузки и удаление патологически измененной почки с расширенным мочеточником при возникновении инфекции мочевых путей. Они разрабатывали операции и доступы с мочеточнику.
Рис.1. Ребенок 6 мес. с обструктивным мегауретером справа 2ст..
Johnston, Hendren, and Creevy предложили хирургическое лечение путем удаления дистального (суженного) участка мочеточника и имплантации его в мочевой пузырь подобно операциям при ПМР. Williams своими исследованиями доказал, что первичный мегауретер с менее выраженными проявлениями может со временем подвергаться обратному развитию и постепенному излечению с великолепными клиническими и радиологическими отдаленными результатами.
Проявления заболевания: Дети с обструктивным мегауретером могут жаловаться на боли в животе, гематурию, инфекция мочевых путей (лейкоцитурия), лихорадку неясной этиологии или пальпируемое объемное образование в животе. Наиболее часто заболевание выявляется как расширение ЧЛС при ультразвуковом обследование на ранних сроках беременности.
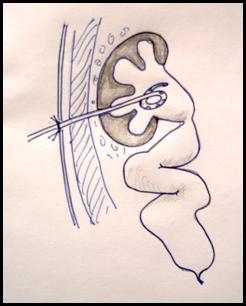
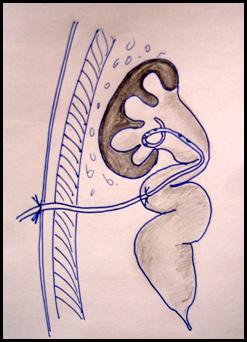
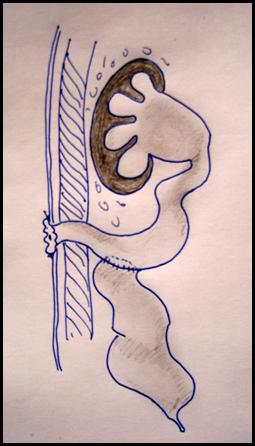
Патология: Термин мегауретер предполагает расширение и увеличение длины мочеточника. Мегауретер может быть первичным (врожденным) и вторичным приобретенным (стеноз устья за счет длительного стояния камня мочеточника и др.) Кроме того мегауретер может быть 1)рефлюксирующий не обструктивный и 2) нерефлюксирующий обструктивный. Очень редко встречается вариант сочетания мегауретера рефлюксирующего и обструктивного одновременно. Этот диагноз устанавливается на основании радиологических и клинических и др. исследований. В данном разделе обсуждается первичный обструктивный мегауретер. В детской практике наиболее часто используют классификацию обсруктивного мегаретера предложенную (D.Beurton 1986) (Рис.2)
Рис.2. Классификация обструктивного мегауретера (D.Beurton 1986)
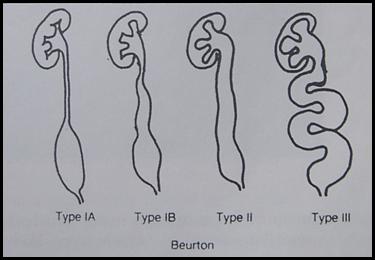 |
1(А)ст. расширение мочеточника в дистальном отделе, без расширения ЧЛС
1(В)ст. расширение мочеточника в дистальном отделе и средней трети незначительным расширением ЧЛС
2ст. выраженное расширение мочеточника на свем протяжении и дилятация чашечек.
Этиология: Причиной возникновения первичного (врожденного) обструктивного мегауретера считают структурные нарушения в мышечном слое дистального сегмента мочеточника, которые характеризуются различной степенью уменьшения или отсутствия продольных мышечных фиброзных волокон, гипертрофией или гиперплазией циркулярных фиброзно-мышечных волокон или увеличения соединительно-тканных волокон. Эти изменения определяют патологию и могут быть выражены в различной степени от минимальных проявлений до полной обструкции.
Патофизиология: Частичная обструкция в измененном дистальном сегменте мочеточника служит причиной прогрессивной дилятации (расширения) мочеточника в проксимальном направлении. Развивается так же гидронефротическое расширение (увеличение размеров лоханки и чашечек). Эти изменения наступают в случае, когда нарушается сократительная способность. Мочеточник более не в состоянии адекватно эвакуировать мочу, увеличивается внутрипочечное давление, страдает пункция почки. Полная обструкция мочеточника встречается очень редко и обычно сопровождается отсутствием функции почки.
Клиника: Ультразвуковое обследование в период беременности выявляет отклонения и наличие урогенитальных аномалий у 1:100 новорожденных; в большинстве случаев это гидронефроз. Клинические признаки первичного мегауретера, которые в меньшей степени выявляются при УЗИ плода включают следующие:
Проявления заболевания (Endications)
Диагноз устанавливается радиологически, определяется суженный дистальный мочеточниковый сегмент, впадающий в нормальное устье мочеточника. Эндоскопически проходимость мочеточника зачастую не нарушена, подслизистый туннель не сужен и легко пропускает мочеточниковый катетер при ретроградном введении. При наблюдении за перистальтикой мочеточника на флуороскопии (ЭОП) отмечается затруднение пассажа мочи и наличие феномена «стоячей» или «обратной» волны.
Сочетанные аномалии возможны следующие:
ОСОБЕННОСТИ АНАТОМИИ И ПРОТИВОПОКАЗАНИЯ
Особенности анатомии: Врожденные и приобретенные повреждения являются причиной обструкции в дистальном сегменте мочеточника и в каждом конкретном случае, усложняют и запутывают диагноз. Первичный обструктивный мегауретер может быть единственного мочеточника и при удвоении коллекторной системы.
СТАНДАРТЫ
Лабораторные анализы:
Исследования:
Диагностические методы:
Ю.Э.Рудин, Д.А.Галицкая Совершенствование техники пневмовезикоскопического доступа для коррекции врожденных пороков развития нижних мочевых путей у детей. (Обзор литературы) Ж.Экспериментальная и клиническая урология. 2020 №3. С.154-160 (№ 2250 из Перечня ВАК) doi: 10.29188/2222-8543-2020-12-3-154-160
Ю.Э. Рудин, Д.В. Марухненко, Д.А.Галицкая,Д.К.Алиев, А.Б.Вардак, Г.В.Лагутин Возможности пневмовезикоскопического доступа при коррекции патологии уретеровезикального сегмента мочеточника и мочевого пузыря у детей. Ж.Урология Scopus (№ 837 из Перечня ВАК) 2021, №1.С. 95-102
BIBLIOGRAPHY
eMedicine Journal, June 22 2001, Volume 2, Number 6
© Copyright 2001, eMedicine.com, Inc.
Методы отведения мочи (дренирования мочеточника и почки) при лечении мегауретера у детей. (из статьи Ю.Э.Рудина с соавт. 2001г.)
Показания для оперативного отведения мочи
НЕФРОСТОМИЯ
Преимущества
Недостатки
ИНТУБАЦИОННАЯ УРЕТЕРОПИЕЛОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ПРЯМАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ОБРАТНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
ТЕРМИНАЛЬНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Выводы:
Терминальная уретерокутанеостомия противопоказана при мегауретере единственной почки.
Результаты лечения
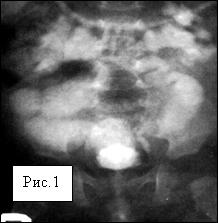 | 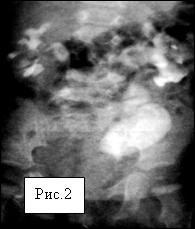 | 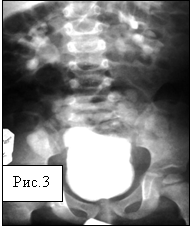 |
Рис.1. Ребенок 4 мес. с двусторонним обструктивным мегауретером.
Рис.2. Тот же ребенок на этапах лечения в возрасте 11 мес.
Рис.3. Тот же ребенок в возрасте 2 лет. Признаков мегауретера нет, ПМР не определяется – выздоровление.
Мегауретер
Заболевание мегауретером — врожденное, которое характеризуется значительным расширением мочеточника и, как следствие, нарушением его опорожнения. Мочеточники представляют собой два трубчатых органа между мочевым пузырем и почечными лоханками. Основная функция мочеточников — транспортировка мочи из почек в мочевой пузырь. Увеличение диаметра мочеточников происходит либо за счет сужение его просвета или за счет динамических нарушений, а так же их длины, приводит к тому, что отток мочи затрудняется.
Патогенез
Развитие заболевания при мегауретере – это всегда следствие влияния на организм каких-либо неблагоприятных факторов. Из-за того, что диаметр мочеточника становится больше, чем норма, нарушается отток мочи. Так же канал может становиться более длинным, формировать перегибы, из-за которых процесс мочеиспускания становится прерывистым.
В норме, если пациент не страдает мегауретером, диаметр мочевыводящего протока не превышает 3-5 мм, но при заболевании он может увеличиваться до 10 мм. Патология может сопровождаться расширение чашек и лоханки, атрофическими изменениями в почке и др.
Формирование патологии может быть обусловлено несколькими факторами. Основная причина — внутриутробное нарушение развития мочеточника у плода. Это может быть врожденное сужение устья мочеточника, наличие клапана в мочеточнике или врожденный стеноз. Как правило, заболевание диагностируется еще на этапе УЗИ-диагностики малыша в утробе матери. Причиной может стать так же пузырно-мочеточниковый рефлюкс — врожденная патология развития мочевыводящих путей, при которой идет обратный ток мочи в мочеточники.
Существует много причин для развития одностороннего или двустороннего заболевания. У малышей патология чаще носит первичный характер и может быть следствием:
Развитию вторичного мегауретера способствуют неправильная работа мочевого пузыря, цистит хронического типа, расстройства нейрогенного типа и множество других заболеваний и отклонений от нормы.
Классификация недуга в детском возрасте
Изначально классификация поражения мочеточника опирается на причину развития патологии. Выделяют:
Также мегауретер может быть двусторонним и односторонним. В первом случае протоки поражаются с обеих сторон. Во втором случае страдает, соответственно, одна сторона.
По степени тяжести болезнь делится на легкую, среднюю и тяжелую.
Симптомы патологии в детском возрасте
У новорожденных или в раннем детском возрасте заболевание легко заподозрить при полноценном тщательном обследовании. Однако если ребенка не обследовать, начальную стадию при мегауретере легко пропустить. Вторая и третья стадии проявляют себя более явно.
В первую очередь при мегауретере обращает на себя внимание двухфазное мочеиспускание. Малыш первый раз опорожняет мочевой пузырь, а затем с небольшим промежутком времени повторно отправляется в туалет. Дело в том, что из пораженного мочеточника моча попадает в пузырь, вызывая новый позыв. Моча новорожденного может в этом случае иметь резкий, очень неприятный запах, мутноватый цвет. Обращает на себя внимание и то, что вторая порция больше первой в объеме.
Дополнительными симптомами могут быть:
Дополнительно при расширении мочеточников могут быть жалобы на боли в пояснице или при мочеиспускании, головные боли, скачки артериального давления, тошноту, рвоту и др.
У детей с отсутствием патологии мочевого пузыря мегауретер может протекать в скрытой форме и долгое время не проявлять себя клинически. Ярко выраженные признаки появляются на фоне обострения пиелонефрита и/или почечной недостаточности: ребенок жалуется на боли в животе и пояснице, недержание мочи, гнойное мочеиспускание, температура тела длительное время колеблется в пределах 38 — 39 °C, начинаются рвотные позывы, не связанные с приемом пищи.
В случае двустороннего поражения мочеточника у детей, болезнь проявляет себя достаточно быстро следующей симптоматикой: постоянная общая слабость, бледность и сухость кожи, снижение аппетита, но при этом сильная жажда, увеличение образования мочи, недержание мочи. Данные симптомы свидетельствуют о серьезной интоксикации организма и резком развитии почечной недостаточности.
Диагностика заболевания
Мегауретер диагностируется в большинстве случаев во время второго акушерского скрининга. У детей в утробе матери заболевание уже выражено, и скрининг позволяет врачам спланировать свои действия, чтобы оказать малышу помощь сразу после рождения.
В старшем возрасте для постановки диагноза используют:
Мегауретер на УЗИ
Основная роль в диагностике у детей сегодня принадлежит УЗИ-исследованию. Благодаря ему удается оценить состояние пораженной почки или почек, мочевого пузыря, понять, как происходит отток мочи и насколько сильно выражено расширение мочеточника.
Осложнения
При мегауретере возникает весомый риск осложнений в том случае, если своевременно не начать лечение болезни. Среди опасных осложнений:
При мегауретере в детском возрасте важна своевременная и полноценная медицинская помощь, чтобы избежать опасных осложнений.
Малоинвазивные методы лечения
Сегодня при патологическом расширении мочеточников в детском возрасте врачи отдают предпочтение малоинвазивным формам лечения. У них множество преимуществ: быстрое восстановление, небольшая кровопотеря, более легкая переносимость в сравнении со стандартными полостными вмешательствами.
Среди малоинвазивных методов применяют:
В ходе оперативного вмешательства в просвет пораженного мочеточника устанавливают специальный стент, искусственно увеличивающий диаметр. Стент не позволяет скапливаться моче в области патологического сужения.
В просвет пораженного мочеточника вводится катетер с небольшим баллончиком на конце. В баллончик нагнетается воздух, благодаря чему просвет расширяется, и моча выводится из места сужения.
В зависимости от степени поражения почки или мочевыводящего канала могут сильно варьироваться. Схожесть одна: для попадания в зону вмешательства используются не стандартные разрезы, а эндоскоп, позволяющий получить доступ через несколько небольших проколов, которые будут заживать быстрее классических ран.
К сожалению, не всегда у врачей есть возможность расширения мочеточников малоинвазивными методами. Если их использование при мегауретере невозможно, применяют классические хирургические вмешательства.
В чем опасность при мегауретере
Основная опасность при мегауретере в детском возрасте таится в том, что из-за расширения мочевыводящего канала страдает вся мочевыделительная система в целом. Даже незначительное сужение, если оно существует в течение длительного времени, способно сделать ребенка инвалидом из-за того, что потеряет функциональность либо почка, либо мочевой пузырь, либо все органы сразу.
Данное заболевание опасно тем, что влечет за собой нарушение почечной функции, а в случае, если расширены оба мочеточника, велика вероятность развития почечной недостаточности. При мегауретере мочевыводящего канала перестает полноценно выполнять свою основную функцию — перенос мочи в мочевой пузырь. Как следствие, микробная флора, проникает в мочевые пути, но не выводится должным образом, что приводит к хроническому пиелонефриту (воспаление почек). Мегауретер так же может стать причиной нарушения почечного кровоснабжения, так как вследствие застоя мочи давление почечной лоханке повышается. Все это в конечном итоге способно привести к такому серьезному заболеванию, как нефросклероз, когда почки теряют свои функции.
Нельзя забывать и об интоксикационном синдроме, который всегда сопровождает застой мочи. Из-за него ребенок становится вялым, апатичным, неактивным. Если патология существует с рождения, и родители не предпринимают меры для того, чтобы ее скорректировать, возможно выраженное отставание малыша в развитии как физическом, так и психическом. Объясняется это задержкой вредных веществ в организме и их негативным влиянием, в том числе и на головной мозг.