Моди диабет что это такое
Наследственные формы сахарного диабета (сахарный диабет тип MODY)
Что такое MODY диабет?
MODY диабет чаще носит семейный характер, когда аналогичные нарушения углеводного обмена отмечаются также у одного из родителей и родственников 2 и 3 степени родства (бабушки, дедушки и т.д.).
К настоящему моменту известно 14 типов MODY, наиболее частыми из которых являются типа MODY 1 (HNF4A/MODY), MODY 2 (GCK/MODY) и MODY 3 (HNF1A/MODY). MODY диагностируется в 2- 5% случаев от общего количества людей с разными типами диабета. Диагностика различных типов MODY на основании только клинической картины невозможна!
Как заподозрить MODY?
ВАЖНО: при некоторых подтипах MODY ожирение является провоцирующим фактором, на фоне которого может повыситься сахар в крови.
Какие анализы нужно сделать в случае нестандартного (для СД 1 типа) течения сахарного диабета?
Что необходимо уточнить у родственников?
Как диагностировать MODY диабет?
Молекулярно-генетическое исследование методом NGS позволяет осуществлять поиск мутаций сразу в 28 генах-кандидатах (из них 13 генов MODY)
Как лечить и наблюдать MODY диабет?
ВАЖНО понимать!
MODY-диабет является РЕДКИМ заболеванием! Решение о целесообразности проведения генетического исследования и тактике лечения ребенка должно быть принято эндокринологом.
MODY-диабет
MODY-диабет – это группа клинически схожих форм сахарного диабета с аутосомно-доминантным путем наследования. Болезнь проявляется в детстве и юности. Основные симптомы – частые позывы к мочеиспусканию и увеличение объема мочи, усиление жажды и аппетита, потеря веса, покраснение кожных покровов, повышение температуры тела. Диагностика сложная, включает клиническое обследование, комплекс лабораторных тестов: глюкоза натощак и после еды, гормональный и генетический анализ крови. Программа лечения предполагает прием гипогликемических препаратов, коррекцию питания и систематические занятия спортом.
МКБ-10
Общие сведения
MODY-диабет называют сахарным диабетом взрослого типа у молодых. Впервые данный термин был использован в 1974-75 годах. Им обозначали формы болезни, которые обнаруживаются в детстве или в молодости, но протекают относительно легко, подобно СД 2 типа, характерному для людей старше 45 лет, и без снижения чувствительности клеток к воздействию инсулина. Показатели распространенности заболевания не определены, но среди разных видов СД у молодежи и пациентов детского возраста он встречается в 2-5% случаев. Эпидемиология и симптомы наиболее полно описаны для популяций Европы и Северной Америки, данные по странам Азии остаются весьма ограниченными.
Причины
Данная форма эндокринной патологии обусловлена мутационными изменениями генов, которые отвечают за активность работы островковых клеток поджелудочной железы (ПЖ). Причины структурных изменений участков хромосом остаются невыясненными, но исследования эпидемиологии заболевания позволяют выявить группы пациентов, находящихся в зоне повышенного риска. Предположительно развитие MODY-диабета связано со следующими факторами:
Патогенез
Патология формируется на основе мутации генов, влияющих на функциональность клеток островков Лангерганса, передается по аутосомно-доминантному типу, что обуславливает не сцепленное с полом наследование и выявление близких родственников, страдающих той или иной формой гипергликемии. В основе MODY лежит мутация только одного гена. Диабет проявляется снижением активности клеток ПЖ – недостатком производства инсулина.
В результате глюкоза, поступающая в кровь из желудка, не усваивается клетками организма. Развивается состояние гипергликемии. Избыточный сахар выводится почками, формируется глюкозурия (глюкоза в моче) и полиурия (увеличенный объем мочи). Из-за возникающей дегидратации усиливается чувство жажды. Источником энергии для тканей вместо глюкозы становятся кетоновые тела. Их избыток в плазме провоцирует развитие кетоацидоза – нарушения метаболизма со смещением pH крови в кислую сторону.
Классификация
MODY-диабет представлен несколькими формами, обладающими генетической, метаболической и клинической разнородностью. Классификация основана на различении типов болезни с учетом участка мутировавшего гена. Выделено 13 генов, изменения которых провоцируют диабет:
Симптомы MODY-диабета
Среди всех разновидностей диабетов МОДИ 50-70% клинических случаев приходится на МОДИ 3. На втором месте по распространенности – МОДИ 2, на третьем – МОДИ 1 (1%). Другие варианты заболевания встречаются реже, недостаточно изучены, не представляют клинической значимости. Второй тип болезни часто манифестирует в детском возрасте. Протекает бессимптомно или со слабовыраженными проявлениями, крайне редко сопровождается осложнениями, поэтому диагностируется при скрининговых обследованиях и во время беременности, когда развивается гестационная форма диабета.
Третий тип имеет прогрессивное течение, у большинства пациентов начинается в возрасте от 20 до 40 лет. Проявления схожи с симптомами классического диабета 1 типа: увеличивается количество мочи, усиливается жажда, повышается аппетит, вес тела снижается, по ночам возможна бессонница, судороги, днем – приливы жара, возбужденность, повышение кровяного давления и температуры.
Без лечения симптомы прогрессивно нарастают, сохраняется высокий риск микро- и макрососудистых осложнений. Характерен продолжительный «медовый месяц» – 3 года и более. Этим словосочетанием обозначают период после начала инсулинотерапии, когда первично подобранные врачом дозы препарата понижают уровень сахара крови сильнее ожидаемого, и требуется корректировка лечения вплоть до полной отмены инсулина.
Первый тип диабета МОДИ по клинической картине схож с третьим, но манифестирует чаще у новорожденных и детей младшего возраста. Определяется макросомия и неонатальная гипогликемия.
Осложнения
При MODY-диабете третьего типа наблюдается постепенное прогрессивное нарастание симптомов. Терапия инсулином и гипогликемическими препаратами дает хороший результат, но у пациентов сохраняется риск развития ангиопатии. Поражение капиллярных сетей в сетчатке глаза приводит к диабетической ретинопатии (снижению зрения), в почечных клубочках – к нефропатии (нарушению фильтрации мочи).
Атеросклероз крупных сосудов проявляется нейропатиями – онемением, болью, покалыванием в ногах, нарушением питания нижних конечностей («диабетической стопой»), сбоями в работе внутренних органов. У будущих мам заболевание второго и первого типа способно спровоцировать макросомию плода.
Диагностика
Из-за схожести симптомов различных форм диабета и редкости MODY диагностика достаточно сложна, объемна и продолжительна. С момента первого обращения пациента до подтверждения диагноза проходит не менее месяца. Обследованием руководит врач-эндокринолог, дополнительно назначаются консультации генетика, офтальмолога, невролога. Основные этапы – выявление гипергликемии, дифференциация MODY-диабета с обычным диабетом 1 и 2 типов. Комплекс диагностических процедур включает следующие методы:
Лечение MODY-диабета
Принципы терапии при диабете МОДИ такие же, как при лечении распространенных вариантов болезни. Они направлены на устранение гипергликемии, нормализацию метаболических процессов в организме. Методы зависят от типа заболевания и от наличия беременности – при вынашивании ребенка гипергликемия может негативно повлиять на только на женщину, но и на плод, поэтому применяется инсулинотерапия. Общая схема терапевтического воздействия включает:
Прогноз и профилактика
Течение MODY-диабета считается более благоприятным, чем других разновидностей диабета – симптоматика менее выраженная, заболевание хорошо поддается коррекции с помощью диеты, физических упражнений и приема гипогликемических лекарств. При строгом соблюдении назначений и рекомендаций врача прогноз положительный. Поскольку снижение выработки инсулина вызвано генетическими факторами, профилактика оказывается малоэффективной. Пациентам из групп риска следует периодически сдавать анализы крови для раннего выявления гипергликемии и предупреждения осложнений.
MODY-диабет: с первого по тринадцатый
MODY-диабет: причины, диагностика, тактика лечения, возможные осложнения
MODY-диабет*, то есть сахарный диабет взрослого типа у молодых, относится к довольно редким наследуемым видам диабета. Диагностику MODY-диабета в России проводят только в Москве и Новосибирске. О заболевании мы поговорили с научным сотрудником лаборатории клинико-популяционных исследований терапевтических и эндокринных заболеваний НИИ терапии и профилактической медицины, к. м. н. Аллой Овсянниковой.
– Алла Константиновна, какое место занимает MODY-диабет в общей структуре заболеваемости диабетом?
– У детей и подростков диагностируется, как правило, диабет первого типа, требующий затем пожизненных инъекций инсулина. Диабетом второго типа, в основном, заболевают люди с избыточной массой тела в возрасте после 40-ка.
Справедливости ради отмечу, что второй типа диабета сейчас молодеет, нижняя возрастная граница спускается к тридцати годам, есть случаи заболевания детей этой формой диабета. Самая юная пациентка с диабетом второго типа в России – девочка младше десяти лет.
MODY-диабет относится к довольно редким наследуемым видам диабета. Частота MODY-диабета составляет около 10 % всех случаев обнаружения диабета у детей и подростков. Он выявляется у нескольких членов семьи первой и второй степени родства и включает в себя 13 подтипов, самые распространённые из которых – второй и третий.
Правильное ведение пациентов с MODY-диабетом основано на диагностике. Это дорогостоящая процедура, особенно, если врачу не удаётся предположить, какой же именно подтип наиболее вероятен в данном случае. Тогда приходится проверять все 13 возможных генных поломок. Но в нашем институте в течение 2014-2016 годов диагностика MODY-диабета проводится на средства гранта, то есть бесплатно для пациентов, имеющих проявления именно MODY-диабета.
– Как проводится диагностика?
– Анализ делается долго. Сначала выделяется ДНК из клетки крови, потом ДНК разбивается на участки, выделяются все 13 генов, несущие возможные поломки, каждый из них состоит из множества фрагментов, затем фрагменты исследуются с помощью аппаратуры и вручную. Если результат аппаратного и ручного исследования совпадает – только тогда мы заявляем, что в этом гене есть поломка. Исследование одного гена продолжается около месяца.
– Почему так важно диагностировать именно MODY-диабет? Есть принципиальные отличия в лечении?
– Если у ребёнка выявляется сахарный диабет, врачи, как правило, ставят диагноз «диабет первого типа» и переводят его на инсулинотерапию. В самом деле, некоторые подтипы MODY-диабета начинаются как сахарный диабет первого типа, с высоким показателем сахара крови.
Но в дальнейшем течение MODY-диабета более благоприятное, эти типы заболевания оказываются чувствительны к сахароснижающим таблетированным препаратам. Сравните: пациент вынужден делать пять-шесть уколов инсулина в день, а ему, может быть, достаточно принять одну-две таблетки, и состояние его нормализуется. Препараты эти, как и инсулин в случае диабета первого типа, принимать придётся в течение всей жизни. Исключение составляет один из подтипов MODY-диабета – второй. Для компенсации состояния пациенту с этим подтипом диабета в большинстве случаев достаточно соблюдать диету и не забывать про физические нагрузки.
– Таким образом, ребёнка, которому поставили диагноз «диабет первого типа» всегда следует проверить на MODY-диабет?
– Не всегда. Но если у ребёнка начинающийся диабет не сопровождается резкой потерей массы тела, уровень сахара около 7 натощак и до 10 после еды, не обнаруживаются антитела к клеткам поджелудочной железы, и выявляется достаточный уровень С-пептида, – надо идти к нам. Мы обследуем ребёнка с целью выяснения, какой из подтипов MODY-диабета наиболее вероятен, чтобы не делать все 13 анализов.
– Подтипы MODY-диабета по проявлениям заметно отличаются друг от друга, или их различие может увидеть только врач?
– Только врач, причём, не каждый. Информации о MODY-диабете пока очень мало. Самый благоприятный подтип MODY-диабета, как я уже сказала, – второй. Для поддержания хорошего самочувствия пациенту в большинстве случаев достаточно только соблюдать диету. Недавно мы определили этот самый благоприятный подтип у ребёночка трёх месяцев. У мамы был диагностирован тот же тип диабета. В таком случае вероятность рождения ребенка с «генной поломкой» составляла 50 %.
У нас была возможность сразу взять кровь на анализ, мы провели молекулярно-генетическое исследование и увидели, что у новорождённого есть такая же, как у матери, патология в гене. Преимущество столь ранней диагностики заболевания в том, что детям сразу же назначают правильное питание: ограничивают сладкое, составляют индивидуальные диеты, следят за тем, чтобы у ребёнка было достаточно физических нагрузок. В итоге, осложнения возникают крайне редко, а уровень сахара поддерживается в норме.
В случае MODY-диабета поставить правильный диагноз важно ещё и потому, что мы можем выявить заболевание и у родственников. Причем – на доклиническом этапе, то есть, в тот период, когда болезнь себя не обнаруживает. Если мы находим MODY-диабет у детей, то непременно обследуем родителей, при необходимости, бабушек и дедушек. Отправляем их сначала на определение сахара крови до еды, затем – через 2 часа после еды. И у кого-то из родственников находим заболевание в скрытой форме.
Мы работаем индивидуально с этим взрослым, рассказываем ему о правильном питании и режиме, говорим про максимально возможный отказ от курения и алкоголя, при необходимости прописываем сахароснижающие препараты – и он спокойно живёт дальше, уже защищенный от негативных последствий недиагностированного сахарного диабета.
– А если у ребёнка диагностировали первый тип, а затем у него обнаружили MODY-диабет, можно ли перевести ребенка с инсулина на таблетки?
– У нас есть такие случаи. Отказ от инсулина проводится в стационаре под наблюдением врача. К нам однажды попал 9-летний мальчик с диагнозом «диабет первого типа». Мы в результате обследования выявили у него MODY-диабет второго подтипа и перевели ребёнка с инсулина на таблетки. Мальчик стал намного лучше себя чувствовать. «На инсулине» у него часто падал сахар, возникало очень неприятное состояние, так называемая гипогликемия. Сейчас мальчику 15 лет, он принимает ¼ минимальной дозировки таблетки. Чувствует себя хорошо, гипогликемия не возвращается.
– Чем опасен MODY-диабет второго типа, ведь он не даёт осложнений и не требует приёма сахароснижающих препаратов? Зачем проводить сложную и дорогую диагностику, если результатом её будет только назначение диеты?
– Единственным возможным осложнением MODY-диабета второго типа может быть макросомия (то есть, очень большой размер) плода. Возникает эта особенность течения беременности в том случае, когда мамы есть MODY-диабет второго подтипа, а у будущего ребёнка все в порядке. Знать о наличии генной мутации в этом случае важно, чтобы правильно вести беременность (возможны небольшие дозы инсулина у некоторых беременных) и планировать тактику ведения родов. В Англии делают на 21—24 неделе беременности анализ крови из пуповины или околоплодных вод. У нас такой диагностики пока нет.
Но все без исключения типы диабета требуют тщательного медицинского наблюдения, когда у ребёнка наступает пубертатный период, а также во время беременности.
*от англ. maturity onset diabetes of the young
Моди диабет что это такое
Традиционно все случаи детского сахарного диабета (СД) с полидипсией, полиурией и снижением массы тела на фоне повышенного уровня гликемии относят к 1-му (аутоиммунному) типу. Но сегодня все чаще у детей определяются СД 2-го типа и другие специфические типы (СД 3-го типа). Предполагается, что истинная распространенность «диабета не 1-го типа» в детском возрасте может достигать 10 % (на фоне возрастающей заболеваемости СД 1-го типа). На начало 2021 года в Беларуси примерно 260 детей с СД могут иметь неиммунные, в т. ч. моногенные формы. С развитием молекулярной генетики у эндокринологов появилась реальная возможность диагностировать многие варианты этого заболевания.
MODY: сахарный диабет взрослого типа у молодых
Анжелика Солнцева, директор РНПЦ детской онкологии, гематологии и иммунологии, доктор мед. наук, профессор. Моногенные формы СД у детей вызваны определенными дефектами функции островковых клеток поджелудочной железы или действия инсулина. В 1974 году Роберт Таттерсолл с коллегами описали у членов одной семьи случай легкого течения СД с доминантным типом наследования, предложив название «сахарный диабет взрослого типа у молодых» (maturity-onset–type diabetes of young people (MODY)), генетические причины развития которого были определены позже: в 1992-м открыта мутация гена глюкокиназы (GCK), в 1996-м — ядерного фактора гепатоцитов (HNF) и HNF1a, в 1997-м — фактора промотора инсулина и HNF1b.
MODY представляет собой гетерогенную группу заболеваний с аутосомно-доминантным типом наследования, которые обусловлены мутациями генов, участвующих в синтезе и секреции инсулина. MODY является самой распространенной группой моногенных форм СД. Его подтипы часто обозначаются по мутантному гену (например, GCK-MODY). Известно 14 подтипов MODY, которые составляют 1–2 % всех случаев СД. Распространенность MODY колеблется в диапазоне 21–45:1 000 000 случаев у детей и 100:1 000 000 среди взрослых.
Наличие MODY можно предположить:
1. У пациентов с диагностированным СД 1-го типа:
2. У пациентов с диагностированным СД 2-го типа при отсутствии признаков инсулинорезистентности (ожирения, черного акантоза, повышения уровня триглицеридов).
Диагноз заболевания подтверждается результатами молекулярно-генетического исследования. В большинстве случаев лечение MODY отличается от СД 1-го и 2-го типов, поэтому верификация диагноза позволяет подобрать оптимальную терапию. Характеристика подтипов MODY приведена в таблице.
Наиболее распространенными подтипами MODY являются GCK-MODY (MODY 2), HNF4A и HNF1A (MODY 1 и 3). В клинико-диагностической лаборатории РНПЦ детской онкологии, гематологии и иммунологии (заведующая кандидат биол. наук Наталия Липай) с июня 2021 года разработан и внедрен в клиническую практику метод диагностики мутаций в экзонах генов HNF4A, GCK, HNF1A, HNF1B.
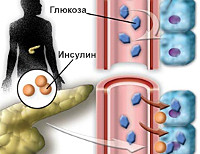
Регуляция секреции инсулина
Фермент глюкокиназа является своеобразным клеточным сенсором глюкозы. Она катализирует АТФ-зависимое фосфорилирование глюкозы в глюкозо-6-фосфат — первую, лимитирующую скорость реакцию гликолиза в печени и поджелудочной железе. При повышении уровня гликемии глюкоза поступает в клетки с помощью глюкозного транспортера ГЛЮТ-2, обладающего высокой пропускной способностью, что обеспечивает быстрое выравнивание ее концентрации внутри и снаружи клеток. Увеличение уровня глюкозы в клетке стимулирует необратимую реакцию синтеза глюкозо-6-фосфата. В результате метаболизма глюкозы в островковых клетках повышается отношение АТФ/АДФ и закрываются АТФ-зависимые калиевые каналы. Накопление ионов калия внутри клетки вызывает деполяризацию мембраны и открытие кальциевых каналов. Поступившие в клетку ионы кальция стимулируют секрецию инсулина (см. рис.).
Рисунок. Регуляция секреции инсулина
Клиническая картина GCK-MODY (MODY 2)
К настоящему времени описано более 800 мутаций гена глюкокиназы, нарушающих функцию фермента. У носителей гомозиготной мутации развивается перманентный неонатальный СД. Гетерозиготное носительство приводит к частичному дефициту глюкокиназы. Концентрация глюкозы натощак повышается из-за сниженной способности печени к синтезу гликогена, так как фосфорилирование глюкозы является первой реакцией этого процесса.
Лабораторные данные, позволяющие предположить у пациента GCK-MODY:
1) персистирующая легкая бессимптомная гипергликемия натощак (5,6–8,5 ммоль/л);
2) умеренный рост гликемии при проведении ПГТТ. Через 2 часа после нагрузки концентрация глюкозы увеличивается менее чем на 3 ммоль/л у 70 % пациентов и не более чем на 4,6 ммоль/л — в 90 % случаев;
3) незначительное повышение уровня гликированного гемоглобина HbA1c в пределах 5,6–7,6 % (при более высоком значении диагноз маловероятен);
4) сохраненная выработка эндогенного инсулина (уровень С-пептида после еды более 200 пмоль/л);
5) наличие легкой гипергликемии у кого-либо из родителей.
Чаще всего GCK-MODY выявляется при случайном или скрининговом обследовании, во время беременности. Считается, что 40–50 % детей со случайно зарегистрированной бессимптомной гипергликемией имеют этот подтип MODY. Для верификации диагноза необходимо молекулярно-генетическое подтверждение.
Таблица. Характеристика подтипов MODY
Лечение GCK-MODY
При GCK-MODY гипергликемия не достигает высоких значений, нарушение выработки инсулина не прогрессирует, поэтому микро- и макрососудистые осложнения развиваются редко. Протеинурия, пролиферативная ретинопатия и нейропатия встречаются не более чем у 4–6 % пациентов с GCK-MODY. Медикаментозное лечение пациентам с этим подтипом диабета, за исключением беременных, не требуется. Более того, терапия инсулином и пероральными сахароснижающими препаратами не всегда способствует улучшению показателей углеводного обмена. Назначение небольших доз инсулина приводит к компенсаторному снижению выработки эндогенного инсулина, и в итоге содержание гормона в организме останется неизменным. Уменьшение концентрации глюкозы происходит только при введении супрафизиологических доз препарата. Инсулинотерапия рекомендована только беременным женщинам в случаях, когда плод не унаследовал мутацию гена GCK.
Диета с ограничением углеводов оказывает умеренный эффект на среднесуточный уровень гликемии за счет снижения ее постпрандиальных (после еды) подъемов.
Клиническая картина MODY с нарушением факторов транскрипции HNF4A и HNF1A (MODY 1 и 3)
Мутации генов HNF1A и HNF4A приводят к нарушению экспрессии белков, участвующих в транспорте и метаболизме глюкозы, синтезе и секреции инсулина. Эти подтипы MODY развиваются в пубертатном или постпубертатном возрасте и характеризуются уменьшением секреции инсулина натощак и после еды. Прогрессирующее ухудшение функции b-клеток поджелудочной железы связано с их сниженной пролиферацией и ускоренным апоптозом. Отличительными особенностями HNF4A-MODY являются макросомия при рождении (в 56 % случаев) и гиперинсулинемическая гипогликемия в периоде новорожденности (у 15 % пациентов). Для пациентов с HNF1A/HNF4A-MODY характерна высокая чувствительность к препаратам сульфонилмочевины. Секреция инсулина ежегодно снижается на 1–4 %, поэтому через несколько лет пациенты становятся резистентными к препаратам сульфонилмочевины и нуждаются в инсулинотерапии. При применении препаратов сульфонилмочевины у пациентов высок риск гипогликемических состояний.
Характерные черты MODY с нарушением факторов транскрипции:
Риск развития микрососудистых осложнений зависит от качества контроля гликемии.
Лечение MODY с нарушением факторов транскрипции
Одной из важных особенностей HNF1A/HNF4A-MODY является высокая чувствительность к препаратам сульфонилмочевины на ранних стадиях заболевания, при сохраненной секреции эндогенного инсулина. Производные сульфонилмочевины стимулируют секрецию инсулина, связываясь с рецептором сульфонилмочевины (SUR1) — субъединицы
АТФ-зависимого калиевого канала. Их взаимодействие приводит к закрытию калиевого канала, деполяризации мембраны, открытию кальциевых каналов и выделению инсулина.
Случай из практики
Мальчик, 10 лет. Ребенок от 3-й беременности, роды в 37 недель гестации, масса тела при рождении 3 400 г (соответствует 90-й перцентили).
Семейный анамнез отягощен: СД 1-го типа у дяди по отцовской линии с 6 лет, у матери гестационный СД, у старшей сестры в 9 лет установлено нарушение гликемии натощак, у старшего брата в 6 лет — СД.
В 4 месяца жизни у ребенка впервые была зарегистрирована гипергликемия 6,8 ммоль/л через 4 часа после еды; кетонов и глюкозы в моче не выявлено. Уровень глюкозы через 2 часа после еды — 6,6 ммоль/л. Выставлен диагноз нарушения гликемии натощак, рекомендован контроль гликемии и диета с ограничением легкоусвояемых углеводов.
Показатели гликемического профиля на протяжении следующего года жизни варьировали в пределах 5,0–6,1 ммоль/л натощак и 4,9–7,0 ммоль/л после еды. Глюкоза и кетоны в моче отсутствовали. Уровень гликированного гемоглобина не превышал референтных значений — 5,7 % (норма 4,0–6,2 %). При гормональном обследовании выявлен эутиреоз, умеренное снижение уровня инсулина 2,0 мкЕд/мл (норма 2,6–25,0 мкЕд/мл) и С-пептида — 51,7 пмоль/л (норма 160–1 100 пмоль/л), нормальные значения антител к глутаматдекарбоксилазе (GAD) — 0,75 МЕ/мл (норма менее 1,0 МЕ/мл).
В возрасте 2 лет показатели гликемии в ходе контрольного ПГТТ находились в пределах нормы: натощак 5,0 ммоль/л, через 2 часа 4,7 ммоль/л. Уровни инсулина и С-пептида были в пределах референтных значений: 3,95 мкЕд/мл и 531,6 пмоль/л.
На протяжении следующих 4 лет на фоне соблюдения диеты отмечена нормогликемия, показатели HbA1c в пределах 5,5–5,9 %.
В 6 лет у ребенка появились жалобы на вялость, слабость. Похудения не отмечено: за предшествующие 5 месяцев мальчик набрал 1 кг. При лабораторном обследовании уровень гликемии cito составил 4,7 ммоль/л. В анализе мочи выявлена кетонурия 4+, глюкоза не обнаружена. Ребенок был экстренно госпитализирован в Республиканский детский эндокринологический центр.
В гликемических профилях: натощак 4,5–6,1 ммоль/л, в течение дня 5,3–7,5 ммоль/л. Выявлено умеренное снижение уровней инсулина (2,36 мкЕд/мл) и С-пептида (89,49 пмоль/л) натощак при нормальных показателях через 2 часа после нагрузки глюкозой: инсулин 3,5 мкЕд/мл, С-пептид 320,5 пмоль/л. Значения антител к GAD (0,25 МЕ/мл) и гликированного гемоглобина (5,8 %) не выходили за пределы референтных параметров. УЗИ органов брюшной полости, щитовидной железы — без патологии. Ребенок осмотрен урологом: слипчивый баланопостит.
Выставлен диагноз: СД неуточненный; нельзя исключить моногенный тип СД; кетоз.
Пациент был выписан на амбулаторный этап с рекомендациями соблюдения диеты с ограничением быстроусвояемых углеводов.
В следующие годы показатели углеводного обмена соответствовали метаболической компенсации заболевания: HbA1с в пределах 5,8–6,4 %. Эпизодов кетоза больше не зарегистрировано.
У мальчика выявлены 2 гетерозиготные мутации: в гене GCK и гене фактора транскрипции HNF4A. Учитывая наличие СД у нескольких членов семьи, проведено молекулярно-генетическое обследование сибсов и их родителей на предмет моногенных типов диабета. У детей обнаружены разные сочетания 3 видов мутаций: в гене глюкокиназы (GCK-MODY, или MODY 2), фактора транскрипции HNF4A (HNF4A-MODY, или MODY 1) и рецептора инсулина (INSR). У матери установлено гетерозиготное носительство мутаций в генах GCK и HNF4A, у отца — в гене INSR.
Окончательный диагноз: моногенный сахарный диабет (GCK- и HNF4A-MODY).